Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
kazuistika / case report
ENCEFALITIDA S PROTILÁTKAMI PROTI NMDA RECEPTORŮM
ANTI-NMDA RECEPTOR ENCEPHALITIS
Jana Kučerová1, Martin Vališ1, Jiří Masopust2
1 Neurologická klinika LF UK a FN Hradec Králové
2 Psychiatrická klinika LF UK a FN Hradec Králové
2 Psychiatrická klinika LF UK a FN Hradec Králové
Podpořeno MZ ČR - RVO (FNHK 00179906) a programem PRVOUK P37/08 a P37/03.
SOUHRN
Kučerová J, Vališ M, Masopust J. Encefalitida s protilátkami proti NMDA receptorům
Encefalitida s pozitivitou protilátek proti N-metyl-D-aspartát receptorům (NM-DAR) je imunologicky podmíněná forma encefalitidy, kterou charakterizuje přítomnost psychiatrických symptomů v počátku nemoci. Poprvé byla popsána v roce 2007 a od té doby bylo dokumentováno více než 400 případů. Asi v polovině případů je autoimunitní reakce proti NMDA receptorům paraneoplastickým projevem při ovariálním nebo méně jiném typu nádoru. Nejčastěji se vyskytuje u mladých dospělých žen a pro převažující psychiatrické symptomy imitující schizofrenii a mladší věk nemocných se v úvodu často chybně diagnostikuje primárně psychiatrické onemocnění. Správně vedená terapie ale ve většině případů vede k vyléčení potenciálně letálního onemocnění. Práce popisuje případ muže s diagnostikovanou anti-NMDAR encefalitidou a zahrnuje přehled literatury.
Klíčová slova: anti-NMDAR encefalitida, autoprotilátky, ovariální teratom, N-metyl-D-aspartát receptor, paraneo-plastický syndrom
SUMMARY
Kučerová J, Vališ M, Masopust J. Anti-NMDA receptor encephalitis
Encephalitis with antibodies against the N-methyl-D-aspartate receptor (NM-DAR) is an immunologically mediated form of encephalitis which is characterized by the presence of psychiatric symptoms in the beginning of the disease. It was first described in year 2007 and since then were documented more than 400 cases. Approximately in a half of cases the autoimmune reaction against NMDA receptors represents a paraneo-plastic syndrome in patients with ovarial teratoma or less commnon other types of tumor. Most often it occurs in young females and because of prevailing psychiatric symptoms that imitate schizophrenia and younger age of patients it is not rarely misdiagnosed as a primary psychiatric disease. Properly guided therapy of this potentially lethal disease leads in most cases to complete recovery. This paper includes a case report of a male patient with diagnosed anti-NMDAR encephalitis and a review of the literature.
Key words: anti-NMDAR encephalitis, autoantibodies, ovarial teratoma, N-methyl-D-aspartate receptor, paraneoplastic syndrome
ÚVOD
Encefalitida s pozitivitou protilátek proti NMDA receptorům je recentně identifikovaná forma encefalitidy s autoimunitní patogenezí a charakteristickým klinickým obrazem, ve kterém dominují psychiatrické příznaky. Poprvé byla popsána v roce 2007 autory Dalmau et al. na souboru 12 pacientů1 - žen s ovariálním teratomem, u kterých onemocnění představovalo paraneoplastický syndrom. Časem bylo dokumentováno, že výskyt nádorového onemocnění, a tedy paraneoplastická patogeneze onemocnění je s anti-NMDAR encefalitidou spojena asi v polovině případů, u žen s výskytem již zmíněného ovariálního teratomu, u mužů teratomu varlat a raritně s výskytem jiného typu nádoru (např. malobuněčným plicním nádorem). Formy anti-NMDAR encefalitidy, u kterých se nepodařilo detekovat nádorovou tkáň, mají odlišnou genezi autoimunitní reakce.2 Ačkoli onemocnění se výrazně častěji vyskytuje u žen (v 80 %) a v mladším věku (medián 23 let), může postihnout kteroukoli věkovou skupinu, jsou popsány případy od věku 23 měsíců do 76 let.3 Incidence nemoci je zatím neznámá. Nově diagnostikované případy naznačují, že onemocnění patří mezi nejčastější imunologicky podmíněné encefalitidy.2 Je pravděpodobné, že větší množství případů bylo zařazeno pod jiná, zejména psychiatrická onemocnění. Anti-NMDAR encefalitida je potenciálně letální, ale při správně směrované terapii je prognóza nemocných příznivá.
Porucha je řazena do širší skupiny autoimunitních limbických encefalitid. Tato imunitně podmíněná onemocnění jsou dělena na syndromy s protilátkami proti intracelulárním antigenům a syndromy s protilátkami proti membránovým a synaptickým antigenům.
KLINICKÝ OBRAZ
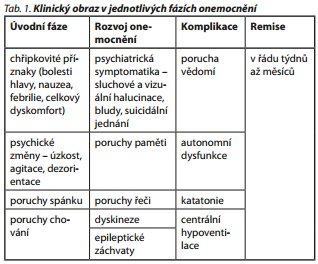
Soubor klinických příznaků je u anti-NMDAR encefalitidy dobře definován. Onemocnění začíná psychiatrickými projevy, které mívají velmi rychlý rozvoj od úzkosti, agitovanosti, dezorientace a poruch chování a spánku po nástup příznaků připomínajících schizofrenii (sluchové i vizuální halucinace, bludy, suicidální jednání). Pro psychiatrické příznaky bývá nemocný hospitalizován. Několik dní, maximálně dva týdny před jejich rozvojem si stěžuje na nespecifické "chřipkovité" příznaky (subfebrilie či horečka, bolesti hlavy, nauzea, příznaky z horních cest dýchacích, celkový dyskomfort). Psychiatrická symptomatika také většinou klinickému obrazu v první fázi dominuje a počáteční terapie i diagnostika vychází z podezření spíše na primárně psychiatrické onemocnění než na organickou etiologii. Posléze se ale přidávají poruchy krátkodobé paměti, poruchy řeči (echolálie, redukce verbálního projevu až mutismus), epileptické projevy a extrapyramidová symptomatika (typicky orofaciální dyskineze, myoklonus, rigidita). Pokud se vyskytnou epileptické záchvaty, většinou ve formě parciálně komplexních či generalizovaných tonicko-klonických paroxysmů. Mohou být hůře rozeznatelné od dyskinéz. Onemocnění v těžších případech progreduje do poruchy vědomí a stavu podobného katatonii. Charakteristická je doprovázející autonomní dysfunkce ve formě hypotenze, poruch srdečního rytmu, hypertermie a centrální hypoventilace vyžadující komplexní intenzivní péči včetně umělé plicní ventilace. Mírnější případy se mohou projevit jen psychiatrickou symptomatikou, poruchami paměti a event, epileptickými paroxysmy či dyskinézami.2 Typické fáze onemocnění jsou shrnuty v tab. 1.
PATOGENEZE A DIAGNOSTIKA
Onemocnění je způsobeno autoprotilátkami namířenými proti NMDA receptorům mozku. NMDA receptory patří mezi ionotropní glutamátové receptory, umožňují excitační neurotransmisi a zásadně se podílejí na plasticitě mozku a procesech paměti a učení pomocí dlouhodobé potenciace konkrétních neuronálních spojení. Receptor se skládá ze dvou podjednotek NR1 a NR2, které se dále vyskytují v několika isoformách s různým zastoupením v jednotlivých částech mozku a během vývoje jedince.4 Nejvyšší denzita receptorů je v amygdale, prefrontálním kortexu, hipokampu a hypotalamu.5 Snížení jejich aktivity vede převážně k rozvoji psychotických příznaků. Protilátky mohou být vytvářeny v rámci zkřížené reaktivity proti nádorovým buňkám teratomu, který obsahuje různorodou tkáň včetně nervových buněk. Mechanismus vzniku protilátek u nemocných bez detekovaného nádoru je zatím nejasný. Do mozku mohou protilátky přecházet přes porušenou hematoencefalickou bariéru, dominantně jsou ale vytvářeny de novo přímo v centrálním nervovém systému. Namířeny jsou specificky proti NR1a podjednotce receptorů a jejich navázání vede k internalizaci NMDA receptorů. Snížení počtu povrchových receptorů je reverzibilní a závislé na titru protilátek.2
Diagnóza anti-NMDAR encefalitidy stojí na průkazu specifických autoprotilátek ve třídě IgG. Testování se provádí ze séra i likvoru imunofluorescenční metodou. Senzitivita testování je v likvoru vyšší (až 100 % pacientů pozitivních pro NMDAR protilátky v likvoru oproti 85 % pozitivních při testování ze séra).2 Specificita protilátek je velmi vysoká, byly ale zaznamenány jednotlivé případy pozitivity sérových protilátek při jiných onemocněních (u schizofrenie, narkolepsie, herpetické encefalitidy).6,7
U pacientů se závažnějším průběhem a detekcí teratomu jsou titry protilátek vyšší. Dynamika titrů protilátek může sledovat klinický průběh onemocnění včetně relapsů,8 korelace s klinickým průběhem je ale lepší při sledování titrů v likvoru než v séru. Zatím se nejedná o rutinní vyšetření, dostupné je pouze v laboratořích některých větších nemocnic.
Likvorologické vyšetření prokazuje abnormity ve formě pleiocytózy nebo detekce oligoklonálních proužků u více než 80 % pacientů.2
V rámci diferenciální diagnostiky je indikováno zobrazovací vyšetření mozku. Počítačová tomografie (CT) mozku je u anti-NMDAR encefalitidy negativní. U poloviny nemocných zobrazí abnormitu magnetická rezonance (MR) mozku - většinou lehké a tranzientní kortikální hyperintenzity na fluid-attenuated inversion recovery sekvencích (FLAIR) v oblasti mediálních temporálních laloků nebo sycení mening po aplikaci gadolinia.2,9,10 Méně často jsou prokázány změny zasahující i mozeček, kmen, bazální ganglia či frontální kortex, sporadicky může být prokázáno postižení míchy. Změny ale nemají specifický charakter.
Abnormální elektroencefalografický (EEG) záznam je nalezen u většiny pacientů. Záznamy bývají často nespecifické, s generalizovaným nebo lokalizovaným zpomalením aktivity, může se ale vyskytnout i epileptická aktivita. Normalizace záznamu pak koreluje i se zlepšením klinického stavu.
U každého pacienta s podezřením na anti-NMDAR encefalitidu je nutné provést kompletní onkologický screening zahrnující rentgen plic, ultrazvuk břicha/pánve a celotělový PET-CT screening. Tumor se nalezne asi v polovině případů, méně často u dětí, dospívajících a mužů (v souboru 400 pacientů popsaném Dalmauem et al. byl nádor detekován pouze u 5 % mužských pacientů).2 Pokud není nádorové onemocnění nalezeno, pacienti by přesto měli zůstat ve sledování, protože nynější zobrazovací metody nemusejí být dostatečně senzitivní k jeho odhalení a byly popsány případy, kdy nádor byl detekován i několik let po manifestaci encefalitidy.11
Diferenciální diagnóza limbických encefalitid zahrnuje nejčastěji infekční encefalitidy (herpes simplex, neurolues, HIV), metabolická (Wernicekova encefalopatie) a endokrinní onemocnění (Cushingova choroba), nádory a komplikace onkologické léčby (metastázy CNS, lymfom, leptomeningeální karcinomatóza, toxicita radioterapie a chemoterapie). V úvahu připadají i autoimunitní poruchy (primární angiitida CNS, systémový lupus erytematodes, antifosfolipidový syndrom), epilepsie či neurodegenerativní onemocnění.
TERAPIE A PROGNÓZA
Základem terapie anti-NMDAR encefalitidy je odstranění nádoru, pokud je nalezen, a následná imunoterapie.1 Resekce nádoru může sama vést ke zlepšení klinického stavu během dnů až několika týdnů. Následuje imunoterapie ve formě pulzů intravenózních kortikoidů, podání imunoglobulinů nebo provedení plasmaferézy U pacientů, kteří neodpovídají na první linii imunomodulační terapie, byl popsán efekt rituximabu či imunosuprese cyklofosfamidem. Zatím není stanoven jednotný postup ohledně následné chronické imunosuprese (kortikoidy imunosupresivy). Je třeba individuálně posoudit přínos této terapie. U těžších případů je nutná komplexní intenzivní péče zahrnující v případě nutnosti i umělou plicní ventilaci. Zaznamenáno bylo několik případů zlepšení psychotických příznaků po elektrokonvulzivní terapii (ECT).5, 6 Mechanismus účinku se předpokládá zvýšením počtu NMDA receptorů na membránách, což bylo prokázáno na animálních modelech.12 Iwata et al. popsali případ 18letého pacienta, který byl pro anti-NMDAR encefalitidu léčen pouze elektrokonvulzivní terapií a dosáhl remise.13 Většině pacientů ale ECT přinesla pouze dočasné zlepšení a remise byla pozorována až po podání imunoterapie.
Při adekvátní terapii je prognóza velmi dobrá. U většiny nemocných (přibližně 75 %), vymizí příznaky encefalitidy v průběhu týdnů až měsíců. Vzhledem k častému celkovému postižení může být nutná dlouhodobá rehabilitace. Ostatním pacientům zůstává těžký deficit nebo umírají.3 Relapsy se vyskytují asi u 25 % pacientů. Rychlejší zotavení a méně relapsů je pozorováno u pacientů léčených chirurgicky, tedy resekcí nalezeného tumoru a následnou imunoterapií, než u pacientů, u kterých tumor nebyl diagnostikován.2
KAZUISTIKA
59letý pacient byl přijat na Kliniku infekčních nemocí Lékařské fakulty Univerzity Karlovy a Fakultní nemocnice Hradec Králové (LF a FNHK) pro febrilní stav nejasné etiologie. Z obtíží udával 10 dní trvající febrilie bez efektu antipyretik a mírný kašel. Před 12 lety prodělal jednostrannou orchiektomii pro seminom. Dále onkologicky sledován nebyl. Jinak vážněji nestonal. Kouřil a zvýšeně užíval alkohol. Pro závislost se ale neléčil. Pacient se vyučil elektrikářem a pracoval jako dělník. Je dvakrát rozvedený, má dva dospělé syny a žije v bytě s bývalou manželkou.
Základní zobrazovací vyšetření (rentgen plic a vedlejších dutin nosních, UZ břicha, CT mozku a plic, echo-kardiografie srdce) nenalezla žádnou patologii. V likvoru byl průkaz pleiocytózy (330 lymfocytů), hyperproteinorachie. Vyšetření směrem k infekční příčině včetně sérologie a průkazu cizorodé kyseliny deoxyribonukleové (DNA) z likvoru vyzněla negativně (polymerázová řetězová reakce na neurotropní viry, borrelie, panfungální DNA). Pro nejasnou etiologii byla provedena imunofenotypizace a patologická cytologie z likvoru, nebyl ale zachycen maligní buněčný klon. Nalezeny byly pouze dendritické buňky, které svědčily pro probíhající autoimunitní onemocnění nebo virovou neuroinfekci. Při kontrolním likvorologickém vyšetření o týden později byl již buněčný nález poloviční. EEG záznam byl zpomalený nad oběma zadními kvadranty, limitovaný četnými artefakty bez epileptických grafoelementů. Stav byl uzavřen jako "aseptická neuroinfekce nejasné etiologie". Po odeznění febrilií byl pacient propuštěn domů. V průběhu hospitalizace nebyly pozorovány žádné psychické změny. Kromě pomalejšího psychomotorického tempa nebyla přítomna žádná psychopatologie ani v domácím prostředí.
Za dva měsíce se pacient dostavil k plánovanému imunologickému vyšetření. Manželka nemocného popisovála výrazné psychické změny v posledních dvou týdnech. Udávala, že byl zmatený doma viděl kamery, myslel, že ho sleduje StB a chtějí ho zabít, nepoznával členy rodiny, byl bezradný, neorientoval se v běžných situacích, slyšel cizí mužský hlas, tvrdil, že mu je 9 let. Proto byl přijat k hospitalizaci na Psychiatrickou kliniku LF UK a FNHK. Byl dezorientován časem, situací a částečně osobou. Psychomotorické tempo bylo zpomalené. Odpovídal převážně mimo kategorii otázky. Působil bezradně. Emotivita byla nepřiměřená a nálada tupě euforická. Myšlení bylo rozvolněné až inkoherentní s paranoidně persekučním bludem. Patrné byly auditivně verbální a zřejmě také zrakové halucinace. Kognitivní výkon byl snížený (Mini Mental State Examination - MMSE 21 bodů). V dalším průběhu byl pacient muriatický Objevily se poruchy řeči (fatická porucha, echolálie). Někdy byl agresivní vůči ostatním pacientům. Trvala těžká dezorientace a myšlení bylo zcela inkoherentní. Pacient byl léčen levomepromazinem 50 mg denně a olanzapinem 20 mg denně. Postupně se při této medikaci zklidnil a lépe spolupracoval. Pacient byl vyšetřen neuropsychologicky Patrný byl deficit kognitivních funkcí s převahou poškození exekutivních funkcí, projevující se zejména sníženou inhibicí podnětů (vnitřních - vulgarita, zabíhavé myšlení, vnějších - volně plynoucí asociace kprostředí), zhoršenou fluencí a flexibilitou myšlení, a narušenou schopností pochopit a provést instrukci. Ostatní funkce (paměť, orientace) se zdály být narušené sekundárně k poškození exekutivních funkcí.
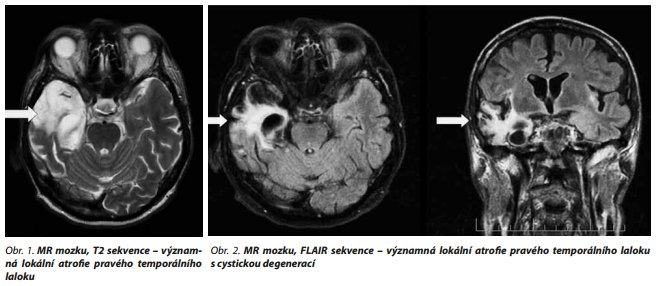
Ve zlepšeném stavu bylo možné provést vyšetření mozku magnetickou rezonancí. Zobrazení ukázalo výrazné atrofické změny pravého temporálního laloku s maximem v oblasti hipokampu s okolní gliózou a cystickou degenerací. Menší atrofie byla zobrazena i v oblasti Sylviovy rýhy vlevo (obr. 1 a 2).
Po konzultaci s neurologem byla provedena kontrolní lumbální punkce a další laboratorní vyšetření. V likvoru bylo patrné další snížení počtu lymfocytů, byla prokázána přítomnost oligoklonální syntézy protilátek. Zároveň byla zjištěna pozitivita NMDAR protilátek v séru, ostatní onkoneurální protilátky byly negativní. Po sedmi týdnech hospitalizace na psychiatrii byl pacient přeložen na Neurologickou kliniku LF UK a FNHK. Byl doplněn onkologický screening bez průkazu reci divy nebo nového nádorového onemocnění (onkomarkery, celotělové PET-CT). Kontrolní EEG záznam byl abnormní pro zpomalení s maximem nad pravou temporoparietální krajinou, bylo ale jasné zlepšení organizace záznamu oproti předchozímu (obr. 3 a 4).
Dle dalšího likvorologického vyšetření byl patrný pokračující pokles počtu lymfocytů stejně jako pokles titru NMDAR protilátek v séru. Bylo doplněno i vyšetření NMDAR protilátek z likvoru, kde byla prokázána jejich pozitivita a zároveň vyšší titr protilátek oproti vyšetření ze séra. Celkový klinický stav pacienta se výrazně zlepšil, proto nebyla zahájena imunoterapie. Kontrolní MR mozku za další 2 měsíce neprokázala nové změny. Postupně byla snižována dávka antipsychotik Kognitivní schopnosti se postupně zlepšovaly. Přetrvávaly jen mírné mnestické poruchy.
Pacient se vrátil domů. Zpočátku byla potřebná péče bývalé manželky, postupně se zapojoval do běžných činností. Po šesti měsících byl schopen samostatného fungování. Podle neuropsychologického vyšetření přetrvává pouze postižení na úrovni mírné kognitivní poruchy. Nemocný dochází na pravidelné kontroly do psychiatrické ambulance a neužívá žádná psychofarmaka. V rámci dispenzarizace je naplánován kontrolní onkologický screening po jednom roce.
DISKUSE A ZÁVĚR
Pouze kolem 20 % popsaných případů anti-NMDAR encefalitidy bylo u mužských pacientů a pouze u 5 % z nich starších 18 let byl nalezen tumor.2 U našeho pacienta se nabízí otázka možné souvislosti onemocnění s prodělaným seminomem. Jeho recidiva nebo jiné nádorové onemocnění prokázáno nebylo. Nádor ale může být v současné době nedetekovatelný dostupnými vyšetřeními a pacienta je nutné sledovat minimálně po dobu dvou let.14
Otázkou zůstává, kdy se u námi popsaného pacienta objevily první psychiatrické příznaky. Při hospitalizaci na infekčním oddělení nebyly v dokumentaci žádné popsány. První EEG záznam v úvodu obtíží obsahoval významnou příměs artefaktů plynoucích z nespolupráce pacienta, je tedy pravděpodobné, že určité psychické změny byly již v době jeho natáčení. Od febrilního stavu nejasné etiologie do propuknutí psychózy manželka po dobu dvou měsíců pozorovala pouze zpomalené psychomotorické tempo a sníženou výkonnost.
Přes nález výrazné atrofie a gliózy pravého temporálního laloku se v průběhu několika měsíců klinický stav významně zlepšil, což je důkazem značných adaptačních schopností centrálního nervového systému.
Přítomnost "chřipkovitých" příznaků před rozvojem typického klinického obrazu vede k otázce, zda se virová infekce může podílet na spuštění autoimunitní odpovědi. Zatím ale nebyl prokázán konzistentní infekční patogen, který by podporoval teorii imunitní reakce zprostředkované přes molekulární mimikry. Dalším mechanismem může být porušení hematoencefalické bariéry při infekci a tím umožnění průniku protilátek do centrálního nervového systému. Existuje několik případů, převážně dětí, kdy se encefalitida rozvinula v návaznosti na očkování15 nebo u pacientů byly přítomny i jiné systémové nebo orgánové autoprotilátky.16 To podporuje představu určité predispozice k autoimunitním onemocněním a interkurentní infekce pak může spustit patologické imunitní reakce.
U každého pacienta je potřeba provést vyšetření NMDAR protilátek jak ze séra, tak i z likvoru. Byla popsána pozitivita protilátek v séru i u jiných, zejména psychiatrických onemocnění (narkolepsie s psychotickými příznaky, schizofrenie). V likvoru jsou ale protilátky pro anti-NMDAR encefalitidu specifické.2 Pokud je vyšetření provedeno s delším časovým odstupem nebo již byla podána imunoterapie, protilátky mohou být detekovatelné pouze v likvoru. Podobné výsledky byly zjištěny u našeho pacienta. Kontrolní vyšetření v séru prokázalo jen nízké hladiny protilátek, v likvoru byla jejich pozitivita přesvědčivá i několik měsíců od začátku onemocnění.
Byly popsány případy pomalého spontánního vymizení protilátek (jak v séru, tak i v likvoru) a s tím spojeného klinického zlepšení bez předchozí podané imunoterapie i bez odstranění přítomného tumoru.7,17 Takové zotavení probíhá v řádu několika měsíců až let.
V literatuře jsou uváděny převážně lehké a tranzientní změny na MR vyšetřeních mozku, pokud jsou vůbec nějaké změny zachyceny. U našeho pacienta bylo zobrazeno poměrně významné postižení pravého temporálního laloku, které i při neznalosti stavu před onemocněním považujeme za následek prodělané anti-NMDAR encefalitidy. Zůstává ale nejasné, zda je rozsah změn následkem relativně pozdní diagnostiky, nebo by nemoc měla u pacienta podobný destruktivní průběh i při včasné terapii.
Anti-NMDAR encefalitida by měla být zahrnuta do diferenciální diagnostiky u encefalitid s doposud nejasnou etiologií, u pacientů s nově zjištěnou psychózou bez dosavadní psychiatrické anamnézy a u kterých se objeví další doprovodné příznaky, jako dyskineze, záchvaty a autonomní instabilita. I když počet popsaných případů anti-NMDAR encefalitidy rychle narůstá, dat je stále nedostatek. Případy projevující se pouze psychiatrickými příznaky a poruchami paměti mohou imitovat psychotické onemocnění.18 V praxi pak správná diagnóza není stanovena a pacienti jsou léčeni antipsychotiky na standardním psychiatrickém oddělení. Některé případy diagnostikované jako "první epizoda psychózy" jsou ve skutečnosti projevy anti-NMDAR encefalitidy. V jakých případech na tuto možnost myslet, shrnuje tab. 2. Pokud je na anti-NMDAR encefalitidu pomýšleno, jednoduchý průkaz protilátek vede k včasné terapii potenciálně letálního onemocnění.
LITERATURA
- 1. Dalmau J, Tuzun E, Wu HY, Masjuan J, Rossi JE, Voloschin A et al. Paraneoplastic anti-N-methyl-D-aspartate receptor encephalitis associated with ovarian teratoma. Ann Neurol 2007; 61: 25-36.
- 2. Dalmau J, Lancaster E, Martinez-Hernandez E, Rosenfeld MR, Balice-Gor-don R. Clinical experience and laboratory investigations in patiens with anti-NMDAR encephalitis. Lancet Neurol 2011; 10: 63-74.
- 3. Dalmau J, Gleichman AJ, Hughes EG, Rossi JE, Peng X, Lai M et al. Anti-NMDA-receptor encephalitis: case series and analysis of the effects of antibodies. Lancet Neurol 2008; 7: 1091-1098.
- 4. Waxman EA, Lynch DR. N-methyl-D-aspartate receptor subtypes: multiple roles in excitotoxicity and neurological disease. Neuroscientist 2005; 11: 37-49.
- 5. Braakman HM, Moers-Hornikx VM, Arts BM, Hupperts RM, Nicolai J. Pearls & Oysters: Electroconvulsive therapy in anti-NMDA receptor encephalitis. Neurology 2010; 75: e44-46.
- 6. Tsutsui K, Kanbayashi T, Tanaka K, Boku S, Ito W, Tokunaga J et al. Anti-NMDA-receptor antibody detected in encephalitis, schizophrenia, and narcolepsy with psychotic features. BMC Psychiatry 2012; 12: 37.
- 7. Ezeoke A, Mellor A, Buckley P, Miller B. A systematic, quantitative review of blood autoantibodies in schizophrenia. Schizophr Res 2013; 150: 245-251.
- 8. Gresa-Arribas N, Titulaer MJ, Torrents A, Aguilar E, McCracken L, Leypoldt F et al. Antibody titres at diagnosis and during follow-up of anti-NMDA receptor encephalitis: a retrospective study. Lancet Neurol 2014; 13: 167-177.
- 9. Gable MS, Sheriff H, Dalmau J, Tilley DH, Glaser CA. The Frequency of autoimmune N-methyl-D-aspartate receptor encephalitis surpasses that of individual viral etiologies in young individuals endrolled in the California Encephalitis Project. Clin Infect Dis 2012; 54 (7): 899-904.
- 10. Sansing LH, Tuziin E, Ko MW, Baccon J, Lunch DR, Dalmau J. A patient with encephalitis associated with NMDA receptor antibodies. Nat Clin Pract Neurol 2007; 3 (5): 291-296.
- 11. Iizuka T, Yoshii S, Kan S, Hamada J, Dalmau J, Sakai F et al. Reversible brain atrophy in anti-NMDA receptor encephalitis: a long-term observational study. J Neurol 2010; 257: 1686-1691.
- 12. Watkins CJ, Pei Q, Newberry NR. Differential effects of electroconvulsive shock on the glutamate receptor mR-NAs for NR2A, NR2B, and mGluR5b. Brain Res Mol Brain Res 1998; 61: 108-113.
- 13. Iwata M, Halama GI, Nakagome K. Depressive state due to isolated adrenocorticotropic hormone deficienty underlies school refusal. Psychiatry Clin Neurosci 2012; 66: 243-244.
- 14. Pruss H, Dalmau J, Arolt V, Wandinger KR Anti-NMDA-Rezeptor-Enzephalitis. Ein interdisziplinäres Krankheitsbild. Nervenarzt 2010; 81: 396, 398, 400.
- 15. Hofmann C, Baur MO, Schroten H. Anti-NMDA-receptor encephalitis after TdaP-IPV booster vaccination: cause or coincidence? J Neurol 2010; 258 (3): 500-501.
- 16. Florance NR, Davis RL, Lam C, Szperka C, Zhou L, Ahmad S et al. Anti-N-methyl-D-aspartate receptor (NM-DAR) encephalitis in children and adolescents. Ann Neurol 2009; 66: 11-18.
- 17. Iizuka T, Sakai F, Ide T, Monzen T, Yoshii S, Iigaya M et al. Anti-NMDA receptor encephalitis in Japan: long-term outcome without tumor removal. Neurology 2008; 70: 504-511.
- 18. Majerová V, Roth J, Waishaupt J, Bezdíček O, Miler M, Růžička E et al. Limbická encefalitida - dvě kasuistiky. Cesk Slov Neurol N 2011; 74/107: 335-338.





