Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
kazuistika / case report
PŘÍPADY ZNEUŽÍVÁNÍ SMĚSI PRO PLNĚNÍ ZAPALOVAČŮ
CASES OF LIGHTER REFILL BLEND GAS INHALATION
Tomáš Glaser1, Martin Anders1, Pavel Harsa1, Ludmila Šrutová1,
1 Psychiatrická klinika 1. LF UK a VFN, Praha
Práce byla podpořena výzkumnými projekty MZ ČR - RVO VFN64165 a PRVOUK: P26/LF1/4
SOUHRN
Glaser T, Anders M, Harsa P, Šrutová L. Případy zneužívání směsi pro plnění zapalovačů
Inhalace náplní do zapalovačů je řazena do kategorie abúzu těkavých látek. Případy výskytu tohoto typu abúzu jsou hlášeny z celého světa a týkají se zejména dospívajících jedinců a osob žijících v okrajových komunitách. Průběh intoxikace je závislý na dávce a podobá se působení hypnosedativních látek včetně alkoholu, ale hranice požití smrtelné a málo toxické koncentrace plynu je velmi tenká. Ve vyšších dávkách vznikají život ohrožující křeče či koma a inhalace může vést až k náhlé smrti, která bývá v důsledku náhlé srdeční zástavy. Chronické užívání těkavých látek způsobuje závažná poškození téměř všech orgánových soustav. Zejména se jedná o játra, ledviny a mozek. U postižených osob jsou přítomny změny chování ve smyslu apatie, náladovosti či anorexie. Autoři uvádějí dvě ilustrativní kazuistiky mladých pacientů, kteří byli hospitalizováni v psychiatrickém zařízení. Dokumentovány jsou okolnosti přijetí, psychopatologický obraz, léčba, průběh hospitalizace a vývoj náhledu chorobnosti stavu.
Klíčová slova: inhalace těkavých látek, butan, isobutan, propan, náhlá srdeční zástava
SUMMARY
Glaser T, Anders M, Harsa P, Šrutová L. Cases of lighter refill blend gas inhalation
Lighter gas inhalation belongs among volatile substance abuse. Cases of occurence are being reported from all over the world and apply in particular to adolescents and people living in marginal communities. The course of intoxication is dose dependent and resembles the action of hypnosedative agents including alcohol, however the borderline between the lethal dose and a lowly toxic dose is very thin. High doses lead to life threatening convulsions or coma and inhalation of the gas may also lead to sudden death, that emerges due to sudden cardiac arrest. Chronic use of volatile substances causes severe damage to almost all of the organ systems, especially to liver, kidney and brain. Behavioral changes that involve apathy, moodiness or anorexia are present. The authors present two illustrative case reports of young patients hospitalized in a psychiatric hospital. The circumstances of admission, the psycho-patological picture, treatment, the course of the hospitalization and the development of nosognosia are documented.
Key words: volatile substabce abuse, butane, isobutane, propane, sudden cardiac arrest
ÚVOD
Z hlediska zneužívání návykových látek je čichání náplní do zapalovačů (sniffing) řazeno do kategorie abúzu těkavých látek stejně jako např. inhalace výparů z ředidel, rozpouštědel, laků na nehty, hasicích prostředků nebo čisticích přípravků apod. Z chemického hlediska jde o látky jako aromatické (toluen) či alifatické (propan, butan) uhlovodíky, halogenované uhlovodíky (trichlorethan, brom-chlor-difiuormethan) a jejich směsi. Případy výskytu jsou hlášeny z celého světa a týkají se zejména dospívajících jedinců, osob žijících v okrajových komunitách a také těch, kdo mají k těmto látkám snadný přístup např. z pracovních důvodů. Jejich účinek je závislý na dávce a v mnohém se podobá působení hypnosedativ, tj. v nižších dávkách vede k euforii či poruchám chování obdobným jako při požití alkoholu a může taktéž navozovat halucinace. Ve vyšších dávkách vznikají život ohrožující křeče či koma a inhalace může vést až k náhlé smrti. Ačkoliv její mechanismus nebyl dosud plně objasněn, jde zřejmě o přímé působení plynu na centrální nervový systém a myokard. Často uváděné příčiny náhlé smrti jsou aspirace zvratků, vážný úraz vlivem narušeného chování, centrálně nervová toxicita, vagová hyperstimulace, respirační deprese, anoxie (vytěsněním kyslíku ze vzduchu), laryngospasmus u butanu. Stěžejní role je však připisována náhlé srdeční zástavě. Až v 50 % náhlých úmrtí vzniká v důsledku srdeční arytmie (uvolněním katecholaminů senzitizovaná tachykardie s vývojem do fibrilace komor), ale pravděpodobně jde o kombinaci s výše popsanými účinky.1,2,3 Při pitvě dvou těl obětí inhalace butanu byly nalezeny histologické znaky poškození plic a zejména srdce (známky chronické i akutní hypoxie myokardu při absenci aterosklerotických změn).1 Elektrokardiogram čtrnáctiletého chlapce resuscitovaného při poruše vědomí s fibrilací komor bezprostředně po inhalaci plynu do zapalovače jevil známky svědčící pro ischemii myokardu, kterou následně potvrdil i laboratorní nález.3 Chronické užívání těkavých látek způsobuje závažná poškození téměř všech orgánových soustav a zejména se jedná o játra, ledviny a mozek. U postižených osob jsou přítomny změny chování ve smyslu apatie, náladovosti či anorexie. Závažným problémem je fakt, že hranice požití smrtelné a málo toxické koncentrace plynu je velmi úzká. Vzhledem ktomu, že většina těchto úmrtí se odehrává beze svědků, jsou případy úspěšné resuscitace relativně řídké.
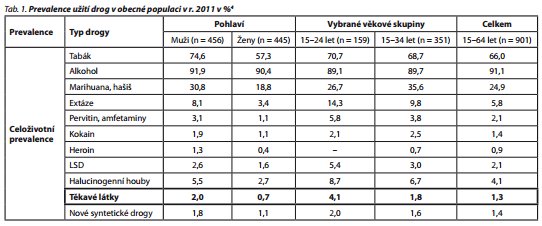
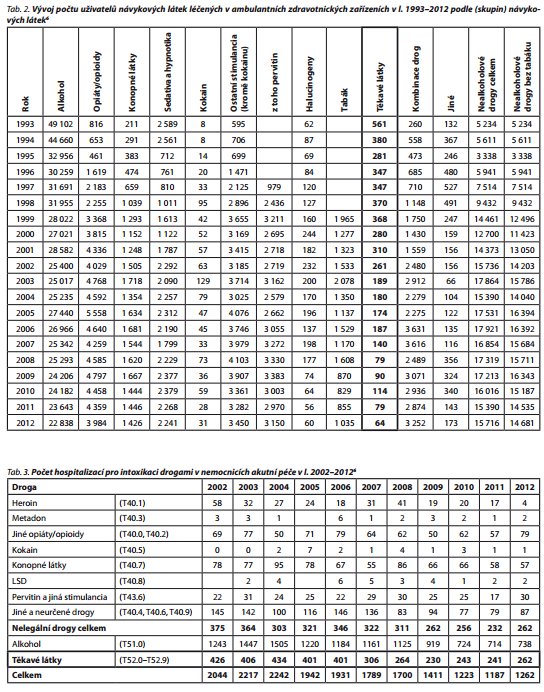
Z dostupných statistických dat bohužel nelze samostatně vyčlenit specifickou skupinu uživatelů těchto směsí látek, protože tato je zahrnuta v rámci kategorie "těkavé látky". Prevalence abúzu těkavých látek je, jak vyplývá z Výroční zprávy Národního monitorovacího střediska pro drogy a drogové závislosti,4 1,3 %, přičemž vyšší procentuální zastoupení (4,1 %) je v kategorii mladistvých (15-24 let). Výrazně rozšířenější je tato forma závislosti mezi muži (2,0 %) oproti ženám (0,7 %)4 (tab. 1). Podle výsledků studie ESPAD mezi studenty středních škol je však prevalence užívání těkavých látek až 7,8 %.5 Podrobná celopopulační studie z roku 2008 zaměřená na prevalenci užívání drog v České republice se bohužel věnuje pouze rozšířenějším látkám (z legálně dostupných drog alkoholu, kouření a sedativům), je tedy třeba konstatovat, že podrobnější data o uživatelích těkavých látek chybějí, avšak počet potvrzených smrtelných předávkování těkavými látkami je srovnatelný s ostatními skupinami nelegálních drog. Například v roce 2011 bylo v ČR identifikováno 16 případů smrti po předávkování pervitinem, šest po opiátech, čtyři po těkavých látkách a po jednom případu předávkování ketaminem a kokainem. Počet pacientů léčených v ambulantních zdravotnických zařízeních v souvislosti s užíváním těkavých látek má od roku 2003 klesající tendenci. V roce 2012 to bylo 64 pacientů, což je méně než u ostatních drog6 (tab. 2). Počet hospitalizovaných nemocných v nemocnicích akutní péče pro intoxikaci těkavými látkami je však výrazně vyšší a činí 262 pacientů, což je srovnatelné s počtem hospitalizovaných uživatelů všech nelegálních drog dohromady6 (tab. 3). Zde je nutné uvést, že jde nejen o úmyslné intoxikace, ale též o náhodné otravy. Navíc je problém ne vždy dostatečného a správného kódování diagnóz ze strany lékařů.
KAZUISTIKA PACIENTA D. N.
Devatenáctiletý muž byl přivezen na Psychiatrickou kliniku 1. LF UK a VFN Praha v doprovodu Policie ČR poté, co se chtěl zastřelit plynovou pistolí, pobodat nožem a ohrožoval vietnamského prodejce potravin. Udával užívání pervitinu a marihuany předešlý den, hovořil o tom, že se chce zabít, nebo že chce další dávku drogy. Zmínil se též o tom, že čichá plyn do zapalovačů, bez kterého nemůže ani usnout. Často se také sebepoškozoval. Byl oděn do neprůstřelné vesty se sedmi stopami po bodnutí. V klinickém obraze dominovala agitovanost, intrapsychická tenze a výrazná porucha pozornosti. Pacient odpovídal nepřiléhavě a s latencemi. Byla přítomna paranoidně perzekuční bludná produkce, auditivní a intrapsychické halucinace, oslabená realitní kontrola. Na předloktích byly nalezeny zhojené řezné rány staršího data. Nemocný byl přijat na pokoj terapeutické izolace uzavřeného oddělení s pracovní diagnózou psychotické poruchy při abúzu kombinace psychoaktivních látek.
Z anamnestických dat, která byla k dispozici, nebylo možné zajistit kontakt s blízkou osobou. Pacientův otec byl údajně nezvěstný, po matce pátrala policie. Udával, že bydlí s kamarádem a jeho matkou. Dokončil jen základní vzdělání a necelý rok byl nezaměstnaný. Psychiatrická anamnéza byla bohatá, pacient byl opakovaně hospitalizován (Psychiatrická nemocnice Dobřany, Lnáře). Doporučenou léčbu (valproát, risperidon, klonazepam) neužíval. Nikdy dosud neabsolvoval léčbu závislosti. Přiznával, že denně kouří marihuanu a je pravidelným uživatelem pervitinu. Jak sám uvedl, "nejraději" však čichá plyn do zapalovačů (začal asi před 7 lety) nebo propanbutan z plynové bomby na vaření (tč. denně po dobu tří měsíců). Uvedl, že "velká" bomba plynu mu vydrží na 1-2 dny. Popisoval pocity bažení, po inhalaci euforii, halucinace a především vyzdvihoval "narkotický" účinek. Neuváděl, že by trpěl nějakým tělesným onemocněním.
Během hospitalizace byl zpočátku nespolupracující, výrazně agitovaný, verbální projev nebyl srozumitelný a blížil se slovnímu salátu. Pro stavy agitovanosti bylo nutno přistoupit k mechanickému omezování v lůžku. V dalším průběhu opakovaně prezentoval poruchy vnímání s imperativními obsahy, halucinoval svého dvojníka, který ho nabádal k sebevražednému jednání, nejlépe skokem z výšky. Náhled na chorobnost stavu byl parciální, kolísavý. Toxikologickým vyšetřením byla potvrzena konzumace psychoaktivních látek. Pacientovi byl aplikován nejprve haloperidol i. m., následně vzestupně titrována dávka olanzapinu do 20 mg/den, jednorázově zuklopentixol 50 mg pro přetrvávající agitovanost s velmi dobrým zklidňujícím efektem. Stav nemocného byl několik dní alterován, byly přítomny halucinace, myšlení dezorganizované, rozjíždivé, čemuž odpovídal i behaviorální korelát - bezcílná činnost nebo pasivita. Nebyl schopen souvislejšího spontánního verbálního projevu, pouze odpovídal na položené otázky. Prezentoval většinou nerealizovatelné plány, byl nekritický ke svým schopnostem.
Z výsledků provedeného psychologického vyšetření vyplynulo, že intelekt nemocného se nacházel v pásmu spodního podprůměru (IQ = 81). Dále dominovaly znaky, které úzce korelovaly s přítomným psychotickým procesem. Patrné bylo oslabení percepčně-kognitivní úrovně (zejména ve složce koncentrace pozornosti, krátkodobé paměti, učení a exekutivních funkcí), pocity ohrožení, nejistota, nedůvěra, intrapsychická tenze, zvýšená podezíravost, negativismus, citová plochost, kolísání kvality odpovědí, prvky magického myšlení, občasné neologismy převaha stereotypie a nekorigované fantazie v myšlení s narušeným vztahem k realitě a nedostatečnými interpersonálními dovednostmi. Duševní procesy byly u nemocného výrazně oslabeny psychotickým prožíváním a percepčně-kognitivní funkce, respektive jejich výkon nestačil k adekvátní kontrole reality. Osobnost nemocného byla charakteristická svou psychosexuální a psychosociální nezralostí s převažujícími extravertními rysy a s tendencemi k závislosti na psychoaktivních látkách.
Po několika dnech aplikace psychofarmakologické léčby byl již bez výrazných projevů agitovanosti, bez nutnosti mechanického omezování, bez poruch nálady a bez projevů anxiety. Kromě lehké sedace si nestěžoval na žádné nežádoucí účinky aplikované farmakologické léčby. Po základním zklidnění psychoticky podmíněné excitace a agitovanosti byl nemocný přeložen k další léčbě do Psychiatrické nemocnice Dobřany s doporučením pokračující hospitalizace do stabilizace stavu a následné ústavní léčby závislosti na návykových látkách. Diagnostickým závěrem bylo stanovení přítomnosti psychotické poruchy s pozdním začátkem a přetrvávajícího narušení kognitivních funkcí při syndromu závislosti na více psychoaktivních látkách (stimulancia, tetrahydrokanabidol, těkavé látky).
KAZUISTIKA PACIENTA P. V.
Čtyřiatřicetiletý muž byl na psychiatrickou kliniku přeložen z Koronární jednotky 2. interní kliniky VFN, kde byl hospitalizován po srdeční zástavě s úspěšnou kardiopulmonální resuscitací. Etiologie závažné, život ohrožující komorové tachykardie přecházející do fibrilace komor nebyla objasněna. Již v průběhu hospitalizace na interní klinice s neobvyklou argumentací odmítal implantaci kardiostimulátoru. Nemocný argumentoval, že by byl ohroženější, kdyby přišla 3. světová válka, nemohl by svářet obloukem apod., a odmítal též doporučovanou farmakoterapii. Prezentoval katastrofické obavy globálního charakteru včetně přesvědčení o blížícím se konci světa a atomovém ohrožení. Objektivně byl správně orientovaný, v intrapsychické tenzi, dysforický emočně rozkolísaný, naléhavého projevu, s bizarními obsahy myšlení, patrným paranoidním nastavením. Negoval poruchy vnímání. Kontakt s realitou byl omezený. Negoval suicidální ideace. Neurologické vyšetření konstatovalo, že nemocný byl ameningeální, zobrazovací vyšetření CT mozku nevysvětlilo etiologii, resp. nalezeno spíše starší ložisko, bez expanzivních projevů, bylo doporučeno doplnit vyšetření magnetickou rezonancí.
Anamnestická data byla odebrána od pacienta a posléze doplněna jeho matkou. Nebyla zjištěna rodinná psychiatrická zátěž. Somaticky nikdy závažněji nestonal, negoval sledovaná onemocnění, udával pouze frakturu bérce před několika lety a polinózu. Pacient byl svobodný, bezdětný, nezaměstnaný, žil s matkou. Vystudoval gymnázium a dva roky vojenské akademie. Pacient přiznával kouření od mládí, alkohol pouze příležitostně, častější užívání stejně tak jako ostatní drogy negoval. Matka též o ničem nevěděla. Psychiatricky se léčil s depresemi od roku 2007, předepisován sertralin. Bylo konzultováno též s ambulantním psychiatrem pacienta a dle jeho slov byl u něj pacient veden s osobnostní problematikou a s anxiózně depresivní symptomatikou. Psychotická epizoda do té doby zachycena nebyla. Upozornil též na pravděpodobné riziko abúzu alkoholu a benzodiazepinů.
Na oddělení byl během hospitalizace neklidný, v intrapsychické tenzi, nekooperoval, byl negativistický, odcházel v průběhu rozhovoru s lékaři, otáčel se zády. Jeho projev byl direktivní, naléhavý, bizarní a jevil se jako neodklonitelný. Při nevyhovění byly patrné tendence k rezonanci. Paranoidní bludnou produkci verbalizoval pouze na přímý dotaz, po celou dobu bagatelizoval situaci.
První psychologické vyšetření provedené krátce po přijetí popisuje, že v chování pacienta byly přítomny známky povýšenosti, dával najevo, že spolupracuje jen proto, aby ukázal dobrou vůli a mohl odejít. Společenský odstup snížen, pacient chtěl na oplátku "zkoušet" vyšetřující; během vyšetření vstával, chodil, dával různá ponaučení, mimo jiné z bible, kterou důrazně doporučoval studovat, nabádal, aby vyšetřující v mezidobí, kdy on píše, vyhodnotil jeho materiály. Sledoval zápisy vyšetřující, ptal se na jejich význam, co z nich pro něj vyplývá apod. V testech se snažil o vysoký výkon, ale byl celkově pomalejší a místy některé i lehčí úkoly nezvládal, což vysvětloval tím, že celou noc nespal. Psychicky se cítil zcela v pořádku, nikdy neměl nějaké zvláštní obtíže "kromě toho, že navštěvuje psychiatra v Příbrami z důvodu úzkostné poruchy". Jednalo se o určité "obavy z budoucnosti, lehce depresivní stavy, ale není to nic na tu hospitalizaci". Soustředí se dobře na práci a na to, co ho zajímá.
Psychologické vyšetření svědčilo u pacienta pro přítomnost akutního psychotického stavu. Myšlení bylo výrazně paranoidně nastavené, nekritické, realitní kontrola chyběla. V emoční sféře byla patrná značná tenze, hrozila možnost nebrzděných afektivních výbuchů. Aktuální intelektová výkonnost se nacházela v pásmu slabšího průměru (IQ = 94), pokles vzhledem k původní kapacitě činil cca minus 20 bodů IQ. Nejvíce oslabeny funkce pozornosti, rozsah bezprostřední mechanické paměti a rychlost psychomotorického tempa při jednoduchém učení.

Kromě dlouhodobě podávané léčby byl aplikován tiaprid (400 mg/den) a diazepam (40 mg/den), později komedikován též quetiapinem, který byl postupně titrován do denní dávky 400 mg. V dalším průběhu postupný ústup paranoidního myšlení, pacient dobře zvládal režim, byly povoleny samostatné vycházky, které též probíhaly bez problémů. Projevil náhled na proběhlou situaci a ochotu opakovaně konzultovat s kardiology problematiku implantace kardiostimulátoru. Nemocný se jevil nor-moforický, bez anxiety a bez psychotické symptomatiky První známky změny stavu se objevily během jedné z víkendových propustek, kdy přerušil užívání léčiv. Po návratu referoval auditivní i vizuální halucinace, které měly podobný charakter jako na počátku hospitalizace, vše bylo doprovázeno masivním paranoidním nastavením. Pacient kveruloval, neustále naléhavě prezentoval četné požadavky stran vycházek, somatických obtíží, změn medikace (zejm. vyžadoval tramadol na bolest bérce). Při návratu z vycházky bylo náhodně zjištěno zneužívání plynu do zapalovače. Pacient přišel s více než deseti baleními náhradního plynu do zapalovačů (á 250 ml) obsahujícího směs butanu (54 %), isobutanu (24%) a propanu (22 %),7 přičemž některé nádobky již byly prázdné (obr. 1). Plynové náplně měl ukryté různě ve svém oděvu. Při konfrontaci byl pacient podrážděný, nespolupracoval, usilovně abúzus popíral a racionalizoval rozličnými a měnlivými argumenty například tím, že koupil náplně ve slevě a prodá je někomu jinému, nebo že používá plyn na hubení krtků aj. Pacient nebyl však schopen objasnit, proč náplně schovával různě po těle (za ponožkami, ve spodním prádle apod.).
Na neobvyklou situaci současně upozornili po několika dnech i spolupacienti, kterým opakovaně vyhrožoval, že nesmí jeho chování, tj. inhalaci plynu na pokoji oznámit personálu. K inhalaci používal přímo tlakové nádobky, přičemž si otočením a využitím redukčních otvorů víčka tlakové nádobky vytvořil "masku" na ústa a nos (obr. 2).
V dalším průběhu již byla hospitalizace komplikovaná nespoluprací nemocného, došlo k opětovné eskalaci dezorganizace myšlení, emoční nestabilitě, zcela se ztratil částečný náhled chorobnosti stavu. Během krátkodobého pobytu na pokoji intenzivního dohledu postupně došlo ke zklidnění, ale vzhledem k nestabilitě klinického obrazu bylo indikováno urgentní kontrolní psychologické vyšetření, tak, aby bylo možné případně vyhovět přání nemocného být urychleně propuštěn do domácího prostředí. Zde i při druhém psychologickém vyšetření s odstupem jednoho měsíce je s pacientem obtížná spolupráce. Od počátku vyšetření byl paranoidně nastavený negativistický a bylo nutné ho neustále motivovat, pobízet a přesvědčovat k pokračování ke spolupráci, zejména při vyplňování dotazníků a testů. Pacient zpočátku vyšetření seděl ve vyšetřovně, kde je dostatečná teplota, v zimní bundě a čepici. Svoje chování odůvodňoval virovým onemocněním, výrazně kveruloval na hospitalizaci, byl přesvědčen "že sem nepatří". Při vyplňování dotazníků neustále diskutoval nad významem otázek, při aplikaci Rorschachova testu se pokoušel dotazovat vyšetřujícího, co "v tom vidí". Na dotaz, zda jeho pád začátkem ledna může souviset i s "alkoholem", odpovídal, že "něco vypil". Ale nebylo to moc, dodával na svoji obhajobu. Ze by uklouzl, nebo se někde smekl, si nepamatuje. Měl prý "nějaké halucinace", ale již je nemá. Na otázku týkající se rodinných vztahů a psychosociálního vývoje odmítal odpovídat. Prý je to hodně intimní a nebude se k tomu vyjadřovat. V lékařské dokumentaci je údaj o abúzu plynů do zapalovačů, což ale pacient popíral. Na druhou stranu ale uváděl, že se o "to na internetu zajímal". Prý ví, že to navozuje příjemné pocity a je to levnější než drogy. Náplň stojí asi 50 Kč, dodával. Od spolupacienta ví, že to způsobuje příjemné halucinace. Aktuální úroveň rozumových schopností dosahovala v neverbálním testu inteligence pásma nadprůměru (celková hodnota IQ = 131), což oproti minulému výsledku (WAIS-R IQ 94) bylo výrazné zlepšení výkonu odrážejícího úroveň rozumových schopností. Rozdíl bylo možné vnímat z více hledisek. Jednak předcházející měření a posuzování intelektové kapacity bylo provedeno komplexnější testovou metodou a mohlo být i náročnější, jednak tehdejší psychotický stav pacienta byl více akutní, oproti druhé testové situaci, kdy se již zlepšila koncentrace pozornosti, logický úsudek, percepce a analytický charakter myšlení.
Z testů a dotazníků psychologického vyšetření bylo zjištěno, že se posuzovaný nacházel intelektově v pásmu nadprůměru (CIQ = 131), z čehož vyplývá, že aktuálně intenzita pozitivních psychotických příznaků ustupovala a do popředí se více dostávalo oslabení kognitivních a zejména exekutivních funkcí (vůle, plánování, stanovování realistických cílů, účelné jednání, organizace postupů a kroků k dosahování těchto cílů a porozumění) a akcentované rysy (paranoidita, negativismus, nerozhodnost, nejistota), sklon k depresivním rozladám, úzkostnému prožívání u emočně nestabilní, introvertní a psychosexuálně nezralé osobnosti.
Souhrnem při propuštění bylo možné konstatovat parciální responzi na léčbu, reziduální poruchu myšlení a změny afektivity, ale již byl plně zachovalý kontakt s realitou. V době propuštění nemocný již několik dní netrpěl poruchami vnímání, nebyla přítomna agresivita a nebyla přítomna nereálná přesvědčení. Pacient byl propuštěn proti radě lékaře a signoval negativní revers. Diagnostickým závěrem bylo stanovení reziduálního stavu a psychotické poruchy s pozdním začátkem ev. s přítomností reziduální afektivní poruchy při užívání více psychoaktivních látek.
ZÁVĚR
Problematika zneužívání náplní do zapalovačů je zatím málo prozkoumaná a míra zneužívání nedostatečně zmapovaná. Skutečnost, že se jedná o zcela legální, široce dostupnou a levnou látku, přispívá k jejímu rozšíření mezi skupinami nižšího sociálního statusu a zejména mezi mladistvými. V porovnání s jinými legálními drogami, alkoholem a cigaretami chybí jakákoliv omezení prodeje nebo varování před potenciálními škodlivými účinky a riziky vyplývajícího z jejich užívání. Ty jsou přitom co do závažnosti srovnatelné s riziky u ostatních psychoaktivních látek. Dvě kazuistiky z naší klinické praxe dokumentují jak závažné akutní ohrožení zdraví v souvislosti s užíváním plynu do zapalovače, tak následky jeho dlouhodobého abúzu.
LITERATURA
- 1. Novosel I, Kovačič Z, Gusič S, Batelja L, Nestič M, Seiwerth S, Skavič J. Immunohistochemical detection of early myocardial damage in two sudden deaths due to intentional butane inhalation. Two case reports with review of literature. J Forensic Leg Med. 2011 Apr; 18 (3): 125-131.
- 2. Pfeiffer H, AlKhaddam M, Brinkmann B, Köhler H, Beike J. Sudden death after isobutane sniffing: a report of two forensic cases. Int J Legal Med 2006 May; 120 (3): 168-173.
- 3. Sikora H: Smrt následkem inhalace propan-butanu: http://www.toxicology.cz/modules.php?name=News&file=article&sid=35 (přístup dne 18/7/1411:28 hodin).
- 4. Národní monitorovací středisko pro drogy a drogové závislosti: Výroční zpráva o stavu ve věcech drog v České republice v roce 2011: http://www.dro-gy-info.cz/index.php/publikace/vyrocni_zpravy/vyrocni_zprava_o_stavu_ve_vecech_drog_v_cr_v_r_2011 (přístup dne 18/7/14 12:06 hodin).
- 5. Csémy, Chomynová. Evropská školní studie o alkoholu a jiných drogách (ESPAD) - Přehled hlavních výsledků studie v České republice v roce 2011; Zaostřeno na drogy 02/2012.
- 6. Národní monitorovací středisko pro drogy a drogové závislosti: Výroční zpráva o stavu ve věcech drog v České republice v roce 2012: http://www.drogy-info.cz/index.php/content/download/183757/772600/file/Vy-rocni_zprava_o_stavu_ve_vecech_drog_2013-10_www02.pdf (přístup dne 23/7/14 11:00 hodin).
- 7. http://peal.cz/admin/files/ModuleText/89-bezpecnostni-listy-Ronson-plyn-REACH-pdf.pdf (přístup dne 18/7/14 11:30 hodin).





