Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
TERAPEUTICKÉ MONITOROVÁNÍ QUETIAPINU
THERAPEUTIC DRUG MONITORING OF QUETIAPINE
Miroslav Turjap1,2,3, Jan Juřica2,3
1 Oddělení klinické farmacie, Fakultní nemocnice Ostrava
2 Farmakologický ústav, Lékařská fakulta Masarykovy univerzity v Brně
3 Skupina experimentální a aplikované neuropsychofarmakologie, CEITEC - Středoevropský technologický institut, Masarykova univerzita v Brně
2 Farmakologický ústav, Lékařská fakulta Masarykovy univerzity v Brně
3 Skupina experimentální a aplikované neuropsychofarmakologie, CEITEC - Středoevropský technologický institut, Masarykova univerzita v Brně
SOUHRN
Turjap M, Juřica J. Terapeutické monitorování quetiapinu
Quetiapin je atypickým antipsychotikem, které vykazuje zajímavý klinický a receptorový vazebný profil v závislosti na použitém dávkování. V praxi je běžně pozorována značná interindividuální variabilita v plazmatických koncentracích i klinické odpovědi po podání stejných dávek léčiva, častá je polyfarmakoterapie a suboptimální adherence. Léčivo je biotransformováno cestou cytochromu P450 a jsou popsány některé významné lékové interakce. Z literatury známe plazmatické koncentrace dosahované při použití efektivních dávek léčiva. Quetiapin je proto vhodným kandidátem pro terapeutické monitorování.
Tento článek předkládá přehled o biotransformaci a farmakokinetických lékových interakcích quetiapinu a dále sumarizuje aktuální stav problematiky stanovení plazmatických koncentrací pro účely optimalizace terapie, možnosti, limity a aktuální doporučení pro terapeutické monitorování quetiapinu.
Klíčová slova: biotransformace, lékové interakce, quetiapin, terapeutické monitorování léčiv, terapeutické referenční rozmezí
SUMMARY
Turjap M, Juřica J. Therapeutic drug monitoring of quetiapine
Quetiapine is atypical antipsychotic with remarkable clinical and receptor-binding profile depending on dosage used. Plasma concentrations and also clinical response vary markedly after equal doses between individuals in clinical practice. Polypharmacy and suboptimal adherence is common. The drug is metabolised by cytochrome P450 and thus, clinically important pharmacokinetic drug-drug interactions are likely. There is evidence from literature about plasma concentrations obtained at therapeutically effective doses. Quetiapine is therefore suitable candidate for therapeutic drug monitoring.
Here we present an overview of bio-transformation and pharmacokinetic drug-drug interactions and current knowledge on therapeutic drug monitoring of quetiapine, its benefits and limitations.
Key words: biotransformation, drug interactions, quetiapine, therapeutic drug monitoring, therapeutic reference range
ÚVOD
Quetiapin je chemicky dibenzothiazepinovým derivátem, strukturně podobným klozapinu. Indikován je pro léčbu schizofrenie, bipolární afektivní poruchy a jeho lékové formy s prodlouženým uvolňováním také jako přídavná léčba u pacientů s depresivní poruchou, u kterých byla suboptimální odpovědna podávání antidepresiv v monoterapii.1
V závislosti na dávce vykazuje quetiapin (resp. spíše quetiapin s příspěvky aktivních metabolitů) zajímavé rozdíly ve svém receptorovém vazebném profilu. V "antipsychotických" dávkách (do 800 mg/den - max. dávka dle SPC) vykazuje široký receptorový záběr a působí jako antagonista na několika typech serotoninových, muskarinových, α-adrenergních, dopaminových a histaminovém Hj receptoru. V "antidepresivních" dávkách (tzn. přibližně kolem 300 mg/den) je receptorový profil více selektivní a zahrnuje především D 2, 5HT2A, 5HT2C, 5HT1A receptory (vazba na 5HT1A receptor má charakter parciálního agonismu), inhibici noradrenalinového transportéru (NET) a H1 antagonismus. V "hypnosedativních" dávkách (tzn. kolem 50 mg/den) je dominantní vlastností blokáda histaminového H1 receptoru.2
Samotný aktivní metabolit norquetiapin je potentním inhibitorem NET (s asi 100krát vyšší afinitou než mateřská látka), parciálním agonistou na 5HT 1A receptoru (10krát vyšší afinita), ale také (mimo jiné typy a podtypy receptoru) antagonistou na 5HT7, 5HT2C a adrenergních α2 receptorech, což přispívá k celkovému klinickému profilu quetiapinu a zejména k jeho robustnímu antidepresivnímu efektu.3-5
Quetiapin v běžných dávkách prakticky nezpůsobuje extrapyramidové nežádoucí účinky (EPS - extrapyramidový syndrom). Absenci EPS lze teoreticky vysvětlit blokádou 5HT2A; receptoru a stimulací 5HT1A receptoru v různých regionech mozku a ovlivněním aktivity propojených (více či méně komplexních) drah, které komunikují s nigrostriatálními dopaminergními drahami a mohou regulovat jejich aktivitu. Důsledkem těchto pochodů může být desinhibice/stimulace uvolňování dopaminu ve striatu, jeho kompetice o vazbu na D2 receptor s antipsychotikem a reverze D2 blokády.2
V běžných dávkách může quetiapin působit měřitelné zvýšení plazmatických koncentrací prolaktinu, nicméně tyto zpravidla zůstávají ve fyziologických mezích.6 Malý vliv na plazmatické koncentrace prolaktinu lze (minimálně teoreticky) vysvětlit inhibici 5HT2A receptoru na laktotropních buňkách hypofýzy Serotonin a dopamin zde mají opačný regulační vliv, a inhibice 5HT2A receptoru tedy zmírňuje efekt samotné D 2 blokády.2 Studie demonstrovaly významně nižší vliv quetiapinu na plazmatické koncentrace prolaktinu oproti typickým antipsychotikům a také risperidonu.7,8
Potenciál ke zvyšování hmotnosti je asociován zejména s blokádou H1 a 5HT2C receptoru.2 U quetiapinu je nižší než u klozapinu a olanzapinu, nicméně vyšší ve srovnání např. s aripiprazolem, ziprasidonem či amisulpridem.6,9,10 Sedativní vlastnosti quetiapinu přičítáme blokádě centrálních muskarinových M1, histaminových H 1 a α 1 adrenergních receptoru.2
BIOTRANSFORMACE
Quetiapin je extenzivně biotransformován v játrech, primárně cestou CYP3A4. V pochodech sulfoxidace, N- a O-dealkylace a v menší míře také 7-hydroxylace vznikají příslušné metabolity - quetiapin sulfoxid, N-desalkylquetiapin (norquetiapin), O-desalkylquetiapin a 7-hydroxyquetiapin. Celkem bylo identifikováno nejméně 20 metabolitů.5 Kvantitativně nejvýznamějším pochodem je vznik inaktivního quetiapin sulfoxidu, zatímco norquetiapin je nejdůležitějším aktivním metabolitem. K tvorbě aktivního 7-hydroxyquetiapinu kromě CYP3A4 přispívá minoritně CYP2D6.11,12 V rámci biotransformace dochází také k přímé glukuronidaci mateřské látky.13,14
Farmakokinetika quetiapinu vykazuje významnou interindividuální variabilitu. Bakken et al.15 popisují až 15násobné rozdíly C/D (Concentration/Dose - plazmatická koncentrace adjustovaná na dávku) quetiapinu a 5násobné rozdíly C/D norquetiapinu (5.-95. percentil; tablety s okamžitým uvolňováním) v podmínkách rutinního TDM (Therapeutic Drug Monitoring - terapeutické monitorování léčiv).
Farmakokinetika quetiapinu není klinicky významně ovlivněna kouřením ani pohlavím. U pacientů starších 65-70 let byly pozorovány C/D o 50-67 % vyšší oproti mladším pacientům.15,16
Byla popsána shodná AUC0-24h (Area Under Curve - plocha pod křivkou plazmatických koncentrací) při podávání shodné denní dávky tablet s prodlouženým (300 mg XR jednou denně) a okamžitým (150mg IR 2krát denně) uvolňováním.17 Ve studii se zdravými dobrovolníky byla pozorována vyšší intenzita sedace při použití tablet s okamžitým uvolňováním, oproti tabletám s prodlouženým uvolňováním ve shodné dávce jednou denně, zejména prvních několik hodin po užití dávky.18
Kolem 73 % látky je vyloučeno močí a 20 % faeces (< 1 % látky v nezměněné podobě).13 U poruchy funkce jater může být nutná korekce dávkování.14 Quetiapin in vitro prakticky neovlivňoval metabolickou aktivitu CYP1A2, 2C9, 2C19, 2D6 a 3A4,13 a neočekává se tudíž vliv in vivo.
VLIV KOMEDIKACE NA PLAZMATICKÉ KONCENTRACE QUETIAPINU
Karbamazepin
V prospektivní farmakokinetické studii v populaci psychicky nemocných pacientů (n = 18) užívajících současně quetiapin (300 mg 2krát denně) a karbamazepin (200 mg 3krát denně) bylo popsáno snížení cmax a AUC quetiapinu o 80 %, resp. 87 %, ve srovnání s mononoterapií u stejných pacientů (v ustáleném stavu, po 3 týdnech komedikace stejnými dávkami).19 Retrospektivní analýza dat z rutinního TDM (n = 39, kontroly = 1123) přinesla podobné závěry.16
Maximální efekt na plazmatické koncentrace quetiapinu lze očekávat zhruba během 2-4 týdnů po nasazení/vysazení karbamazepinu.20 Primárním mechanismem interakce je indukce metabolické aktivity CYP3A4 karbamazepinem. Důsledkem je snížená systémová dostupnost po p. o. podání (first-pass efekt) a dále rychlejší metabolický obrat quetiapinu. Vzhledem k popsanému několikanásobnému snížení plazmatických koncentrací quetiapinu (i přes běžně pozorovanou interindividuální variabilitu plazmatických koncentrací quetiapinu po podání stejných dávek) je interakce klinicky významná a bude pravděpodobně vyžadovat výrazné korekce v dávkování quetiapinu, dle klinického stavu a s pomocí TDM. Přestože není k dispozici přímá evidence, předpokládá se obdobný efekt také u fenobarbitalu, primidonu a rifampicinu.
Fenytoin
V prospektivní studii s psychicky nemocnými pacienty (n = 10) byla clearance quetiapinu při komedikaci s fenytoinem v ustáleném stavu (quetiapin 250 mg 3krát denně + fenytoin 100 mg 3krát denně) zvýšena více než 5krát ve srovnání s monoterapií u stejných pacientů. AUC0-8h, cmax, a cmin byly sníženy na 19, 27, resp. 12 % původních hodnot. Pacienti užívali obě léčiva současně minimálně 10 dnů.21 Primárním mechanismem interakce je indukce metabolické aktivity CYP3A4 fenytoinem. Interakce je klinicky významná a bude pravděpodobně vyžadovat výrazné korekce v dávkování quetiapinu, dle klinického stavu a TDM.
Kyselina valproová
Při současné medikaci může nastat určité zvýšení plazmatických koncentrací quetiapinu, nicméně evidence je limitovaná a není přesvědčivá. Rozsáhlejší změny plazmatických koncentrací quetiapinu se spíše neočekávají. Analýza plazmatických koncentrací ve studii s 94 pacienty, z nichž 9 užívalo současně quetiapin s valproátem, popsala zvýšení C/D quetiapinu o 77 % v porovnání s kontrolami.22 Nicméně, dvě retrospektivní studie vycházející z rutinního TDM16,23 ani prospektivní farmakokinetická interakční studie24 nenalezly statisticky významné ovlivnění farmakokinetiky quetiapinu valproátem.
Lamotrigin
Analýza dat z rutinního TDM z období 6/2001 až 12/2004, popsala pouze mírné snížení C/D quetiapinu (-17 %, p = 0,024) u pacientů současně užívajících lamotrigin (n = 147) oproti kontrolám (n = 1123).16 Významné rozdíly oproti monoterapii nenašla ani jiná studie analyzující data z TDM (n = 16, kontroly = 35).23
Makrolidy
Studie25 provedená u čínských nemocných trpících první epizodou schizofrenie (n = 19) studovala vliv komedikace erythromycinu na plazmatické koncentrace quetiapinu. U pacientů byla zahájena léčba quetiapinem a postupně (den 1-4) zvyšována dávka až na 200 mg 2krát denně. Takto léčba pokračovala do dne 7 a poté byly odebrány vzorky. V den 8 byl přidán erythromycin 500 mg 3krát denně a v den 12 odebrány další vzorky. Bylo popsáno zvýšení c max, AUC a t1/2 quetiapinu o 68, 129, resp. 92 %, oproti monoterapii.
U klarithromycinu se předpokládá obdobný efekt, i když přímá evidence víceméně chybí. Jedna kazuistika26 popisuje případ pacienta, který užíval udržovací dávku quetiapinu 300 mg ráno + 400 mg večer. Pro komunitní pneumonii byl nasazen klarithromycin. Po druhé 500mg dávce antibiotika, které bylo podáváno ve stejných intervalech a časech jako quetiapin, se během 4 hodin rozvinula výrazná porucha vědomí a dechová deprese vyžadující přesun na interní jednotku intenzivní péče. Dvě hodiny po poslední dávce quetiapinu byla naměřena plazmatická koncentrace 826,8 µg/L a potvrzena intoxikace. Následně, 6. den po vysazení quetiapinu klesla plazmatická koncentrace na dolní hranici terapeutického referenčního rozmezí a příznaky toxicity zcela vymizely.
Primárním mechanismem interakce je inhibice metabolické aktivity CYP3A4 erythromycinem/klarithromycinem. Maximální efekt na plazmatické koncentrace quetiapinu lze očekávat během několika málo dnů po nasazení/vysazení inhibitoru. Interakce se jeví jako klinicky významná a pravděpodobná. Dle klinického stavu a s pomocí TDM případně upravujeme dávku quetiapinu. Azithromycin (azalidové antibiotikum řazené k makrolidům) má pouze minimální vliv na metabolickou aktivitu CYP3A4.
Azolová antimykotika
V 8denní prospektivní jednodávkové crossover studii19 bylo zdravým dobrovolníkům (n = 12) nejprve podáno jednotlivě 25 mg quetiapinu a následně jednotlivě 25 mg, po 4 dnech komedikace s 200 mg ketokonazolu denně. AUC a cmax quetiapinu byly zvýšeny průměrně 6,2krát, resp. 3,4krát. Interakce je klinicky významná, pravděpodobná a může vyžadovat výrazné korekce v dávkování quetiapinu. Obdobný efekt lze předpokládat i v případě itrakonazolu, vorikonazolu, a posakonazolu. Nástup a čas dosažení maxima efektu se může lišit, přičemž zejména u itrakonazolu lze očekávat protrahovaný nástup a odeznění efektu. Primárním mechanismem interakce je inhibice metabolické aktivity CYP3A4 azolovými antimykotiky Flukonazol má významný vliv na metabolickou aktivitu CYP3A4 až ve vyšších dávkách.
U jiných silných inhibitorů metabolické aktivity CYP3A4 - antiretrovirotik ze skupiny inhibitorů proteáz - se také předpokládá významný vliv na plazmatické koncentrace quetiapinu, i když přímá evidence v literatuře chybí.
Klozapin
Data z rutinního TDM z období 6/2001 až 12/2004 (n = 70, kontroly = 1123) nalezla zvýšení C/D quetiapinu při současné medikaci s klozapinem průměrně o 82 %. Vzhledem k tomu, že klozapin není inhibitorem metabolické aktivity CYP3A4, bylo toto zjištění pro autory překvapivé a usuzují, že zde mohla hrát roli lepší adherence k léčbě quetiapinem díky častějším kontrolám a těsnějšímu kontaktu se zdravotníky. Případný vliv klozapinu na farmakokinetiku quetiapinu a mechanismus tohoto působení by vyžadoval zkoumání za standardnějších podmínek.16 Další evidenci v literatuře jsme nenalezli.
Fluvoxamin
Analýza dat z výše uvedené studie popsala také zvýšení C/D quetiapinu o 159 % u pacientů užívajících současně quetiapin a fluvoxamin (n = 11, kontroly 1123). Předpokládaným mechanismem interakce je inhibice metabolické aktivity CYP3A4 fluvoxaminem.16
Fluoxetin
Ve studii provedené u nemocných trpících psychickými poruchami (schizofrenie, schizoafektivní porucha, bipolární afektivní porucha), kteří užívali současně quetiapin 300 mg 2krát denně a fluoxetin 60 mg denně po dobu 8 dnů (n = 13) došlo ke zvýšení AUC, cmax a cmin quetiapinu o 12, 26, resp. 8 % oproti monoterapii u stejných pacientů. Pouze zvýšení cmax bylo statisticky významné a celkově změny nejsou považovány za klinicky významné.27
GENETICKÝ POLYMORFISMUS CYTOCHROMU P450
CYP3A4, kterým je quetiapin dominantně metabolizován, není polymorfní; interindividuální rozdíly v plazmatických koncentracích jsou připisovány především exogenním faktorům. Vliv genetického polymorfismu CYP2D6 na farmakokinetiku quetiapinu se nejeví jako významný, vzhledem k pouze malému příspěvku enzymu k celkové biotransformaci.28,29
TERAPEUTICKÉ REFERENČNÍ ROZMEZÍ
Interdisciplinární expertní skupina pro TDM při Arbeitsgemeinschaft für Neuropsychopharmakologie und Pharmakopsychiatrie (AGNP) publikovala v roce 2011 "AGNP Consensus Guidelines for Therapeutic Drug Monitoring in Psychiatry: Update 2011".30 Guidelines zavádějí na základě konsenzu a dostupné evidence 4 stupně doporučení pro TDM celkem 128 neuropsychofarmakologických léčiv: Level 1 - Strongly recommended, Level 2 - Recommended, Level 3 - Useful a Level 4 - Potentially useful.
Guidelines uvádí pro quetiapin terapeutické referenční rozmezí 100-500 ng/mL a stupeň doporučení 2 (recommended). Z definice tohoto stupně v guidelines vyplývá, že uvedené plazmatické koncentrace, resp. terapeutické referenční rozmezí je odvozeno od plazmatických koncentrací pozorovaných při použití terapeuticky efektivních dávek a z dat o zaznamenaných "supraterapeutických" plazmatických koncentracích, při kterých byly pozorovány známky intolerance a/nebo intoxikace. TDM je zde doporučeno pro titraci efektivní dávky léčiva a pro některé speciální situace a řešení případných problémů v souvislosti s léčivem. TDM zvýší pravděpodobnost léčebné odpovědi u nonrespondérů, při "subterapeutických" koncentracích je zde riziko špatné odpovědi, při "supraterapeutických" koncentracích naopak riziko intolerance nebo intoxikace.
Zdrojem dat pro doporučené referenční rozmezí byly analýzy dat z rutinního TDM v naturalistických podmínkách,16,31,32 prospektivní studie zkoumající farmakokinetiku a/nebo účinnost, bezpečnost a toleranci léčiva, 17,33,34 studie s pozitronovou emisní tomografií (PET) zkoumající okupanci D2/3 receptorů v striatálních a extrastriatálních regionech mozku se současným měřením plazmatických koncentrací35 a případová post-mortem toxikologická studie.36
Další evidenci podporující terapeutické referenční rozmezí uvedené v guidelines poskytují studie s PET. V těchto studiích byla zkoumána okupance D2 a 5HT2 receptorů v různých regionech mozku v různých časech po podání dávky, s popisem příslušných dosahovaných plazmatických koncentrací a dávkování léčiva a zkoumán jejich vzájemný vztah.37-42
Nalezení vztahu mezi klinickou odpovědí a plazmatickými koncentracemi quetiapinu bylo jako jedním z primárních endpointů pouze několika studií, z nichž 231,33 jsou zahrnuty v guidelines, přičemž autoři korelaci ani cut-off hodnotu pro odlišení respondérů a nonrespondérů nenalezli. Dragicevic et al.43,44 uvádějí ctrough (plazmatické koncentrace ve svém minimu, tzn. před podáním dávky) > 77 ng/mL, spojené se signifikantně lepší klinickou odpovědí (n = 59). Stejná studijní skupina později popsala slabou, statisticky významnou korelaci mezi lepší klinickou odpovědí a ctrogh 50-100 ng/mL (n = 75),45 Mauri et al.46 ve své 2týdenní naturalistické studii (n = 41) popsali signifikantní korelaci mezi C/D a zlepšením v PANSS skóre (v závislosti na diagnóze), nicméně cut-off hodnotu neuvádějí a nebyl pozorován signifikantní rozdíl mezi plazmatickými koncentracemi u respondérů a nonrespondérů.
Guidelines ke quetiapinu (kromě terapeutického referenčního rozmezí) uvádějí další, pro klinickou praxi užitečná data, např. metabolický poměr norquetiapin/quetiapin (nQ/Q). Poměr metabolit / mateřská látka je považován za ukazatel in vivo metabolické aktivity enzymu podílejícího se dominantně na biotransformaci látky na daný metabolit.30 Protože vznik norquetiapinu je zprostředkován CYP3A4, může být považován za ukazatel metabolické aktivity CYP3 A4.47 Poměr nQ/Q je užitečným vodítkem při TDM v klinické praxi, kdy jeho neobvyklá hodnota může signalizovat vliv farmakokinetické lékové interakce či problémy s adherencí k léčbě.
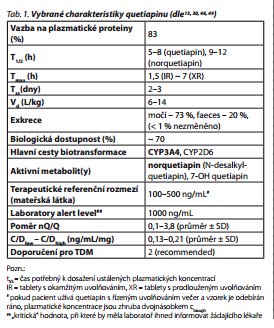
Guidelines uvádějí hodnotu nQ/Q = 1,95 ? 1,85 (průměr ? SD), nebo také 0,1-3,8. Jak vyplývá z číselného vyjádření, toto rozmezí by mělo zahrnovat cca 68 % hodnot poměrů při běžném dávkování. Hodnota vychází ze studie s 25 pacienty.34 Ke srovnatelným hodnotám dospěly i práce s vyšším počtem subjektů: n = 10547 a n = 60115, přičemž poslední jmenovaná také popsala vyšší nQ/Q u pacientů s dávkou > 600 mg/den ve srovnání s pacienty s dávkou < 300 mg/den.
Dalším užitečným parametrem je dose-related reference range, tedy rozmezí ctrough, které lze očekávat při dané denní dávce (pro quetiapin: C/Dlow - C/Dhigh = 0,13-0,21 ng/mL/mg; průměr ? SD). Toto vypočtené rozmezí by mělo zahrnovat cca 68 % hodnot poměrů při běžném dávkování u "normálního" pacienta, definovaného zde věkem 18-65 let, bez relevantních komorbidit, komedikace či abnormalit biotransformačních enzymů.30 Ostad Haji et al.47 vypočetli ve své studii, vycházející z rutinního TDM, C/Dlow - C/Dhigh = 0, 10-0, 58 ng/mL/mg. Důvodem širšího rozmezí hodnot oproti guidelines může být dle autorů 1Okrát větší soubor pacientů (n = 105) oproti datům z guidelines, díky čemuž lze rozmezí považovat za realističtější. Autoři vypočetli stejným způsobem také rozmezí pro nQ (C/Dlow - C/Dhigh = 0,17-0, 59 ng/mL/mg). Rozmezí jsou opět využitelná v praxi v různých situacích (problémy s adherencí, suboptimální tolerance, suspektní farmakokinetická léková interakce, špatná odpověď na léčbu při běžném dávkování atd.). Vybrané charakteristiky quetiapinu jsou uvedeny v tab. 1.
ZÁVĚR
Použití TDM pro individualizaci léčby quetiapinem se jeví jako prospěšné. Z literatury známe rozmezí plazmatických koncentrací, která jsou dosahována při běžně používaných, efektivních dávkách léčiva, přičemž další evidenci pro uváděné referenční rozmezí poskytují data ze studií okupance receptorů pomocí PET. Pokud je TDM prováděno uvážlivě a pečlivě interpretováno v kontextu s příslušnými klinickými údaji (nejlépe ve spolupráci zkušeného klinického farmaceuta/farmakologa s žádajícím lékařem), může být cenným nástrojem k optimalizaci léčby quetiapinem. Stanovení plazmatických koncentrací mateřské látky a metabolitu a porovnání dat s referenčními nQ/Q a C/Dlow - C/Dhigh může být vodítkem při podezření na nonadherenci, farmakokinetickou lékovou interakci či intoxikaci, při výskytu neobvyklé/nedostatečné odpovědi, při suboptimální toleranci nebo při převodu na jinou lékovou formu léčiva. Je možné zvýšit pravděpodobnost dosažení dobré léčebné odpovědi u nonrespondérů s nízkými plazmatickými koncentracemi. TDM umožňuje pracovat s faktory, jako je věk, nasazování/vysazování/změna dávky induktoru/inhibitoru metabolické aktivity zejména CYP3A4 či porucha hepatálních a renálních funkcí.
Terapeutická referenční rozmezí v guidelines je nutné vnímat do jisté míry jako orientační. Jde o konsenzus podložený daty z různých studií s různým designem, počtem a typem subjektů, a nemusí být tudíž aplikovatelný na všechny pacienty. Je proto účelné stanovit individuální "efektivní plazmatické koncentrace" pro další průběh léčby. Pečlivé vedení dokumentace o TDM včetně příslušných klinických dat a dobrá spolupráce mezi klinikou a laboratoří dává prostor pro vytvoření databáze pro výzkumné a publikační účely.
LITERATURA
- 1. http://www.suH.cz/modules/medication/detail.php?kod=0114985 (SPC Seroquel PROLONG), (přístup 21. 12. 2013)
- 2. Stahl S. Antipsychotic agents. In: Stahl S, ed. Stahl's Essential Psychopharmacology - Neuroscientific Basis and Practical Applications. 4 ed. New York: Cambridge University Press; 2013: 129-236.
- 3. Altamura AC, Moliterno D, Paletta S et al. Effect of Quetiapine and Norquetiapine on Anxiety and Depression in Major Psychoses Using a Pharmacokinetic Approach A Prospective Observational Study. Clin Drug Invest 2012; 32 (3): 213-219.
- 4. Lopez-Munoz F, Alamo C. Active Metabolites as Antidepressant Drugs: The Role of Norquetiapine in the Mechanism of Action of Quetiapine in the Lreatment of Mood Disorders. Frontiers in psychiatry 2013; 4: 102.
- 5. Jensen NH, Rodriguiz RM, Caron MG et al. N-desalkylquetiapine, a potent norepinephrine reuptake inhibitor and partial 5-HT1A agonist, as a putative mediator of quetiapine's antidepressant activity. Neuropsychopharmacology 2008; 33 (10): 2303-2312.
- 6. Taylor D, Paton C, Kapur S. The Maudsley Prescribing Guidelines in Psychiatry. 11 ed: John Wiley & Sons; 2012.
- 7. Westheide J, Cvetanovska G, Albrecht C et al. Prolactin, subjective well-being and sexual dysfunction: an open label observational study comparing quetiapine with risperidone. The journal of sexual medicine 2008; 5 (12): 2816-2826.
- 8. Hanssens L, L'ltalien G, Loze JY et al. The effect of antipsychotic medication on sexual function and serum prolactin levels in community-treated schizophrenic patients: results from the Schizophrenia Trial of Aripiprazole (STAR) study (NCT00237913). BMC psychiatry 2008; 8: 95.
- 9. Lieberman JA, Stroup TS, McEvoy JP et al. Effectiveness of antipsychotic drugs in patients with chronic schizophrenia. The New England journal of medicine 2005; 353 (12): 1209-1223.
- 10. Rummel-Kluge C, Komossa K, Schwarz S et al. Head-to-head comparisons of metabolic side effects of second generation antipsychotics in the treatment of schizophrenia: a systematic review and meta-analysis. Schizophrenia research 2010; 123 (2-3): 225-233.
- 11. Bakken GV, Rudberg I, Christensen H et al. Metabolism of quetiapine by CYP3A4 and CYP3A5 in presence or absence of cytochrome B5. Drug metabolism and disposition 2009; 37 (2): 254-258.
- 12. Fisher DS, Handley SA, Flanagan RJ, Taylor DM. Plasma concentrations of quetiapine, N-desalkylquetiapine, o-desalkylquetiapine, 7-hydroxyquetiapine, and quetiapine sulfoxide in relation to quetiapine dose, formulation, and other factors. Therapeutic drug monitoring 2012; 34 (4): 415-421.
- 13. deVane CL, Nemeroff CB. Clinical Pharmacokinetics of Quetiapine: An Atypical Antipsychotic. Clinical pharmacokinetics 2001; 40 (7): 509-522.
- 14. Sheehan JJ, Sliwa JK, Amatniek JC, Grinspan A, Canuso CM. Atypical antipsychotic metabolism and excretion. Curr Drug Metab 2010; 11 (6): 516-525.
- 15. Bakken GV, Rudberg I, Molden E, Refsum H, Hermann M. Pharmacokinetic variability of quetiapine and the active metabolite N-desalkylquetiapine in psychiatric patients. Therapeutic drug monitoring 2011; 33 (2): 222-226.
- 16. Castberg I, Skogvoll E, Spigset O. Quetiapine and drug interactions: evidence from a routine therapeutic drug monitoring service. The Journal of clinical psychiatry 2007; 68 (10): 1540-1545.
- 17. Figueroa C, Brecher M, Hamer-Maansson JE, Winter H. Pharmacokinetic profiles of extended release quetiapine fumarate compared with quetiapine immediate release. Progress in Neuro-Psychopharmacology and Biological Psychiatry 2009; 33 (2): 199-204.
- 18. Datto C, Berggren L, Patel JB, Eriksson H. Self-reported sedation profile of immediate-release quetiapine fumarate compared with extended-release quetiapine fumarate during dose initiation: a randomized, double-blind, crossover study in healthy adult subjects. Clinical therapeutics 2009; 31 (3): 492-502.
- 19. Grimm SW, Richtand NM, Winter HR, Stams KR, Reele SB. Effects of cytochrome P450 3A modulators ketoconazole and carbamazepine on quetiapine pharmacokinetics. British journal of clinical pharmacology 2006; 61 (1): 58-69.
- 20. de Leon J, Santoro V, DArrigo C, Spina E. Interactions between antiepileptics and second-generation antipsychotics. Expert opinion on drug metabolism & toxicology 2012; 8 (3): 311-334.
- 21. Wong YW, Yeh C, Thyrum PT. The effects of concomitant phenytoin administration on the steady-state pharmacokinetics of quetiapine. Journal of clinical psychopharmacology 2001; 21 (1): 89-93.
- 22. Aichhorn W, Marksteiner J, Walch T et al. Influence of age, gender, body weight and valproate comedication on quetiapine plasma concentrations. International clinical psychopharmacology 2006; 21 (2): 81-85.
- 23. Santoro V, DArrigo C, Migliardi G et al. Therapeutic Drug Monitoring of Quetiapine: Effect of Coadministration with Antiepileptic Drugs in Patients with Psychiatric Disorders. The Open Clinical Chemistry Journal 2008; 1: 17-21.
- 24. Winter HR, DeVane CL, Figueroa C et al. Open-label steady-state pharmacokinetic drug interaction study on co-administered quetiapine fumarate and divalproex sodium in patients with schizophrenia, schizoaffective disorder, or bipolar disorder. Human psychopharmacology 2007; 22 (7): 469-476.
- 25. Li KY, Li X, Cheng ZN et al. Effect of erythromycin on metabolism of quetiapine in Chinese suffering from schizophrenia. European journal of clinical pharmacology 2005; 60 (11): 791-795.
- 26. Schulz-Du Bois C, Schulz-Du Bois AC, Aldenhoff JB et al. Major increase of quetiapine steady-state plasma concentration following co-administration of clarithromycin: Confirmation of the pharmacokinetic interaction potential of quetiapine. Pharmacopsychiatry 2008; 41 (6): 258-259.
- 27. Potkin SG, Thyrum PT, Alva G et al. Effect of fluoxetine and imipramine on the pharmacokinetics and tolerability of the antipsychotic quetiapine. Journal of clinical psychopharmacology 2002; 22 (2): 174-182.
- 28. Gardiner SJ, Begg EJ. Pharmacogenetics, drug-metabolizing enzymes, and clinical practice. Pharmacological reviews 2006; 58 (3): 521-590.
- 29. Zhou SF. Polymorphism of human cytochrome P450 2D6 and its clinical significance: part II. Clin Pharmacokinet 2009; 48 (12): 761-804.
- 30. Hiemke C, Baumann P, Bergemann N et al. AGNP consensus guidelines for therapeutic drug monitoring in psychiatry: update 2011. Pharmacopsychiatry 2011; 44(6): 195-235.
- 31. Gerlach M, Hünnerkopf R, Rothenhöfer S et al. Therapeutic drug monitoring of quetiapine in adolescents with psychotic disorders. Pharmacopsychiatry 2007; 40 (2): 72-76.
- 32. Hasselstrom J, Linnet K. Quetiapine serum concentrations in psychiatric patients: the influence of comedication. Therapeutic drug monitoring 2004; 26 (5): 486-491.
- 33. Small JG, Hirsch SR, Arvanitis LA, Miller BG, Link CG. Quetiapine in patients with schizophrenia. A high- and low-dose double-blind comparison with placebo. Seroquel Study Group. Archives of general psychiatry 1997; 54 (6): 549-557.
- 34. Winter HR, Earley WR, Hamer-Maansson JE, Davis PC, Smith MA. Steady-state pharmacokinetic, safety, and tolerability profiles of quetiapine, norquetiapine, and other quetiapine metabolites in pediatrie and adult patients with psychotic disorders. Journal of child and adolescent psychopharmacology 2008; 18 (1): 81-98.
- 35. Vernaleken I, Janouschek H, Raptis M et al. Dopamine D2/3 receptor occupancy by quetiapine in striatal and extrastriatal areas. The international journal of neuropsychopharmacology 2010; 13 (7): 951-960.
- 36. Parker DR, Mclntyre IM. Case studies of postmortem quetiapine: therapeutic or toxic concentrations? Journal of analytical toxicology 2005; 29 (5): 407-412.
- 37. Gefvert O, Bergstrom M, Langstrom B et al. Time course of central nervous dopamine-D2 and 5-HT2 receptor blockade and plasma drug concentrations after discontinuation of quetiapine (Seroquel) in patients with schizophrenia. Psychopharmacology 1998; 135(2): 119-126.
- 38. Gefvert O, Lundberg T, Wieselgren IM et al. D(2) and 5HT(2A) receptor occupancy of different doses of quetiapine in schizophrenia: a PET study. European neuropsychopharmacology 2001; 11 (2): 105-110.
- 39. Mamo DC, Uchida H, Vitcu I et al. Quetiapine extended-release versus immediate-release formulation: a positron emission tomography study. The Journal of clinical psychiatry 2008; 69 (1): 81-86.
- 40. Kapur S, Zipursky R, Jones C et al. A positron emission tomography study of quetiapine in schizophrenia: a preliminary finding of an antipsychotic effect with only transiently high dopamine D2 receptor occupancy. Archives of general psychiatry 2000; 57 (6): 553-559.
- 41. Nord M, Nyberg S, Brogren J et al. Comparison of D(2) dopamine receptor occupancy after oral administration of quetiapine fumarate immediate-release and extended-release formulations in healthy subjects. The international journal of neuropsychopharmacology 2011; 14(10): 1357-1366.
- 42. Grunder G, Hiemke C, Paulzen M, Veselinovic T, Vernaleken I. Therapeutic Plasma Concentrations of Antidepressants and Antipsychotics: Lessons from PET Imaging. Pharmacopsychiatry 2011; 44 (6): 236-248.
- 43. Dragicevic A, Muller MJ, Sachse J, Hartter S, Hiemke C. Therapeutic drug monitoring (TDM) of quetiapine. Pharmacopsychiatry 2003; 36 (5): 221.
- 44. Dragicevic A, Sachse J, Härtter S, Hiemke C, Muller MJ. Serum Concentrations of Quetiapine and Clinical Effects. Pharmacopsychiatry 2005; 38 (01): 23.
- 45. Dragicevic A, Trotzauer D, Hiemke C, Muller MJ. Gender and age effects on quetiapine serum concentrations in patients with schizophrenia or schizo-affective disorders. Pharmacopsychiatry; 2005; 38 (5): 237-238.
- 46. Mauri MC, Volonteri LS, Fiorentini A, Pirola R, Bareggi SR. Two weeks' quetiapine treatment for schizophrenia, drug-induced psychosis and borderline personality disorder: a naturalistic study with drug plasma levels. Expert opinion on pharmacotherapy 2007; 8 (14): 2207-2213.
- 47. Ostad Haji E, Wagner S, Fric M et al. Quetiapine and Norquetiapine Serum Concentrations and Clinical Effects in Depressed Patients Under Augmentation Therapy With Quetiapine. Therapeutic drug monitoring 2013; 35 (4): 539-545.
- 48. Lexi-Drugs. Lexi-Comp, verze 2.5.3: Lexi-Comp, Inc.; 2013.
- 49. Patteet L, Morrens M, Maudens KE et al. Therapeutic drug monitoring of common antipsychotics. Therapeutic drug monitoring 2012; 34 (6): 629-651.





