Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
původní práce / original article
KVALITA PÉČE O DLOUHODOBĚ NEMOCNÉ UMÍSTĚNÉ V PSYCHIATRICKÝCH ZAŘÍZENÍCH V ČR. JAKÉ MOŽNOSTI MÁME?
QUALITY OF LONGER TERM CARE OF MENTALLY ILL PATIENTS PLACED IN PSYCHIATRIC FACILITIES IN THE CZECH REPUBLIC. WHAT POSSIBILITIES DO WE HAVE?
Lucie Kališová Jiří Raboch, Alexander Nawka, Martin Černý
Psychiatrická klinika 1. LF UK a VFN, Praha
SOUHRN
Kališová L, Raboch J, Nawka A, Černý M. Kvalita péče o dlouhodobě nemocné umístěné v psychiatrických zařízeních v ČR. Jaké možnosti máme?
Článek se věnuje tématu péče o nemocné s dlouhodobým průběhem duševního onemocnění. Shrnuje možností nemocniční i komunitní každodenní péče v České republice. Článek prezentuje data odrážející kvalitu péče v České republice. Výsledky hodnocení kvality péče byly získány použitím mezinárodního validizovaného dotazníku QuIRC (Quality Indicator for Rehabilitative Care). Stav péče o psychiatricky nemocné s dlouhodobým postižením je v naší zemi nepochybně ovlivněn rozvojem psychiatrické péče, roli hrají politické, sociální a kulturní vlivy země a dlouholetá zažitá praxe. V diskusi se autoři věnují možnostem vývoje psychiatrické péče v kontextu předchozích zkušeností z procesu deinstitucionalizace v zahraničí.
Klíčová slova: závažné duševní onemocnění, psychiatrická zařízení, kvalita péče
SUMMARY
Kališová L, Raboch J, Nawka A, Černý M. Quality of longer term care of mentally ill patients placed in psychiatric facilities in the Czech Republic. What possibilities do we have?
The article brings the overview of care of patients with sever mental illness in the Czech Republic. Options of hospital-based and community-based everyday care are summarized. Results, which mirror quality of care, gathered using internationally validated questionnaire QuIRC (Quality Indicator for Rehabilitative Care) are presented. Status of care of long-term mentally ill is undoubtedly influenced by a development of psychiatric care in the Czech Republic and also by social, political and cultural context and long-standing clinical psychiatric practice. Possibilities of psychiatric care development regarding previous experiences from deinstitutionalization process abroad are discussed.
Key words: sever mental illness, psychiatric services, quality of care
ÚVOD
Možnosti léčby duševních nemocí se zvyšují, v posledních desetiletích došlo například k dalšímu rozvoji psychofarmak, nicméně stále nedokážeme některé formy duševních poruch uspokojivě léčit. Přes veškeré léčebné snahy má psychiatrická porucha u řady nemocných dlouhodobě se zhoršující průběh. Chronický průběh psychiatrického onemocnění, zejména psychózy, s sebou přináší kromě přetrvávání příznaků nemoci také snížení schopnosti zapojit se do denních aktivit a schopnosti obstát v běžném životě ve společnosti. Dlouhodobý průběh způsobuje u řady nemocných omezení dovednosti udržet si denní režim, ovlivňuje zvládnutí sebepéče. U takto nemocných narůstá jejich zranitelnost a také závislost na péči okolí. Vzhledem k tomu, že jde často o nemocné, jejichž projevy nemoci a sociální selhávání jsou rozpoznatelné i laickou veřejností, má jejich psychiatrická porucha obecně negativní sociální dopad a často dochází k jejich stigmatizaci.
V zahraniční literatuře bývá diagnostikovaná duševní porucha, která je spojena s průběhem delším než 2 roky a s výrazným globálním selháváním, označována jako závažné duševní onemocnění ("sever mental illness") a péči o tuto skupinu nemocných je věnována specifická pozornost.1,2,3 V České republice je péče o nemocné s dlouhodobým a závažným průběhem duševních poruch vnímána zcela okrajově, a přestože jde o poměrně početnou skupinu nemocných, řešení této problematiky není v centru pozornosti poskytovatelů zdravotní péče. Dle údajů Ústavu zdravotních informací ČR bylo v roce 2011 celkem 2233 nemocných hospitalizováno na psychiatrii dobu delší než 6 měsíců a 1060 z nich déle než 1 rok. Dlouhodobý průběh onemocnění je spojen s vysokou mírou invalidizace a v neposlední řadě i s vysokou spotřebou péče. Finanční náklady na péči o tyto nemocné znatelně zatěžují zdravotní i sociální systém.
Jaké možnosti má nemocný s dlouhodobým průběhem psychiatrického onemocnění a potřebou každodenní péče v naší zemi? O část nemocných je schopna pečovat rodina. Řada nemocných však tuto možnost nemá, mnoho z nich žije osaměle. V některých případech není v silách rodiny dostatečnou péči poskytnout. V České republice bývá nemocný tohoto typu nejčastěji umístěn na oddělení následné péče některé z psychiatrických léčeben. V poslední době je pro malé (a vybrané) procento nemocných zajištěna péče formou chráněného bydlení s každodenním dohledem personálu.
V České republice existuje 17 psychiatrických léčeben poskytujících následnou psychiatrickou péči pro dospělé nemocné. Většina psychiatrických léčeben byla založena na konci 19. století a nachází se na okrajích měst nebo zcela mimo větší města. Jsou umístěny v krásných parcích na rozlehlých pozemcích, což s sebou přináší určitý relaxační efekt. Hlavním záporným důsledkem jejich odlehlosti je obtížné začlenění déledobě hospitalizovaných nemocných do běžné komunity "za plotem" léčeben, a to zejména z toho důvodu, že "běžná společnost" je často vzdálena desítky kilometrů od léčebny. Dalším velmi palčivým problémem, se kterým se psychiatrické léčebny potýkají, je stále se zvyšující nedostatek personálu. Počet personálu na jednoho pacienta na odděleních následné péče patří s indexem 0,4 k celoevropsky k nejnižším.4 Výhodou rozsáhlosti areálu léčeben je velká šíře terapeutických aktivit, které mohou nemocní využívat. Vzhledem k nepoměru velkého počtu nemocných na jednoho terapeuta je však tato aktivační nabídka v praxi poněkud omezena.
Psychiatrická zařízení disponovala v roce 2011 v České republice zhruba 7700 lůžky, pokud nepočítáme lůžka forenzní psychiatrie a adiktologie. Reálným odhadem jedna třetina z nich slouží pro dlouhodobé pobyty.5
Komunitní zařízení, která jsou schopna zajistit každodenní péči personálu, nabízela v roce 2011 pouhých 195 míst. Komunitní péče, přes dlouhodobé snahy odborné veřejnosti, v naší zemi dosud nedosáhla velkého rozvoje. V posledních 15 letech bylo přece jen vytvořeno několik chráněných bydlení s každodenní péčí, tato chráněná bydlení však mají velmi malou kapacitu a jsou umístěna převážně ve velkých městech. Potýkají se každoročně s nejistotou dalšího provozu, neboť jejich financování je založeno převážně na aktivitách neziskových organizací.
Cílem tohoto sdělení je seznámit s mapováním kvality péče, která je aktuálně poskytována nemocným se závažným průběhem duševní poruchy umístěným dlouhodobě v zařízeních s intenzivní (každodenní) psychiatrickou péčí.
Potřeba hodnocení kvality péče začala být brána v České republice v potaz zejména v posledních deseti letech. V současnosti všechna psychiatrická zařízení podstupují různorodá hodnocení kvality péče. Zejména jde o měření kvality prostřednictvím akreditačních komisí oficiálně stanovených Ministerstvem zdravotnictví ČR (například Spojená akreditační komise, www.sakcr.cz). Tyto organizace však hodnotí indikátory kvality ve zdravotnictví v obecné a formální rovině, nejsou zaměřeny na hodnocení specificky psychiatrické péče a nejde o hodnocení obsahu péče s ohledem na potřeby konkrétních nemocných.
Dotazník QuIRC (Quality Indicator for Rehabilitative Care) je validizovaný dotazník, který slouží právě ke specifickému, komplexnímu a standardizovanému hodnocení kvality péče v zařízeních poskytujících péči a podporu nemocným s dlouhodobým průběhem onemocnění.
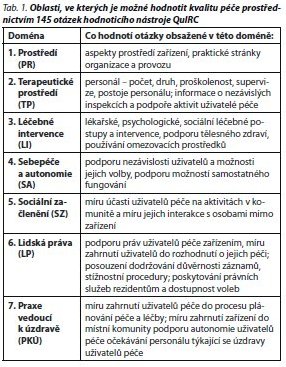
Hodnotící nástroj QuIRC sleduje kvalitu péče v 7 oblastech (doménách) - prostředí, terapeutické prostředí, léčebné intervence, sebepéče a autonomie, sociální začlenění, lidská práva a praxe vedoucí k úzdravě (tab. 1). QuIRC byl vytvořen a validizován v rámci mezinárodního projektu DemoBinc (Development of a Measure of Best Practice for People with Long Term Mental Illness in Institutional Care). Šlo o projekt financovaný Evropskou unií v 6. rámcovém programu, který probíhal od března 2007 do března 2010. Projektu se zúčastnilo 11 center z 10 zemí Evropské unie (Velká Británie, Německo, Španělsko, Česká republika, Bulharsko, Itálie, Nizozemsko, Polsko, Řecko a Portugalsko), jedním z řešitelů byla také Psychiatrická klinika 1. LF UK a VFN v Praze.6,7,8,9
QuIRC (Quality Indicator for Rehabilitative Care) je první mezinárodně uznaný internetový nástroj nabízející hodnocení kvality dlouhodobé péče v psychiatrických zařízeních nebo v zařízeních sociální péče. Tento nástroj je od ukončení projektu DEMoBinc používán běžně v řadě zemí, nejvíce ve Velké Británii. Od roku 2011 máme dotazník QuIRC bezplatně k dispozici v českém jazyce prostřednictvím webové stránky www.quirc.eu. Po vyplnění dotazníku pracovníkem podrobně obeznámeným s chodem zařízení (primář oddělení, staniční sestra, hlavní terapeut apod.) dokáže program obratem zpracovat výsledky a poskytnout výsledné hodnocení formou přehledného grafu. Opakované každoroční vyplnění dotazníku umožňuje rovněž srovnání výsledků a lze takto získat informaci o vývoji kvality péče. Jednotlivé vyplnění 145 otázek dotazníku QuIRC trvá přibližně 60-90 minut, pokud má hodnotitel k dispozici podrobné údaje o hodnoceném zařízení či oddělení.
V rámci projektu Ministerstva zdravotnictví ČR Mapování psychiatrické péče a jejího směřování v souladu se strategickými dokumenty ČR, který probíhal pod vedením Psychiatrické společnosti JEP a Centra pro rozvoj duševního zdraví v roce 2012, jsme hodnotili pomocí dotazníku QuIRC aktuální stav poskytované péče na vybraných odděleních následné péče a v zařízeních komunitního typu (chráněná bydlení s každodenní přítomností personálu) po celé České republice.
METODA
Zařízení, která byla zařazena do hodnocení kvality péče pomocí dotazníku QuIRC, musela splňovat základní vstupní kritéria. Vstupní podmínkou bylo umožnění dlouhodobého pobytu v zařízení (více než půl roku) minimálně 6 osobám, které sdílejí některé společné prostory a jsou pod každodenní supervizí odborníka. Zahrnuta byla zařízení, která poskytují péči zejména osobám s chronickým průběhem psychotického onemocnění. Výběr oddělení psychiatrických léčeben se odvíjel od ochoty jednotlivých zařízení spolupracovat ve výzkumném projektu.
Součinnost s jednotlivými odděleními navazovala také na předešlou spolupráci v rámci validizace dotazníku během EU projektu DEMoBinc.
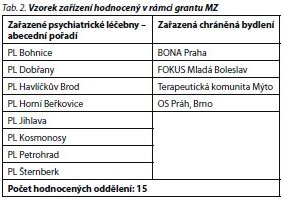
Data zadávali prostřednictvím webové stránky www. quirc.eu informovaní zkušení pracovníci jednotlivých zařízení (tab. 2). Za spolupráci v tomto projektu obdrželi 500 Kč za zadání dat jednoho hodnoceného oddělení či chráněného bydlení.
Data jsou prezentována se souhlasem jednotlivých zařízení s dodržením příslibu anonymity. Výsledná hodnocení udávají procentuální hladinu kvality péče v jednotlivých doménách (tab. 1). Tento článek přináší pouze přehled základních zjištění a výsledků hodnocení kvality péče ve vybraných zařízeních v České republice. Je zřejmé, že vzhledem k početní nerovnoměrnosti souborů nemocniční versus komunitní péče nepůjde o statisticky zpracované srovnání skupin.
VÝSLEDKY
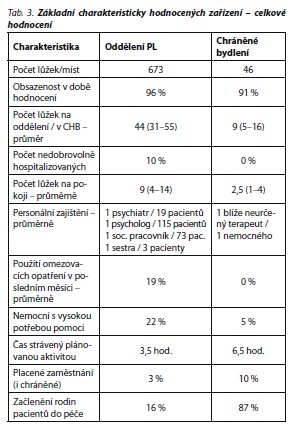
Hodnotili jsme celkem 15 oddělení z 8 psychiatrických léčeben umístěných v různých oblastech České republiky - jedna z léčeben vyplnila dotazník QuIRC na 6 odděleních, dvě psychiatrické léčebny hodnotily 2 různá oddělení následné péče; celkem šlo o hodnocení oddělení s celkovou kapacitou 673 lůžek. Počet komunitních lůžek / míst v chráněném bydlení byl velmi limitován, pokud jsme dodrželi podmínky zařazení vhodných zařízení. Nakonec jsme spolupracovali se 4 chráněnými bydleními komunitního typu pro celkem 46 nemocných. Z tabulky základních charakteristik sledovaných zařízení (tab. 3) vyplývá, že v psychiatrických léčebnách byli nemocní umístěni na poměrně velkých odděleních pro až 55 nemocných, téměř 10 % nemocných na sledovaných odděleních léčeben naplňovalo zákonem dané právní podmínky nedobrovolného přijetí či léčby.
Personální obsazenost sledovaných oddělení byla velmi omezená. V psychiatrických léčebnách byl průměrně k dispozici 1 psychiatr na 19 pacientů, jeden sociální pracovník na 73 a jeden psycholog na 115 nemocných. Personální zajištění středním zdravotnickým personálem vykazovalo průměrně vyšší hodnoty (3 nemocní na 1 člena SZP). Komunitní chráněná bydlení poskytovala péči v menších zařízeních, nemocní měli individualizovaný přístup personálu. Personál často neměl specifické zdravotnické vzdělání, šlo zejména o sociální pracovníky, psychology, výjimečně lékaře psychiatry.
Další získané výsledky uvádíme následným výčtem:
Komunitní zařízení více podporuje autonomii nemocných a jejich samostatnost - nemocní mají klíče od svého bydlení, mají individuálnější režim - mohou si rozhodnout, kdy vstanou, kdy půjdou spát, jsou zapojeni do přípravy jídel, do běžných úklidových prací či praní. Je jim ponechána větší kontrola nad medikací (ač mohou být upomínáni, aby si léky vzali). Pacienti psychiatrických léčeben mají většinu aktivit danou režimem oddělení. Provoz oddělení, příprava jídel a praní prádla jsou uskutečňovány bez aktivního zapojení nemocného.
Data ukazují, že větší procento nemocných v psychiatrických léčebnách má vyšší potřebu podpory okolí, tj. se dá odvodit, že část nemocných v léčebnách není co do tíže postižení srovnatelná s klienty komunitních chráněných bydlení. Do péče o nemocné umístěné v chráněných bydleních je významně častěji zapojena jejich rodina (tab. 3).
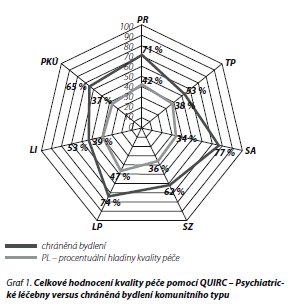
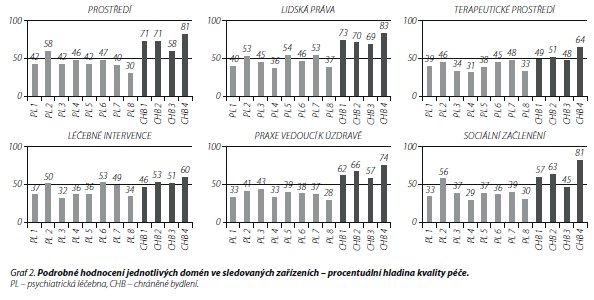
Graf 1 poskytuje přehled dosažených skóre kvality péče v jednotlivých oblastech hodnocení v psychiatrických léčebnách a v chráněných bydleních. Je zřejmé, že celkově odpovídá péče v komunitních zařízeních vyšší kvalitě zejména v oblastech podpory samostatnosti a autonomie, v míře sociálního začlenění a v uplatňování konceptu praxe vedoucí k úzdravě. Výsledky většího počtu oddělení hodnocených v rámci jedné léčebny byly zprůměrovány do jednoho čísla. Soubor grafů 2 znázorňuje podrobné skóre v každé ze 7 hodnocených domén. Jak zmiňujeme výše, největší rozdíly jsou patrné v doménách autonomie, sociální začlenění a praxe vedoucí k úzdravě. Procentuální hladiny hodnocení v jednotlivých oblastech se mezi psychiatrickými léčebnami také liší, ale žádná z léčeben zároveň nedosahuje skóre získaných v komunitních zařízeních.
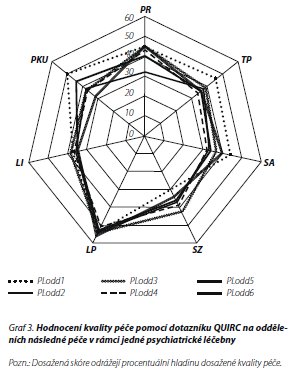
Graf 3 ukazuje hodnocení 6 oddělení v rámci jedné léčebny a je zřejmé, že kvalita péče dle hodnocení dotazníku QuIRC se zde opět liší, i když nejde o odlišnosti větší než několik procent, maximálně 10 %.
DISKUSE
V moderním přístupu v psychiatrii se snažíme u nemocných v rámci léčby nejen dosáhnout vymizení příznaků onemocnění, jako jsou bludy či halucinace, ale snažíme se především dosáhnout jejich úzdravy Tzv. úzdrava ("recovery") představuje začlenění nemocného do běžné společnosti, posílení jeho schopnosti obstát v běžném životě, podporování jeho autonomie. Koncept léčby nemoci se přesouvá od paternalistického pojetí k principu spolupráce v léčbě a péči. Uživatel péče by měl být aktivním "hráčem", jeho vztah s odborníky by měl být co nejméně nátlakový, měl by se účastnit plánování léčby, být podporován v zapojení do volnočasových aktivit a měla by být posilována jeho nezávislost.10
Z výsledků prezentovaných v tomto článku lze vysledovat, že koncept a kvalita péče se ve sledovaných zařízeních v České republice významně liší. V komunitních zařízeních je u nemocných v daleko vyšší míře podporováno samostatné fungování, začlenění do aktivit v jejich okolí. Chráněná bydlení jsou však zatím schopna poskytnout péči pouze několika desítkám nemocných a při přijímání do zařízení jsou vybíráni nemocní, u kterých se předpokládá, že pobyt zvládnou. Kvalita a systém péče v psychiatrických léčebnách jsou nepochybně ovlivněny vysokým počtem nemocných na jednom oddělení a nepoměrem vysokého počtu nemocných k velmi nízkým počtům ošetřujícího personálu. Režim na odděleních psychiatrických léčeben je léty prověřený, ale na mnoha místech dlouhodobě nemodernizovaný Autoři článku měli možnost v rámci projektu DEMoBinc navštívit řadu oddělení následné péče v psychiatrických léčebnách po celé ČR. Je nutné si přiznat fakt, že na mnoha odděleních se přes veškeré snahy "zastavil čas". Malý počet ošetřovatelského personálu vede k tomu, že jsou nemocní nuceni trávit den v jedné místnosti, případně v přilehlém okolí oddělení, nemají možnost být na svých pokojích, leckde mají jednotné oblečení a jejich možnost účastnit se organizovaných aktivit je minimální. Na druhé straně "léčebenský" typ péče zajišťuje, že nemocní berou kontrolované předepsané léky a je jim znemožněno užívat alkohol. Tyto faktory nepochybně hrají preventivní roli bránící rozvoji relapsu akutních příznaků onemocnění.
Psychiatrická péče o nemocné se závažným průběhem onemocnění je v České republice dlouhodobě založena na péči psychiatrických léčeben. Péče neodpovídá regionálním potřebám a je nedostatečně koordinovaná.11 Národní psychiatrický program z roku 2007 v rámci koncepce psychiatrické péče zdůrazňuje nutnost rozvoje komunitní péče. Náklady na psychiatrickou péči v naší zemi jsou v evropském měřítku velmi malé, dle údajů z roku 2011 dosahují zhruba 4 % celkových výdajů na zdravotnictví.12 Vzhledem k aktuální situaci a vývoji psychiatrické péče v okolních zemích je zřejmé, že nějaká změna je nevyhnutelná. Nejčastěji se samozřejmě hovoří o redukci lůžkové péče. Země bývalého východního bloku jsou v deinstitucionalizačních aktivitách desítky let za západními zeměmi. Tento fakt přináší výhodu v tom, že máme možnost se poučit z chyb, ke kterým v procesu transformace psychiatrické péče v ostatních zemích došlo.
Proces deinstitucionalizace začal ve světě v 50. letech 20. století v návaznosti na společenské změny (různá hnutí za svobodu, rovnoprávnost) a v reakci na vývoj psychofarmakologie (zejména antipsychotik). Legislativa některých zemí v té době dospěla k ustanovení, že nemocný by neměl být hospitalizován, když dosáhl stadia, kdy by zvládl péči jinde (doma).
Varujícím příkladem nesprávného uchopení možnosti změny je proces deinstitucionalizace v USA. Ve Spojených státech amerických byl od roku 1955 snížen lůžkový fond o 60 % (170 tisíc lůžek). Transformační proces nebyl dostatečně naplánovaný, společnost nebyla připravena přijmout duševně nemocné. Tito byli často vyčleněni a stigmatizováni. Chyběla adekvátní zařízení v komunitě. Důsledkem těchto neuvážených změn ve zdravotnictví přežívá dodnes mnoho nemocných sociálně selhávajících na ulici. Byla vytvořena novodobá ghetta sociálně slabých, například na místech zkrachovalých developerských projektů. U mnohých nemocných došlo k rozvoji závislosti na alkoholu či drogách. Snaha zvrátit neblahé důsledky deinstitucionalizace vedla k vytvoření lůžek v jiných zařízeních (transinstitucionalizace) a k přeplnění a zhoršení standardů péče v pečovatelských domech. Akutní psychiatrická oddělení se zaplnila chronickými a sociálně selhávajícími nemocnými, došlo k nárůstu opakovaných rehospitalizací.13,14 USA se v posledních desetiletích snažily situaci zlepšit mnohými dodatečnými programy. Řada postupů psychiatrické rehabilitace v komunitní péči v USA se stala inspirací také pro jiné země ("clubhouse model", asertivní komunitní léčba, integrovaná léčba duálních diagnóz a mnohé další). S nepříjemnými důsledky rychlé a nedostatečně připravené transformace psychiatrické péče se však USA potýkají dodnes, v době celosvětové finanční krize jsou zároveň snahy o nápravu obtížně prosaditelné.
Ve Velké Británii byly vládním nařízením v roce 1971 uzavřeny psychiatrické léčebny. V návaznosti na zrušení lůžek však byla vyhlášena a vládou významně podporována řada programů podporujících komunitní péči. Tyto programy se průběžně rozvíjejí dodnes.
Optimistický pohled na deinstitucionalizaci nabídli svým výzkumem Beecham et al, kteří hodnotili stav skupiny 128 duševně nemocných s chronickým průběhem psychotického onemocnění 12 let po propuštění z léčebny a přesunu do komunitního zařízení: 39 % z nich skončilo v pečovatelských domech, 17 % v chráněných bydleních s intenzivní péčí, 34 % v zařízeních s minimální podporou, 9 % bylo umístěno dlouhodobě na psychiatrickém oddělení. Většina z nich byla schopna po 20 letech přijatelně fungovat, přestože došlo ke snížení jejich spolupráce a sebepéče. Při vyhodnocování finanční náročnosti byla stávající forma péče vyhodnocena jako o 15 % levnější než dlouhodobá hospitalizace.15 Pětileté sledování 670 nemocných propuštěných z psychiatrické léčebny do komunity v rámci projektu TAPS přineslo velmi podobné výsledky - většina nemocných přechod zvládla bez významných změn klinického stavu, zlepšily se jejich sociální schopnosti a preferovali novou formu bydlení.16
Rozvoj komunitní péče v obecné rovině přinesl prokazatelně rozšíření sociálních vazeb nemocných, zlepšila se jejich subjektivní kvalita života, péče byla humánnější, bylo více podporováno zapojení rodin. Negativním důsledkem přesunu nemocniční péče do komunity byl nedostatek erudovaného personálu, zhoršení podmínek akutní péče.
V řadě dalších zemí západní Evropy proběhl proces deinstitucionalizace ve srovnání s USA úspěšně. V Německu nezrušili náhle velká psychiatrická zařízení, ale spíše se soustředili na transformaci péče léčeben. Psychiatrická zařízení se zmenšila a zároveň došlo k výraznému rozvoji komunitní péče.17 Obecně se dá konstatovat, že lépe zvládly rozvoj komunitní péče země s tradičním konceptem rodiny (Itálie, Španělsko), země s vysokou finanční podporou země, s vyzrálou společností (např. Švédsko).18,19,20
V posledních letech je zmiňována v řadě zemí vzrůstající potřeba psychiatrických lůžek, zejména pro nemocné s chronickým průběhem onemocnění. Z důvodu nedostatečné lůžkové kapacity byla vytvořena nová psychiatrická lůžková zařízení ("virtual asylums") a někteří nemocní byli umístěni do forenzních zařízení. Zvyšuje se obsazenost akutních psychiatrických lůžek a stoupá i incidence nedobrovolných hospitalizací.21,22
Zahraniční zkušenosti predikují, že bude stále nutné skupině nemocných s dlouhodobým závažným průběhem onemocnění poskytovat péči formou umístění v lůžkovém psychiatrickém zařízení. Na druhé straně se potvrzuje, že mnoho nemocných, kteří byli přestěhováni z oddělení zaniklých léčeben do komunitních zařízení, zvládá život mimo léčebnu, pokud je jim poskytnuta vhodná komplexní podpora a péče.23,24
ZÁVĚR
Co z toho vyplývá pro rozvoj psychiatrické péče v České republice? Nelze očekávat, že bude komunitní péče levnější, že přinese ušetření nákladů. Zejména v době přerodu péče musíme být připraveni na náklady výrazně vyšší. Dobře provozovaná komunitní péče je finančně náročná, ale přináší lepší výsledky. Nesmíme zapomínat, že srovnávat lze jen srovnatelné - dobrá péče, ať již nemocniční, nebo komunitní, je vždy nákladnější než péče bazální. Péče ve velkých zařízeních se zavedeným systémem je vždy levnější, finanční náročnost stoupá s jakoukoliv modernizací, byť nemocniční péče.13,25
Pokud je naším cílem zprostředkovat nemocným život v běžné komunitě, musí být daná společnost připravena nemocné přijmout. Zde narážíme na problém stigmatizace duševně nemocných, která se bohužel v kontextu současných celosvětově společenských změn (finanční krize, přesun mezilidských kontaktů do virtuální roviny) bude zvyšovat.26
Z výše uvedených faktů vyplývá, že přeměna nemocniční péče v komunitní nebude otázkou několika let, ale spíše desetiletí. Zřejmě bude vhodné, zejména pokud se jedná o péči o nemocné s dlouhodobým průběhem onemocnění, zlepšovat kvalitu stávající péče formou rozvoje rehabilitačních aktivit podporujících autonomii a sebepéči nemocných. Postupně by se vhodná část těchto nemocných mohla velmi pozvolna přesouvat do nově vytvořených komunitních zařízení více odpovídajícím regionálním požadavkům. Jako značně přínosná se jeví také podpora zahrnutí rodin nemocných a organizací uživatelů péče.
Nástroje QuIRC by bylo možné využít k praktickému sledování vývoje kvality péče ve stávajících psychiatrických zařízeních v České republice. Pokud by se hodnocení provádělo každoročně, mohlo by sloužit k motivaci zlepšovat péči, zejména pokud by byly přítomny podmínky tyto změny uskutečnit.
LITERATURA
- 1. Ruggeri M, Leese M, Thornicroft G, Bisoffi G, Tansella M. Definition and prevalence of severe and persistant mental illness. Br J Psychiatry 2000; 177: 149-155.
- 2. Wiersma D. Needs of people with several mental illness. Acta Psychiatr Scand Suppl 2006; 429: 115-119.
- 3. Taylor TL, Killaspy H, Wright C, Tur-ton P, White S, Kallert TW, Schuster M, Cervilla JA, Brangier P, Raboch J, Kalisova L, Onchev G, Dimitrov H, Mezzina R, Wolf K, Wiersma D, Visser E, Kiejna A, Piotrowski P, Ploumpidis D, Gonidakis F, Caldas-de-Almeida J, Cardoso G, King MB. A systematic review of the international published literature relating to quality of institutional care for people with longer term mental health problems. BMC Psychiatry 2009 Sep 7; 9: 55.
- 4. Kallert T, Glóckner M, Onchev G, Raboch J, Karastergiou A, Solomon Z, Magliano L, Dembinskas A, Kiejna A, Nawka P, Torres-Gonzalez F, Priebe S, Kjellin L. The EUNOMIA project on coercion in psychiatry: Study design and preliminary data. World Psychiatry 2005; 4: 168-172.
- 5. www.uzis.cz
- 6. Killaspy H, White S, Wright C, Taylor TL, Turton P, Kallert T, Schuster M, Cervilla JA, Brangier P, Raboch J, Kalisova L, Onchev G, Alexiev S, Mezzina R, Ridente P, Wiersma D, Visser E, Kiejna A, Piotrowski P, Ploumpidis D, Gonidakis F, Caldas-de-Almeida JM, Cardoso G, King M. Quality of longer term mental health facilities in Europe: validation of the quality indicator for rehabilitative care against service users' views. PLoS One 2012; 7 (6): e38070. doi: 10. 1371/journal, pone. 0038070. Epub 2012 Jun 4.
- 7. Kališová L, Raboch J, Nawka A, Černý M, Killaspy H. Hodnocení kvality péče o dlouhodobě psychiatricky nemocné osoby. Informace o mezinárodním projektu EU DEMoBinc. Ces a slov Psychiat 2011; 107 (1): 28-32.
- 8. Killaspy H, White S, Wright C, Taylor TL, Turton P, Schützwohl M, Schuster M, Cervilla JA, Brangier P, Raboch J, Kalisova L, Onchev G, Alexiev S, Mezzina R, Ridente P, Wiersma D, Visser E, Kiejna A, Adamowski T, Ploumpidis D, Gonidakis F, Caldas-de-Almeida J, Cardoso G, King MB. The development of the Quality Indicator for Rehabilitative Care (QuIRC): a measure of best practice for facilities for people with longer term mental health problems. BMC Psychiatry 2011 Mar 1; 11: 35.
- 9. Killaspy H, King M, Wright C, White S, McCrone P, Kallert T, Cervilla J, Raboch J, Onchev G, Mezzina R, Kiejna A, Ploumpidis D, Caldas de Almeida J. Study protocol for the development of a European measure of best practice for people with long term mental illness in institutional care (DEMoBinc). BMC Psychiatry 2009; 9: 36.
- 10. Liberman RP, Kopelwicz A: Recovery from schizophrenia: a challenge for the 21th century. Int Rev Psychiatry 2002; 14: 245-255.
- 11. Höschl C, Winkler P, Pěč O The state of psychiatry in the Czech Republic. Int Rev Psychiatry 2012; 24 (4): 278-285.
- 12. www.oecd.org
- 13. Talbott JA. The chronic psychiatric patient: oriblems, promises and perspectives, past, present and future. Acta Psych Scand 2006; 113 (Suppl. 429): 101-108.
- 14. Talbott JA. Deinstitutionalization: avoiding the disasters of the past. Psychiatr Serv 2004; 55 (10): 1112-1116.
- 15. Beecham J, Hallam A, Knapp M. Twelve years on: service use nad costs for people with mental health problems who left psychiatric hospitals. J Ment Health 2004; 13 (4): 363-377.
- 16. Leff N, Trieman N. Long-stay patients discharged from psychiatric hospitals. Social and clinical outcomes after five years in the community. The TAPS Project. Br J Psychiatry 2000; 176: 2017-2223.
- 17. Bauer M, Kunze H, Von Cranach M, Fritze J, Becker T. Psychiatric reform in Germany. Acta Psychiatr Scand Suppl 2001; 410: 27-34.
- 18. Burti L. Italian psychiatric reform 20 plus years after. Acta Psychiatr Scand 2001; 104 (Suppl. 410): 41-46.
- 19. Vasquez-Barquero JL, Garcia J, Torres-Gonzales F. Spanish psychiatric reform: what can be learned from two decades of experience. Acta Psychiatr Scand 2001; 104 (Suppl. 410): 89-95.
- 20. Nordentoft M, Pedersen MG, Pedersen CB, Blinkenberg S, Mortensen PB. The new asylums in the community: severely ill psychiatric patients living in psychiatric supported housing facilities. A Danish register-based study of prognostic factors, use of psychiatric services, and mortality. Soc Psychiatry Psychiatr Epidemiol 2012; 47: 1251-1261.
- 21. Priebe S, Turner T. Reinstitutionalization in mental health care. Br Med J 2003; 326: 175-176.
- 22. Munk-Jorgensen P. Has deinstitutionalization gone too far? Eur Arch Psychiatr Clin Neurosci 1999; 249: 136-143.
- 23. Becker T, Killian R. Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care? Acta Psychiatr Scand 2006; 113 (Suppl. 429): 9-16.
- 24. Davis L, Fulginiti A, Kriegel L, Brekke JS. Deinstitutionalization? Where have all the people gone? Curr Psychiatry Rep 2012; 14 (3): 259-69.
- 25. Knapp M, Beecham J, McDaid D, Matosevic T, Smith M. The economic consequences of deinstitutionalisation of mental health services: lessons from a systematic review of European experience. Health Soc Care Community 2011 Mar; 19 (2): 113-125.
- 26. Sartorius N, Gaebel W, Cleveland HR, Stuart H, Akiyama T, Arboleda-Florez J, Baumann AE, Jorge MR, Kastrup M, Suzuki Y, Tasman A. WPA guidance on how to combat stigmatization of psychiatry nad psychiatrists. World Psychiatry 2010; 9: 131-144.





