Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
původní práce / original article
INSTITUCIONÁLNÍ ANALÝZA SOUČASNÉHO STAVU ZÁCHYTNÝCH STANIC V ČESKÉ REPUBLICE
INSTITUTIONAL ANALYSIS OF SOBERING-UP STATIONS IN THE CZECH REPUBLIC
Zdeňka Burešová1, Viktor Mravčík1,2, Petr Popov1,Michal Miovský1
1 Klinika adiktologie 1. LF UK a VFN v Praze
2 Národní monitorovací středisko pro drogy a drogové závislosti
2 Národní monitorovací středisko pro drogy a drogové závislosti
Práce byla podpořena institucionálním programem PRVOUK-P03/LF1/9.
SOUHRN
Burešová Z, Mravčík V, Popov P, Miovský M. Institucionální analýza současného stavu záchytných stanic v České republice
Úvod: Záchytné stanice (ZS) se v ČR od 50. let minulého století staly tradičním typem zdravotní služby o akutně intoxikované návykovými látkami, především alkoholem. Po roce 1989 se ale jejich počet snížil a informace o způsobu fungování stávajících zařízení jsou kusé.
Cíl: Popsat a analyzovat současný stav ZS v ČR a identifikovat problémy a systémové nedostatky, které činnost ZS provázejí či podmiňují.
Metodika a materiál: Od května 2011 do ledna 2012 probíhalo dotazníkové šetření ve všech 17 toho času fungujících ZS (totální výběr). Sběr dat proběhl pomocí elektronického dotazníku, na který odpovídali zástupci jednotlivých zařízení a který byl pro účely ověření a zpřesnění kombinován s metodou telefonického interview. Návratnost byla 100 %.
Výsledky: K 1. 2. 2012 existovalo 17 ZS v 12 krajích s celkovou kapacitou 150 míst. Kapacita byla hodnocena jako nedostatečná především ve velkých městech. Klienti se nejčastěji do ZS dostanou z rukou Policie ČR nebo městské policie, ale o jejich přijetí rozhoduje výhradně lékař konající v daném zařízení službu. ZS obvykle nemají mezi svou klientelou nezletilé. Záchyt dospělého klienta nikomu dále nehlásí polovina stanic. Se spádovou ordinací pro alkoholismus a jiné toxikomanie (OAT, AT ambulancí) spolupracuje jen čtvrtina ZS. Přibývá případů, kdy klienty záchytné stanice jsou osoby intoxikované jinou látkou, než je alkohol. Kromě bezpečné detoxikace ZS poskytují klinické vyšetření lékařem a možnost pohotovostní služby v případě náhlé změny zdravotního stavu klienta. Nejčastějším problémem českých ZS z pohledu jejich provozovatelů je insolventnost klientů a náklady na vymáhání pohledávek, nevyhovující prostory nebo chybějící adekvátní navazující adiktologická péče. Provoz stanice často zajišťuje pouze střední a nižší zdravotnický personál, kdy lékař je přítomen u příjmu a propuštění klienta a telefonicky je volán pouze v případě potřeby. Finanční částka, kterou musí klient za pobyt na ZS uhradit, se v ČR pohybuje od 600 do 8900 Kč.
Závěr: V dostupnosti a rozsahu poskytovaných služeb existují mezi ZS v ČR značné rozdíly, a to i v rámci jednoho kraje. Nejčastější problémy českých ZS představují problémy spojené s úhradou služby a vymáháním pohledávek. Mezi další problémy patří nedostatečné odborné personální zajištění, věcné, technické a prostorové vybavení a absence navazující adiktologické péče. Nastavení podmínek provozu ZS by bylo vhodné blíže usměrnit zákonem nebo metodicky.
Klíčová slova: alkohol, detoxikace, drogy, intoxikace, záchytná stanice
SUMMARY
Burešová Z, Mravčík V, Popov P, Miovský M. Institutional analysis of sobering-up stations in the Czech Republic
Introduction: Since 1950s, sobering-up stations (SUS) represent traditional type of health care of persons with acute intoxication with addictive substances, especially alcohol. Their number reduced after 1989 and information about their functioning is scarce.
Goal: To describe and to analyse current state of SUS in the Czech Republic and to identify associated problems and systemic gaps.
Material and methods: From May 2011 to January 2012, questionnaire survey was organised in all existing 17 SUS. Internet questionnaire was used for data collection. Respondents were representatives of particular SUS. Questionnaire was combined with telephone interviewing used for completing and confirmation of information.
Results: By 1 February 2012, 17 SUS existed in 12 (out of 14) Czech regions. Their total capacity was 150 slots. Capacity was reported as insufficient especially in big cities. Clients are referred to SUS mainly by state or municipal police, however decision on initiation of service is taken excusively by medical doctor in charge. Minors are usually not among clients of SUSs. Treatment of adults which is obligatory by law is reported just by one half of SUSs. Just one quarter of SUSs cooperate with local addiction out-patient treatment centre. Cases intoxicated with other substance than alcohol are on rise recently. Apart from safe detoxica-tion, SUSs provide clinical examination and emergency service in acute cases. Insolvency and execution of outstanding debts from clients, insufficient facilities and lack of follow-up addiction counselling and treatment are major expressed problems of SUSs. Operation of SUS is often ensured by nurses and lower health personnel, medical doctor is available for initiation and discharge and called by phone if needed. Fee for clients for the service in SUSs vary from 600 to 8900 CZK (approx. € 25-350).
Conclusion: Availability and range of services in SUSs vary substantially including SUSs in he same regions. The most frequent problems of SUSs are problems linked to payment for service and their execution. Other problems are represented by insufficient staffing, technical equipment and facilities of SUSs and lack of follow-up addiction care. Conditions for operation of SUSs should be better defined by law or methodological guidelines.
Key words: alcohol, detoxication, drugs, intoxication, sobering-up station
ÚVOD
Záchytné stanice (dále jen ZS), dříve protialkoholní záchytné stanice, nyní protialkoholní a protitoxikomanické záchytné stanice, jsou speciální zdravotnická zařízení pro krátkodobý pobyt (v řádu několika hodin) a detoxikaci při akutní nekomplikované intoxikaci návykovou látkou, zejména alkoholem. Jedná se o typ zařízení na pomezí ambulantní a lůžkové péče.1 Činnost ZS je upravena § 17 zákona č. 379/2005 Sb., o opatřeních k ochraně před škodami působenými tabákovými výrobky, alkoholem a jinými návykovými látkami. ZS zřizují na svém území samosprávné celky (nejčastěji kraje), které mohou v samostatné působnosti zajišťovat péči poskytovanou v těchto zařízeních též smluvně, a to tak, aby na celém jejich území byla zajištěna záchytná služba s dojezdovou vzdáleností do 45 minut. Zákon stanovuje fyzické osobě povinnost "podrobit se ošetření a pobytu v záchytné stanici po dobu nezbytně nutnou k odeznění akutní intoxikace", není-li ohrožena na životě, a pokud "pod vlivem alkoholu nebo jiné návykové látky nekontroluje své chování a tím bezprostředně ohrožuje sebe nebo jiné osoby, veřejný pořádek nebo majetek, nebo je ve stavu vzbuzujícím veřejné pohoršení". Zákonem je dále stanoveno, že dopravu, vyšetření, ošetření a následný pobyt na záchytné stanici hradí ošetřená osoba, pokud se intoxikace prokáže. Stejný zákon stanoví i oznamovací povinnost registrujícímu poskytovateli zdravotních služeb v oboru všeobecné praktické lékařství u osob starších 18 let; u osoby nezletilé se tato skutečnost oznamuje též jejímu zákonnému zástupci (případně jiné osobě zodpovědné za její výchovu) i orgánu sociálně-právní ochrany dětí. Jde-li o osobu nezpůsobilou k právním úkonům, oznamuje se záchyt opatrovníkovi.
V době, kdy náš průzkum probíhal (přelom let 2011 a 2012), existovalo v ČR 17 zařízení s celkovou kapacitou celkem 150 míst. Každý kraj měl obvykle jedno zařízení, výjimkou jsou kraj Středočeský (3 ZS) a Moravskoslezský (4). ZS se na konci r. 2011 nacházely ve 12 ze 14 krajů; ZS nebyly zřizovány v krajích Ústeckém a Libereckém.2 Záchytné stanice se nejčastěji nacházejí v nemocnicích (7), jejichž zřizovatelem je kraj (5), Ministerstvo zdravotnictví ČR (1) nebo ostatní centrální orgány (1). Další čtyři záchytky jsou součástí zdravotnické záchranné služby, která je zřizována krajem, jednaje součástí psychiatrické léčebny (zřizovatel MZ) a jedna sídlí na poliklinice zřízené jinou právnickou osobou. Zbylé čtyři záchytky nejsou součástí žádného zdravotnického zařízení, jde o samostatná zdravotnická zařízení zřízená místními správními orgány, tj. krajem, městem nebo obcí.3
Zakladatelem první československé ZS na Protialkoholním oddělení v Praze u Apolináře byl v r. 1951 vizionář oboru léčby návykových nemocí MUDr. Jaroslav Skála. Stanice sloužila jako speciální medicínské zařízení pro krátkodobý pobyt při akutní intoxikaci zejména alkoholem a později také jinými návykovými látkami v délce trvání několik hodin, resp. do vystřízlivění, či alespoň ostřízlivění do druhého dne. Předobrazem byla síť obdobných zařízení v Sovětském svazu.4 Později vznikl v tehdejším Československu celý komplex ambulantních, rezidenčních, svépomocných a režimových intervencí, určených nejdříve pro problémové pijáky, resp. osoby závislé na alkoholu, později i pro závislé na nealkoholových drogách.1,5 Stejně jako v Československu existovala obdobná síť v dalších zemích sovětského bloku, např. v Polsku, kde existuje dodnes.6 Nicméně specializovanou péči o akutně intoxikované osoby, která je obdobou českých ZS, poskytuje v Evropě přibližně třetina zemí, ve kterých plní v různé míře funkce v oblasti prevence, včasné intervence a návaznosti na další odbornou péči, snižování zdravotních rizik a veřejného pořádku a bezpečnosti.7
Skála reagoval založením ZS na stále přibývající sociálně patologické jevy, způsobené škodlivým užíváním alkoholu v období po 2. světové válce.8 Skálův záměr8,9 vycházel z původního modelu sovětských záchytek, ale navíc kladl důraz na přímou a bezprostřední kooperaci tří rovnocenných a vzájemně se doplňujících složek: bezpečnostně-justiční, sociální a zdravotnickou složku s převahou psychiatrických služeb.10 To ve své době představovalo významnou veřejnozdravotní intervenci.11 Dalším zajímavým prvkem byla aktivní účast pacientů léčebny pro návykové nemoci v činnosti ZS. Ti pomáhali lékařům, sestrám a ošetřovatelům při péči o opilé spoluobčany.9 Dnešní zákony takovýto model už ale neumožňují. 12 Přestože se těmito zařízeními inspirovali i v jiných zemích, např. ve Švédsku, Finsku, Anglii, Kanadě nebo USA,12 v tehdejším ČSSR se mezi odborníky (např. Zahradník13) začalo diskutovat, zda tento typ zařízení má mít návaznost na lůžkové nebo na ambulantní oddělení. Např. Poker a Němec14 argumentovali, že mnozí klienti nejsou ve skutečnosti pacienti, ale vlastně výtržníci a agresoři, jejichž zajištění by mělo spadat do kompetence policie. Na skutečnost, že u velké části klientů ZS je represivní a ochranná složka nevyhnutelná a žádoucí, a tím na potřebu diferencovaného přístupu později upozornil i Mišík15 Svého vrcholu dosáhla síť v r. 1989, kdy se v ČR nacházelo 34 ZS.16 Po r. 1989 došlo k poklesu počtu ZS a jejich činnost není metodicky upravena, jednotně řízena a koordinována.
CÍLE STUDIE A VÝZKUMNÉ OTÁZKY
Vzhledem k tomu, že současný stav sítě ZS v ČR není dostatečně popsán, byl proveden průzkum s cílem popsat současnou situaci v síti ZS v ČR a podat podrobné informace týkající se zajištění provozu a poskytovaných služeb. Získané informace měly sloužit také jako podklady pro probíhající novelu zákona č. 379/2001 Sb. v části týkající se ZS. Zároveň bylo záměrem doplnit a sjednotit informace o historii a současném stavu péče u pacientů s akutní intoxikací.
SOUBOR A METODY
Na základě Registru zdravotnických zařízení (ÚZIS) bylo v ČR identifikováno 17 zařízení. Z toho důvodu byla pro tuto institucionální síť zvolena metoda totálního výběru,17 tedy oslovena byla všechna oficiální zařízení registrovaná jako ZS. Všech 17 ZS v ČR bylo elektronickou poštou požádáno o účast ve studii. Sběr dat probíhal prostřednictvím elektronického dotazníku prostřednictvím internetu od května 2011 do ledna 2012. Dotazník byl vytvořen pro účely studie a obsahoval 14 otevřených otázek, které se týkaly základních identifikačních údajů (místo, zřizovatel, provozovatel), historie (rok a důvod otevření), provozu služby (indikace k přijetí, poskytované služby, provozní doba, poplatek za službu, personální zajištění apod.) a aktuálních problémů, se kterými se potýká provoz ZS. Dotazník je dostupný na internetu. Dotazník vyplnilo všech 17 ZS (100% návratnost). Když se při analýze dat ukázalo, že poskytnutá odpověď je nedostatečná nebo nesrozumitelná, byla konkrétní zařízení kontaktována telefonicky a informace byly doplněny při telefonickém interview.18
VÝSLEDKY
Ve vývoji současné sítě ZS lze vysledovat tři mezníky - roky 1975, 1993 a 2000. V období do r. 1975 vzniklo 5 stanic našeho souboru (ZS v Brně, Ostravě, Karviné, Opavě a Příbrami). Nejstarší funkční ZS je v současnosti ZS v Ostravě, která funguje od r. 1954. V období od r. 1975 do r. 1993 nebyla založena ani jedna stanice, která se našeho průzkumu zúčastnila. Druhou vlnou vzniku v současnosti fungujících ZS bylo období po roce 1993. Důvodem jejich vzniku byla často změna umístění stávajících stanic. Třetí a zatím poslední vlnou, kdy ZS vznikaly, můžeme označit období po roce 2000. Od tohoto roku vzniklo po celé zemi 6 stanic, naposledy zahájily provoz stanice v roce 2008 v Mladé Boleslavi a Olomouci. Důvodem vzniku bylo téměř výhradně převzetí ZS jiným zařízením. Např. ZS v Nemocnici Na Bulovce vznikla v roce 2004 přesunutím pražské záchytné stanice z areálu Na Míčánkách, kam byla v roce 1993 přestěhována původní, legendární apolinářská stanice, která byla první ZS svého druhu v ČR.
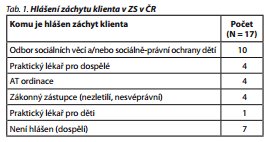
Zachycená osoba se na ZS dostává nejčastěji prostřednictvím Policie ČR, případně městské/obecní policie. O přijetí klienta ve všech 17 ZS rozhoduje službu konající lékař. Praxe při hlášení záchytu se v jednotlivých zařízeních liší (tab. 1). Ačkoliv ze zákona má provozovatel záchytné stanice povinnost oznamovat ošetření osoby jejímu registrujícímu poskytovateli zdravotních služeb v oboru všeobecné praktické lékařství (nebo v oboru praktické lékařství pro děti a dorost), pokud je znám, téměř polovina zařízení (8) uvedla, že záchyt dospělých osob nehlásí vůbec. Častým argumentem obhajujícím tuto skutečnost jsou chybějící finance, které by kryly náklady na poštovné, poplatky za telefonické spojení, administrativní úkony apod. (poplatky za ošetření a pobyt v ZS jsou přitom relativně vysoké). Registrujícího praktického lékaře kontaktuje zhruba čtvrtina zařízení, ovšem jen v případě, pokud je znám, tj. pokud ho klient uvede. Spádovou AT ambulanci kontaktuje také jen každá čtvrtá záchytná stanice. Ohlášení zachycení nezletilé osoby uvedla pouze třetina zařízení. Překvapivě nízký počet vyplývá ze skutečnosti, že ZS mezi svou klientelou nezletilé standardně nemívají.
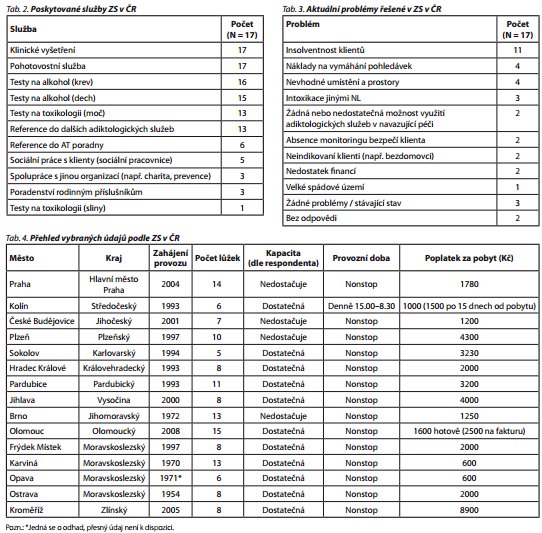
Přehled poskytovaných služeb poskytuje tab. 2. Kromě bezpečné detoxifikace je standardní službou při hospitalizaci i klinické vyšetření lékařem a pohotovostní služba pro případ náhlé změny zdravotního stavu pacienta. Téměř ve všech ZS je také možný odběr krve klienta. Tento výkon se prakticky bez výjimky provádí pouze na žádost, nejčastěji ze strany Policie ČR nebo zaměstnavatele zachyceného. Velice častým výkonem je dechová zkouška prokazující požití alkoholu nebo možnost odběru moči a její odeslání k laboratornímu vyšetření. Naopak orientační vyšetření na přítomnost psychoaktivní látky ze slin může poskytnout pouze jedno pracoviště. Doporučení do péče specializovaných adiktologických služeb standardně poskytují dvě třetiny ZS, ale například s AT ambulancí pravidelně spolupracuje jen třetina zařízení.
K otázce "Jaké aktuální problémy řešíte?" se vyjádřilo 15 ze 17 kontaktovaných zařízení. Nejčastější odpovědí byla insolventnost klientů, respektive neplacení klientů za poskytnutou péči a související služby. Pohledávky bývají vymáhány právní cestou nebo prostřednictvím externí firmy vymáhající dluhy, spolupráce s těmito subjekty ale vyžaduje další finanční náklady. Každá čtvrtá ZS v ČR řeší nevhodné umístění. Typickým příkladem je ZS nouzově umístěna přímo v areálu nemocnice, v blízkosti standardních oddělení. Při klasickém provozu ZS, při kterém je běžnou součástí křik a hluk zachycených, je narušen noční klid i běžný denní provoz ostatních oddělení. Na vybudování samostatné jednotky nebo účinného technického řešení ale nemají provozovatelé podle vlastních vyjádření prostředky.
Další problémy, které aktuálně české ZS řeší, souvisí se skladbou klientely. Především v zimních měsících jsou přijímáni i neindikovaní klienti a ZS tak supluje funkci sociální služby, resp. azylových zařízení. Narůstá také počet případů, kdy zachycení nejsou intoxikováni alkoholem, ale jinou, mnohdy neznámou návykovou látkou. Tyto situace pak kladou větší nároky na vybavení i personál. Přehled problémů, které uvádějí české ZS, podává tab. 3.
Nejčastěji zajišťuje provoz tým složený z lékaře a dalších zdravotnických pracovníků (zdravotní sestra, ošetřovatel/ sanitář). Takto má personálně pokrytou směnu přibližně polovina zařízení. Druhá polovina zařízení zajišťuje směnu pouze jedním až dvěma sanitáři/ošetřovateli, případně zdravotní sestrou, a lékař je dostupný pouze na telefonu. Svoji roli hraje přítomnost lůžkové kapacity zařízení, absence kvalifikovaného personálu, ale i náklady na provoz a na mzdy zaměstnanců. (Pozn.: Činnost záchytných stanic ČR neupravuje žádný obecně platný právní předpis - kromě zákona č. 379/2005 Sb., ke kterému však neexistuje žádná prováděcí vyhláška - ani metodický pokyn. Personální zabezpečení, technické a věcné vybavení ZS není nikde stanoveno; není uvedeno ve vyhlášce o požadavcích na minimální personální zabezpečení zdravotních služeb, resp. ve vyhlášce o požadavcích na minimální technické a věcné vybavení zdravotnických zařízení. Nejsou blíže specifikována odborná medicínská kritéria pro indikaci léčebné péče, ani není obecně uveden žádný charakter a rozsah zdravotních služeb, neexistují doporučené postupy pro péči poskytovanou zachyceným osobám při jejich pobytu na ZS.)
Celková nahlášená kapacita ZS byla 150 míst. ZS s největším počtem lůžek jsou ve velkých městech, ale přesto byla jejich kapacita označena jako nedostatečná. Naopak některé stanice s velmi malou lůžkovou kapacitou a omezenou provozní dobou v menších městech nehlásily potřebu navýšení počtu míst. Výše poplatku, který zařízení účtují klientům za úhradu pobytu a poskytnutých služeb, se značně liší, a to i v rámci jednoho kraje. Finanční částka za jednorázový pobyt v ZS se pohybuje v rozmezí od 600 do 8900 Kč (průměr 2538 Kč). V minulých letech měly některé stanice vyšší sazby pro cizince. V současné době je požadovaná částka stejná pro všechny, některá zařízení ale snižují poplatek v případě, že částka bude uhrazena hotově a do stanovené lhůty. V téměř polovině ZS se pohybuje tento poplatek v rozmezí 1000 - 3000 Kč.i
DISKUSE
V České republice nebyla v novodobé historii činnost záchytných stanic dostatečně analyzována. Dostupné práce se obvykle věnují jednotlivým zařízením. Otázky v dotazníku byly koncipovány jako otevřené, což umožňovalo respondentům vyjádřit se v libovolném rozsahu a bez obsahového omezení. Nevýhodu pak představuje srovnatelnost dat od jednotlivých respondentů. Těmi měli být přímo vedoucí lékaři nebo některý ze zaměstnanců ZS poskytovatele služby, což mohlo přispět ke spolehlivosti odpovědí. I z toho důvodu se jevila být vhodnou volbou kombinace dotazníku s telefonním interview, jehož prostřednictvím se podařilo dosáhnout vyšší míry srovnatelnosti odpovědí.
Nejednotnost a nekoordinovanost jsou pro stávající stav systému ZS příznačné. Symboly této nejednotnosti jsou jak legislativní ukotvení a současná neexistence jasných požadavků na personální a věcné vybavení prostřednictvím PVT vyhlášky MZ ČR, tak samotná různost výše poplatků za poskytnuté služby a financovaní ZS vůbec. Problémy spojené s vymáháním úhrad od klientů jsou navíc běžnou každodenní komplikací činnosti ZS. Vysoké poplatky v některých ZS (a ještě vyšší poplatky spojené s vymáháním dluhu za zachycení) ostře kontrastují s nízkým sociálním statusem mnohých klientů.
Současná podoba činnosti ZS znamená ve srovnání s praxí do r. 1989 jednoznačné oslabení původního významného preventivního potenciálu ZS. Například návaznost na specializovanou ambulantní léčbu dnes není zakotvena v zákonných ustanoveních a ani v praxi téměř nefunguje - např. s AT ambulancí spolupracuje jen čtvrtina ZS. Záchyt dospělého klienta nehlásí polovina stanic ani registrujícímu lékaři, i když by podle zákona měla. Uváděné důvody nehlášení jsou chybějící finanční a personální kapacity nutné k administraci těchto úkonů. Je otázkou, nakolik lze vše svalovat na nedostatek peněz - tato léčebně-preventivní funkce záchytek je součástí podstaty jejich existence a měla by být zajištěna. Z nefunkčnosti nelze také vinit pouze síť ZS, protože postupný zánik AT ambulancí od začátku 90. let minulého století systematickou spolupráci vlastně většinou ani neumožňuje.
Neexistuje odborný standard pro poskytování služeb v ZS. Výsledky průzkumu naznačují, že kromě bezpečného (tj. řádně monitorovaného) vystřízlivění (detoxikace) neexistuje jednotný soubor služeb poskytovaných klientovi. Záleží tedy na možnostech a uvážení managementu jednotlivých ZS, jaké konkrétní služby bude zařízení nabízet a běžně poskytovat. S tím je spojen i již dříve uvedený problém personálního zabezpečení provozu a věcná a technická vybavenost oddělení. Záchytná stanice je zřejmě jediným typem zdravotnického zařízení, které v současné době není zřizováno a provozováno dle zákona č. 372/2011 Sb., o zdravotních službách a podmínkách jejich poskytování (zákon o zdravotních službách). Legislativně je tento typ zdravotnického zařízení poněkud nesystematicky upraven pouze ve speciálním předpisu, a to v zákoně č. 379/2004 Sb., o opatřeních k ochraně před škodami působenými tabákovými výrobky, alkoholem a jinými návykovými látkami a o změně souvisejících zákonů, což přináší dlouhodobě řadu výkladových i praktických problémů z hlediska poskytované péče, věcného a personálního vybavení atd.
Kolik lidí, jakého pohlaví a jaké kvalifikace je fyzicky přítomno po celou dobu směny, evidentně závisí na řadě faktorů. Svoji roli hraje umístění ZS. Pokud se stanice nachází v areálu nemocnice, často bývá lékař pouze u příjmu a propouštění klienta, jinak není trvale přítomen. To znamená, že vykonává pohotovostní službu na urgentním příjmu a na ZS je telefonicky volán jen v případě potřeby. ZS nejsou většinou adekvátně vybaveny pro zvládání život ohrožujících stavů.11 Při vážnější poruše vědomí jsou tak klienti nedostatečně vybavené ZS překládáni na oddělení urgentní medicíny (JIP, ARO nebo metabolickou jednotku). Narůstající problém představují klienti, kteří jsou intoxikováni nikoliv alkoholem, ale jinou psychoaktivní látkou, nebo u nichž případně došlo ke kombinované otravě (nejčastěji medikamenty, např. benzodiazepiny s alkoholem). Klinický obraz se liší od prosté ebriety, což opět klade vyšší nároky jak na samotného lékaře a ošetřující personál, tak na vybavenost zařízení.
Samotná hospitalizace osob s prostou intoxikací na standardních nemocničních odděleních je samostatné téma. Na ulici u opilých jedinců nejčastěji zasahují policisté. Ti sami tak přebírají odpovědnost, včetně odpovědnosti za případné zdravotní komplikace u podnapilého. Opilého odvezou nejčastěji do nemocnice, i když je k dispozici ZS, protože tak si mohou náklady za výjezd nárokovat u zdravotní pojišťovny12 To odebírá kapacitu akutní či intenzivní péče, která pak chybí v péči o jiné pacienty. Naopak není výjimkou, že se na ZS dostanou pacienti, kteří vzhledem k postižení nejsou k péči na ZS indikováni, po stanovení správné diagnózy na ZS jsou po případném ošetření odesláni na příslušné oddělení.18 Bohužel vzhledem k tomu, že opilý pacient je pravidelně špinavý, znečištěný, nepříjemný a mnohdy agresivní, není často adekvátně ošetřen a někdy není ošetřen vůbec. Lidé, kteří se značně opili mimořádně a tento stav společensky nezvládli, jsou klienty ZS téměř výjimečně.20
Agrese zachycených osob je samostatným problematickým tématem v oblasti péče o akutně intoxikované. Projevy hetero- nebo auto agresivního chování jsou časté a jejich zvládnutí je nezbytnou kompetencí personálu pracujícího na ZS. Tyto projevy ovšem znamenají značné ohrožení bezpečí personálu ZS.10,19 Poučné - z hlediska dalšího vývoje existence a činnosti záchytných stanic, resp. péče o osoby pod vlivem, alkoholu a jiných psycho-aktivních látek - pro nás mohou být zkušenosti ze Slovenska, kde dlouho existovaly ZS ve stejné podobě jako v ČR. Především fakt, že dominantní funkcí ZS na Slovensku se stala represe občanů, kteří ruší veřejný pořádek v důsledku opilosti, stál za jejich postupným rušením.21 Dle výsledků studie Janíka a Novotného22 z bratislavské psychiatrické kliniky jsou nyní lidé, kteří by byli dříve indikováni k příjmu na ZS, hospitalizováni nejčastěji na psychiatrické klinice. Po vymizení symptomů spojených s ebrietou jsou ale tito klienti propuštěni, neboť jejich zdravotní stav nevyžaduje další léčbu. Kromě ekonomických ztrát (jednodenní léčba není pojišťovnou hrazena a vymahatelnost náhrad od zachycených není příliš reálná) působí velmi negativně i průvodní jevy: agresivita k personálu nemocnice, poškozování zařízení nebo pocit ohrožení ostatních pacientů. Obdobné informace přináší práce Turčeka a Novotného,23 podle které na Slovensku došlo k tomu, že psychiatrická oddělení se postupně mění na záchytky se všemi negativními důsledky. Aktuálně situace na Slovensku vypadá podobně, jako to popisují výsledky loni publikované studie.24 Po zrušení záchytných stanic na Slovensku jsou intoxikováni pacienti observováni nebo hospitalizováni v psychiatrických zařízeních (oddělení, kliniky, nemocnice), kde tvoří specifickou skupinu pacientů. Stalo se běžnou praxí, že skoro každého pacienta intoxikovaného alkoholem odesílají z jiných pracovišť na psychiatrické vyšetření nebo k hospitalizaci bez ohledu na jejich odůvodněnost a stupeň intoxikace (včetně těžkých intoxikací s poruchou vědomí), přičemž samotná nekomplikovaná intoxikace alkoholem není indikací k psychiatrickému vyšetření a pacienti s těžkou intoxikací by měli být hospitalizováni na jednotce intenzivní péče interní kliniky, případně KARIM. Problematický je i přímý kontakt pacienta s psychiatrickou ambulancí bez předchozí indikace k psychiatrickému vyšetření a z toho vyplývající množství neodůvodněných vyšetření. Výsledky studie poukazují na vysoký podíl pacientů, kteří byli vyšetřeni kvůli intoxikaci alkoholem, a to hlavně v pohotovostních službách. Řešení těchto stavů si vyžaduje nemalé finanční prostředky, které na ně byly vynaložené. Problémem je i velký podíl agresivity bez adekvátní technické a personální vybavenosti, ale i nedostatečná právní ochrana lékařů a zdravotnického personálu, což znovu otevírá otázku zřízení záchytných stanic ve spolupráci se složkami ministerstva vnitra (řešením těchto problémů by - podle autorů - bylo znovuvybudování sítě protialkoholických záchytných stanic). K obdobné situaci dochází v posledních letech i v ČR. Osoby pod vlivem alkoholu jsou často přiváženy do psychiatrických zařízení a na interní oddělení. To vede k diskusi o systémovém řešení péče o intoxikované (a agresivní) osoby, resp. o dalším osudu ZS.
ZÁVĚR
Činnost ZS v ČR se v současné době potýká s řadou problémů. Průvodním znakem současného stavuje nejednotnost v náplni a zajištění činnosti jednotlivých ZS a jejich nekoordinovanost. Činnost ZS je velmi často izolovaná a redukuje se většinou na vyšetření a bezpečnou detoxifikaci klienta s možností odběru materiálu na forenzní toxikologické vyšetření. Záchytné stanice přitom v minulosti plnily významnou roli v celém systému léčebně-preventivní péče v oblasti léčby závislostí, která však v posledních letech výrazně oslabila. Přesto potenciál k plnění této prospěšné funkce mají i současné ZS. Aby ji však mohly skutečně naplnit, musel by systém ZS projít řadou systémových změn, mezi kterými by neměla chybět definice standardu služeb poskytovaných na ZS. Bez jasného definování činnosti ZS, charakteru a způsobu zajištění nezbytných zdravotních služeb a návaznosti na další péči nemá další existence ZS opodstatnění v systému zdravotní péče v ČR. Otázka, jak řešit péči o osoby pod vlivem alkoholu a jiných drog, je však aktuální již dnes, a to bez ohledu na to, zda dojde ke zrušení zbývajících ZS. Odpověď na otázku by mělo hledat ministerstvo zdravotnictví (jako navrhovatel nového zákona o ochraně zdraví před škodlivými účinky tabáku, alkoholu a jiných návykových látek) společně se zástupci zainteresovaných odborných společností.
i Zdravotní péče poskytovaná v ZS ani doprava do ZS není hrazena zdravotními pojišťovnami. Podle ustanovení § 17 (4) zákona č. 379/2005 Sb. dopravu, vyšetření, ošetření a následný pobyt na záchytné stanicí hradí v případě, že se prokáže přítomnost alkoholu nebo jiné návykové látky, ošetřená osoba. V případě, že se přítomnost alkoholu nebo jiné návykové látky neprokáže, náklady nese osoba, která k vyšetření vyzvala, s výjimkou případů diferenciální diagnózy hrazené z veřejného zdravotního pojištění podle zvláštního právního předpisu. Vymáhání peněz za poskytnuté služby je v praxí velmi obtížné, a provoz ZS tak vždy musí dotovat zřizovatel, resp. provozovatel ZS. Ekonomické důvody byly také jednou z hlavních příčin ukončení činností dříve v ČR existujících ZS.
LITERATURA
- 1. Skála J. Historie léčby závislosti v České republice. In: Kalina K et al., eds. Drogy a drogové závislosti - mezioborový přístup 2, Praha: Úřad vlády ČR; 2003: 91-96.
- 2. ÚZIS ČR. Činnost záchytných stanic v roce 2011. Aktuální informace Ústavu zdravotnických informací a statistiky České republiky 2012; 14: 1-6.
- 3. ÚZIS ČR. Registr zdravotnických zařízení. Nepublikované informace získané na žádost autorů 2013.
- 4. Wortis J. Alcoholism in the Soviet Union: Public Health and Social Aspects. American Journal of Public Health and the Nations Health 1963; 53 (10): 1644-1655.
- 5. ÚZIS ČR. Činnost záchytných stanic v letech 1989-2010. Aktuální informace Ústavu zdravotnických informací a statistiky České republiky 2011; 25: 1-4
- 6. Zulewska-Sak J. Funkcjonowanie izb wytrzezwien w Polsce [Fungování záchytných stanic v Polsku]. Alkoholizm i Narkomania 2005; 18 (1-2): 89-103.
- 7. Mravčík V, Burešová Z, Popov P, Miovský M. Záchytné stanice v ČR v kontextu obdobných služeb o akutně intoxikované v Evropě. Časopis lékařů českých. In press 2013.
- 8. Rubeš J. Projekt Záchytného ústavu Hlavního města Prahy. Protialkoholic-ký obzor 1973; 8 (2): 65-68.
- 9. Skála J. Návrh směrnic pro zřizování a činnost protialkoholních záchytných stanic. Protialkoholický obzor 1968; 3 (3): 93-94.
- 10. Mareček R Zdravotnickoprávní problematika záchytné stanice. Protialkoholický obzor 1982; 17 (2): 85-88.
- 11. Wildová O. 60 let protialkoholní záchytné stanice u Apolináře, [online], aktualizované 2011-05-16 [cit. 2011-12-30]. Dostupné z: http://www.medicina.cz/verejne/clanek.dss?s_id=8966&s_ts=40680,0738888889
- 12. Hlásenský V. Soumrak záchytek. Zdravotnické noviny: orgán ministerstva zdravotnictví a ROH - ústředního výboru Svazu zaměstnanců ve zdravotnictví 2003; 52 (49): 19.
- 13. Zahradník M. O hodnotě, metodike práce a perspektivách záchytnej protialkoholickej stanice. Protialkoholický obzor 1966; 1 (1): 4-7.
- 14. Poker J, Němec T. Správa Krajského protialkoholického zboru Západoslovenského kraja o plnění hlavných úloh. Protialkoholický obzor 1967; 2 (6): 157-165.
- 15. Miššík T. Pripomienky k súčasnej činnosti a prevádzke protialkoholických záchytných stanic. Protialkoholický obzor 1977; 12 (5): 297-299.
- 16. Mravčík V, Nechanská B, Šťastná L. Ambulantní péče o uživatele a závislé na návykových látkách v ČR ve zdravotnické statistice od r. 1963. Epidemiologie, Mikrobiologie, Imunologie 2011; 60 (2): 64-73.
- 17. Miovský M. Kvalitativní přístup a metody v psychologickém výzkumu. Praha: Grada Publishing; 2006: 155.
- 18. Sturges EJ, Hanrahan KJ. Comparing telephone and face-to-face qualitative interviewing: a research note. Qualitative Research 2004; 4 (1): 107-118.
- 19. Podlaha J. Těžké stavy provázející intoxikaci alkoholem a následné komplikace, [z XI. celostátní konference Společnosti pro návykové nemoci a 44. konference sekce AT při ČLS JEP, Měřín, 2.-5. 5. 2005. Příspěvek ]. Dostupné v: Adiktologie: časopis pro prevenci, léčbu a výzkum závislostí 2005; 5 (S2): 271-273.
- 20. Chromčák V, Beran M, Novák J. Protialkoholní záchytná stanice - co s klienty dále? Referátový výběr z psychiatrie: odborný čtvrtletník 2007; 6 (2) Speciál: 22-23.
- 21. Okruhlica L, Stowasserová N. Konečné - Národný akčný plán pre problémy s alkoholom. Alkoholismus a drogové závislosti: odborný časopis Ministerstva zdravotnictva SR a Sekcie drogových závislostí Psychiatrickej společnosti 2007; 42 (1): 59-63.
- 22. Novotný V, Janík R Supluje psychiatria záchytku? Alkoholismus a drogové závislosti: odborný časopis Ministerstva zdravotnictva SR a Sekcie drogových závislostí Psychiatrickej společnosti 2010; 45(1): 107-112.
- 23. Turček K, Novotný K. znovuzriaďovaniu protialkoholických záchytných stanic. Alkoholismus a drogové závislosti: odborný časopis Ministerstva zdravotnictva SR a Sekcie drogových závislostí Psychiatrickej společnosti 2009; 44 (3): 182-184.
- 24. Janík P, Vašečková B. Akútne hospitalizácie pre intoxikáciu alkoholom. Alkoholismus a drogové závislosti 2012; 47 (5): 285-292.





