Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
původní práce / original article
FUNKČNÍ SCHOPNOSTI A SPOKOJENOST S LÉČBOU PACIENTŮ SE SCHIZOFRENIÍ V ČESKÉ REPUBLICE: PRŮŘEZOVÁ STUDIE
FUNCTIONAL CAPACITY AND SUBJECTIVE SATISFACTION WITH MEDICATION IN SCHIZOPHRENIA PATIENTS IN THE CZECH REPUBLIC: A CROSS-SECTIONAL STUDY
Pavel Mohr1,2, Anna Bravermanová3,4, Tomáš Melicher1,2, Mabel Rodriguez1, Zuzana Čeplová1, Jiří Kopřiva5
1 Psychiatrické centrum Praha
2 3. lékařská fakulta UK v Praze
3 Fakultní Thomayerova nemocnice v Praze
4 1. lékařská fakulta UK v Praze
5 Janssen-Cilag ČR, s. r. o.
2 3. lékařská fakulta UK v Praze
3 Fakultní Thomayerova nemocnice v Praze
4 1. lékařská fakulta UK v Praze
5 Janssen-Cilag ČR, s. r. o.
SOUHRN
Mohr P, Bravermanová A, Melicher T, Rodriguez M, Čeplová Z, Kopřiva J. Funkční schopnosti a spokojenost s léčbou pacientů se schizofrenií v České republice: průřezová studie
Cíl: Chronický průběh schizofrenie má za následek závažné funkční postižení v oblasti sociální i pracovní. K měření funkční výkonnosti psychiatrických pacientů lze použít celou řadu nespecifických nástrojů, k hodnocení postižení u schizofrenie byla navržena Škála osobní a sociální výkonnosti (PSP). Cílem naší průřezové studie bylo (1) zjistit u náhodně vybraného vzorků ambulantních pacientů s diagnózou schizofrenie míru sociálního a funkčního postižení a (2) zkoumat vztah mezi funkčním postižením a současnou antipsychotickou medikací a mezi vybranými demografickými parametry.
Metody: Do studie bylo zařazeno celkem 483 ambulantních pacientů se schizofrenií ve stabilizované fázi onemocnění, minimálně jeden měsíc na stávající antipsychotické medikaci. U všech byly zaznamenány demografické údaje, data o aktuální medikaci, včetně přídatné, a administrovány škály PSP, Subjektivní spokojenost s antipsychotiky (SWN) a CGI.
Výsledky: Výsledné hodnoty funkční výkonnosti měřené pomocí PSP se pohybovaly nejčastěji v pásmu průměru. Ženy měly vyšší průměrné skóre a signifikantně vyšší počet žen než mužů dosáhl pásma nejvyššího fungování (skóre PSP = 71-100). V tomto pásmu byli také častěji pacienti žijící v manželském svazku nebo s partnerem a nemocní, kteří mají smysluplnou pracovní aktivitu (plný nebo částečný pracovní úvazek, brigáda, studium) a nepobírají plný invalidní důchod. Výsledky potvrdily, že funkční výkonnost (PSP) koreluje pozitivně se subjektivní spokojeností s medikací (SWN) a negativně s mírou psychopatologie (CGI). Vyšší dosažené vzdělání rovněž predikovalo lepší výkonnost podle PSP. Nejčastěji předepisovanými antipsychotiky byly risperidon (124) a olanzapin (102), jako přídatná medikace byla nejčastěji užívána antidepresiva (38,1 %) a anxiolytika a benzodiazepiny (27,5 %). Mezi jednotlivými antipsychotiky v monoterapii jsme nenalezli žádný významný rozdíl, pokud jde o funkční schopnosti ani ve spokojenosti s medikací. Signifikantní rozdíl nebyl zaznamenán ani mezi atypickými, klasickými, perorálními a depotními antipsychotiky. V pásmu nejvyššího fungování bylo významně více pacientů na monoterapii.
Závěr: Průměrné hodnoty PSP se ve vybraném souboru pacientů pohybovaly nejčastěji ve středním pásmu, které označuje různou míru postižení. Ukazuje se tak, že zlepšení funkčních schopností je jednou z nenaplněných potřeb pacientů se schizofrenií.
Klíčová slova: schizofrenie, funkční schopnosti, subjektivní spokojenost, antipsychotika
SUMMARY
Mohr P, Bravermanová A, Melicher T, Rodriguez M, Čeplová Z, Kopřiva J. Functional capacity and subjective satisfaction with medication in schizophrenia patients in the Czech Republic: a cross-sectional study
Objective: Chronic course of schizophrenia results in severe functional impairment, social and vocational. Various nonspecific instruments can be used to measure functional capacity of psychiatric patients; Personal and Social Performance Scale was designed to assess impairment in schizophrenia. The aim of our cross-sectional study was (1) to examine in a random sample of schizophrenia outpatients severity of social and functional impairment, and (2) to examine a relationship between functional impairment and current antipsychotic treatment and defined demographic variables.
Methods: Study sample comprised of 483 schizophrenia outpatients in a stable phase of illness, treated with their current antipsychotic medication for a minimum of one month. Recorded were demographic variables, data on current medication, including adjuvant and administered were PSP, Subjective Well-being Under Neuroleptics (SWN), and CGI scales.
Results: The most frequently observed PSP values, measuring functional performance, were within a range of medium difficulties. Females had higher mean scores and significantly higher number of females reached the range of the highest functioning (PSP score 71-100). The best performance was also associated with being married or living with a partner, or having a work role (full- or part-time job, voluntary work, study) a not living of disability payments. The results confirmed that functional performance (PSP) correlates positively with subjective satisfaction with medication (SWN) and negatively with symptom severity (CGI). Moreover, higher education predicted better functioning on PSP. The most frequently prescribed antipsychotics were risperidone (124) and olanzapine (102), as adjuvant medication were antidepressants (38.1%) and anxiolytics and benzodiazepines (27.5%). No significant difference between individual antipsychotics in monotherapy on functional performance or satisfaction with treatment was found. In addition, no group difference was detected between atypical, typical, oral, and depot antipsychotics. Within the range of the highest functioning were more patients on monotherapy.
Conclusions: The mean PSP values in the study sample were mostly medium, indicating varying degree of impairment. The findings support the assumption that improvement of functional capacity is one of the unmet needs of schizophrenia patients.
Key words: schizophrenia, functional capacity, subjective well-being, antipsychotics
ÚVOD
Schizofrenie je onemocnění s typicky dlouhodobým, chronickým průběhem, se závažnými dopady nejen individuálními, ale i celospolečenskými. Nedávný reprezentativní celoevropský průzkum zkoumající břímě všech onemocnění mozku ukázal, že schizofrenie s prevalencí 1,2% postihuje přibližně 5 milionů Evropanů.1 Onemocnění představuje nezanedbatelnou ekonomickou zátěž, celkové výdaje na léčbu psychotických poruch (součet přímých a nepřímých zdravotních a nezdravotních nákladů) dosahují ročně 94 miliard eur, což představuje průměrné náklady na jednoho pacienta téměř 19 tisíc eur za rok2 V České republice vede schizofrenie každoročně k téměř šesti tisícům hospitalizací, přičemž průměrná délka pracovní neschopnosti přesahuje 100 dnů (ÚZIS, osobní komunikace).
Chronický průběh vede k závažnému funkčnímu postižení v oblasti sociální i pracovní, narušuje soběstačnost, má za následek sníženou kvalitu života s vysokou mírou pracovní neschopnosti a trvalé invalidity.3 V souvislosti s existencí funkčního postižení a při hledání možností, jak je příznivě ovlivnit, vyvstává přirozeně i potřeba mít k dispozici spolehlivé nástroje k detekci přítomnosti tohoto postižení, hodnocení jeho závažnosti a změny.
Většina dostupných posuzovacích škál používaných k hodnocení funkčních schopností jsou generické nespecifické nástroje, používané napříč diagnostickým spektrem duševních poruch: např. hodnocení neschopnosti podle WHO (WHO-DAS; Disability Assessment Schedule)4 nebo Sheehanova škála neschopnosti (Sheehan Disability Scale).5 Hodnocení funkčních schopností se stává aktuálním tématem ve všech medicínských oborech, včetně psychiatrie - dokladem toho jsou snahy implementovat povinné používání Mezinárodní klasifikace funkčních schopností, disability a zdraví - MKF (International Classification of Functioning, Disability and Health - ICF).6 Jedním z nástrojů vyvinutých k měření specifického postižení u schizofrenie je Škála osobní a sociální výkonnosti (PSP; Personal and Social Performance Scale), která vychází z GAF (Global Assessment of Functioning) DSM-IV a jež byla vyvinuta na základě SOFAS (Social and Occupational Functioning Assessment Scale).7

Cílem škálování s PSP je rychle, spolehlivě a validně zhodnotit sociální funkce a současně mít možnost sledovat jejich změny v čase. Škála hodnotí postižení ve čtyřech oblastech: společensky prospěšné aktivity, osobní a sociální vztahy, péče o sebe sama a rušivé a agresivní chování (tab. 1). Výsledné skóre v rozmezí od 1 do 100 bodů je sycené závažností postižení v jednotlivých doménách, s relativně větší váhou přisuzovanou poruchám chování. Orientační a arbitrárně stanovená pásma závažnosti postižení jsou skóre 1-30 (pacient vyžaduje intenzivní dohled nebo podporu), 31-70 (různý stupeň postižení) a 71-100 (pouze mírné obtíže).7
Primárním zdrojem informací je rozhovor s pacientem, ale do hodnocení se rovněž promítá osobní znalost pacienta, informace získané od rodinných příslušníků, pečovatelů a zdravotnických pracovníků. PSP by měla být administrována a vyhodnocována odborníkem se zkušeností s léčbou nemocných se schizofrenií. Pokud to je možné, škálu by měl administrovat pokaždé stejný hodnotitel. Kombinace postižení v jednotlivých doménách dává výsledek v podobě hrubého skóre v decimálním intervalu, obdobně jako je tomu u škály GAF.
Definitivní určení finálního skóre je pak na úvaze hodnotitele, který musí vzít v potaz další faktory, jako jsou: péče o tělesné a duševní zdraví, péče o bydlení a životní prostor, podílení se na domácích povinnostech, zapojení se do rodinného života nebo účast na aktivitách chráněného bydlení, navazování a udržování intimních a sexuálních vztahů, sociální sítě (přátelé, pečovatelé), péče o děti, dodržování sociálních norem, zájem o informace týkající se současných událostí, řízení finančních záležitostí, používání dopravních prostředků a telefonu, schopnosti zvládat krizové situace.
Použití PSP je časově nenáročné a po krátkém nácviku snadno použitelné v klinické praxi. K usnadnění výpočtu rozmezí hrubého skóre slouží jednoduché kalkulátory anebo webové stránky. PSP je v současné době využívána k hodnocení funkčního postižení v celé řadě farmakologických studií, její validitu prokázala například i dobrá korelace výsledného skóre PSP s mírou zaměstnanosti.8
V České republice dosud chyběla reprezentativní informace o míře funkčního postižení pacientů se schizofrenií a o jeho vztahu k aktuální antipsychotické medikaci. Tuto situaci jsme se pokusili napravit v předkládané práci. Cílem studie bylo (1) zjistit u náhodně vybraného vzorků ambulantních pacientů s diagnózou schizofrenie míru sociálního a funkčního postižení a (2) zkoumat vztah mezi funkčním postižením a současnou antipsychotickou medikaci a vybranými demografickými parametry.
METODY
Jednalo se o naturalistickou, neintervenční průřezovou studii. Studijní soubor tvořili pacienti s diagnózou schizofrenie podle Mezinárodní klasifikace nemocí, 10. revize, starší 18 let, kteří byli minimálně jeden měsíc na stávající antipsychotické medikaci a dle úsudku ošetřujícího lékaře se nacházeli ve stabilní fázi onemocnění. Design studie byl schválen Etickou komisí Psychiatrického centra Praha. Studie se zúčastnilo 50 ambulancí z celé ČR, jejichž lékaři projevili o výzkum zájem a byli proškoleni v administraci PSP a SWN. Průzkum se uskutečnil v průběhu dvou předem určených týdnů na jaře 2010, zařazeno bylo vždy prvních 10 pacientů s diagnózou schizofrenie, kteří v daném intervalu navštívili ambulanci a splňovali vstupní kritéria. Předpokládaná velikost souboru byla 500.
Všichni pacienti podepsali informovaný souhlas s účastí ve studii a byly jim administrovány škály Celková klinická závažnost (Clinical Global Impressions; CGI),9 Osobní a sociální výkonnost (PSP)7 a Subjektivní spokojenost s antipsychotiky (Subjective Well-being Under Neuroleptics; SWN).10 Dále byl zaznamenán název a dávka antipsychotické medikace, přídatná medikace a vybrané demografické údaje: diagnóza, věk, pohlaví, délka onemocnění, partnerský stav (svobodný, ženatý/vdaná, rozvedený, druh/družka, ovdovělý), dosažené vzdělání (nedokončené základní, základní, středoškolské bez maturity, středoškolské s maturitou, vyšší odborné, vysokoškolské), zaměstnání (studium, plný úvazek, částečný úvazek, brigáda, invalidní důchod plný, invalidní důchod částečný, starobní důchod, bez zaměstnání) a bydlení (samostatně, s rodinou, s partnerem, komunitní, jiné).
Při statistickém zpracování byl pro srovnání středních hodnot zvolených parametrů použit neparametrický párový Wilcoxonův test. Pro analýzu vztahu mezi sledovanými proměnnými byla použita metodika regresní analýzy. Statistické analýzy byly počítány na 95% hladině významnosti.
VÝSLEDKY
Demografická data
Do studie bylo zařazeno celkem 483 pacientů, 263 mužů a 220 žen. Průměrný věk byl 40,9 roku (SD = 13,0), mezi muži a ženami nebyl nalezen statisticky významný rozdíl, pouze ve věkové skupině 20-29 let bylo signifikantně více mužů než žen (24,9 % vs. 12,7 %). Nejčastější diagnózou byla paranoidní schizofrenie (muži: 76,8 %, ženy: 78,2 %), následovaná reziduální schizofrenií (13,7 %, respektive 11,4 %). Ostatní diagnózy byly zastoupeny jen okrajově. Průměrná délka onemocnění v souboru byla 14,1 roku (SD = 10,0).
Vzdělanostní skladba souboru je uvedena v tab. 2. Nejvyšším dosaženým vzděláním bylo nejčastěji středoškolské bez maturity (38 %), dále střední s maturitou (30 %), základní (21 %) a vysokoškolské (8 %). Při porovnání rozdílů mezi pohlavími se prokázalo, že signifikantně více mužů než žen mělo středoškolské vzdělání bez maturity. Naprostá většina pacientů pobírala invalidní důchod, v celém souboru 70 % (tab. 3). Rozdíly mezi pohlavími byly nalezeny v četnosti částečného invalidního důchodu (více muži) a starobního důchodu (pouze ženy).
Pokud jde o partnerské vztahy (tab. 4), v celém souboru byla nejčetnější skupina "svobodný/svobodná" (60 %), a to především díky skupině mužů, u kterých byla tato kategorie zastoupena statisticky častěji než ve skupině žen. Naopak ženy byly významně častěji než muži zastoupeny ve skupině "vdaná" a "ovdovělá". Největší procento pacientů bydlelo s rodinou, a to 54% (tab. 5). S rodinou přitom žili signifikantně častěji muži než ženy, naopak s partnerem žilo více žen než mužů.
Funkční výkonnost a její vztah ke klinickým a demografickým údajům
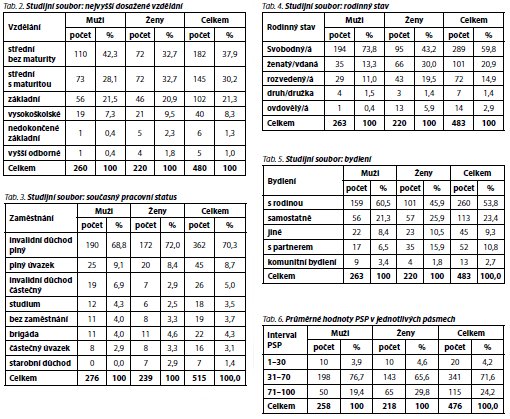
Průměrná hodnota výsledného skóre PSP byla 59,2 (SD = 16,5). Zeny dosáhly vyšších průměrných hodnot PSP než muži: medián 65 vs. 60; p = 0,003. Výsledky škály PSP byly dále rozděleny podle pásma závažnosti postižení (tab. 6, obr. 1). Nejvíce pacientů (71,6 %) se nacházelo v pásmu středního postižení, v pásmu nejlepší výkonnosti bylo signifikantně více žen než mužů (29,8 % vs. 19,4 %).
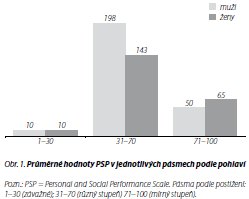
Průměrná hodnota CGI byla 3,4 (SD = 1,3), průměrné skóre škály SWN bylo 87,9 (SD = 18,9). Pomocí lineární regresní analýzy jsme zkoumali vztah mezi škálami PSP a SWN (obr. 2). Výsledek byl statisticky vysoce signifikantní s pozitivní přímou úměrou (Fisherův-Snedecorův test; F = 1,73, p = 0,000). Obdobným způsobem byl také testován vztah mezi PSP a CGI, výsledky ukázaly na signifikantní nepřímou úměru (Fisherův-Snedecorův test; F = 6,91, p = 0,000; obr. 3).
Nebyl prokázán signifikantní vztah mezi skóre PSP a věkem, zato byla potvrzena statisticky významná pozitivní korelace mezi skóre PSP a stupněm dosaženého vzdělání, a to jak pro muže (Fisherův-Snedecorův test; F = 2,77, p = 0,000), tak i pro ženy (Fisherův-Snedecorův test; F = 1,02, p = 0,002).
Z analýzy četnosti zastoupení jednotlivých pásem PSP podle demografických parametrů vyplývá, že ve všech kategoriích bylo nejčastěji zastoupeno pásmo střední výkonnosti (PSP 31-70). Tendence k relativně vyšší frekvenci pásma nejvyšší výkonnosti (71-100), na úkor středního pásma, byla zaznamenána ve skupinách "bydlení s partnerem" (34,6 %), "ženatý/vdaná" (34,7 %), částečný invalidní důchod (40,0 %) a práce na plný úvazek (81,4 %).
Detailnější srovnání skupiny v pásmu nejvyšší výkonnosti (PSP 71-100) oproti skupině ostatních pacientů (PSP 1-70) prokázalo, že pacienti s nejvyšší výkonností byli oproti ostatním častěji v manželství (30,4 % vs. 17,8 %) a méně často svobodní (50,4 % vs. 62, 8 %) nebo rozvedení (1,7 % vs. 3,5 %). Analogicky byli pacienti v nejvyšším pásmu fungování zastoupeni častěji než ostatní, pokud jde o pracovní aktivity, jako je práce na plný úvazek (30,7 % vs. 2,4 %), studium (4,4 % vs. 2,1 %), brigáda (5,3 % vs. 0,8 %), částečný úvazek (3,5 % vs. 1,6 %), částečný invalidní důchod (8,8 % vs. 4,2 %), a naopak méně zastoupeni v kategoriích plný invalidní důchod (43,9 % vs. 83,0 %), bez zaměstnání (3,5 % vs. 4,0 %) a starobní důchod (0,0 % vs. 1,9 %).
Terapie antipsychotiky a její vztah k funkční výkonnosti a subjektivní spokojenosti
Z analýzy užívané medikace vyplývá, že zdaleka nejčastěji předepisovanými antipsychotiky (AP) v souboru byly risperidon (124 pacientů) a olanzapin (102). Ostatní antipsychotika byla zastoupena méně často, např. quetiapin 58 pacientů, paliperidon 57, levomepromazin 44, klozapin 39, haloperidol 34, amisulprid 30, fiufenazin depot 26, aripiprazol 25, haloperidol depot 23, flupentixol 23, risperidon mikrosféry 23, flupentixol depot 15, ziprasidon 12, sulpirid 11. Rozdíl mezi pohlavími v preskripci byl pozorován u risperidonu, olanzapinu a levomepromazinu, které užívali častěji muži, a u dlouhodobých injekcí risperidonu a flupentixolu, které byly naopak častěji předepisovány ženám. Z přídatné medikace byla v souboru nejčastěji užívána antidepresiva (38, 1 % všech pacientů) a anxiolytika a benzodiazepiny (27,5 %), následovány stabilizátory nálady (15,8 %), antiparkinsoniky/anticholinergiky (15,0%) a hypnotiky (3,6 %). Mezi pohlavími nebyl v preskripci adjuvantní medikace žádný rozdíl.
Pacienti, kteří byli na monoterapii antipsychotiky, měli signifikantně vyšší průměrné skóre PSP (62,3, SD = 15,8) než nemocní léčení kombinací antipsychotik (53,9, SD = 16,0). Ti, kteří se nacházeli v nejvyšším pásmu PSP (71-100), byli také častěji léčeni monoterapii antipsychotiky oproti zbytku studijního souboru (80,0 % vs. 58,0 %).
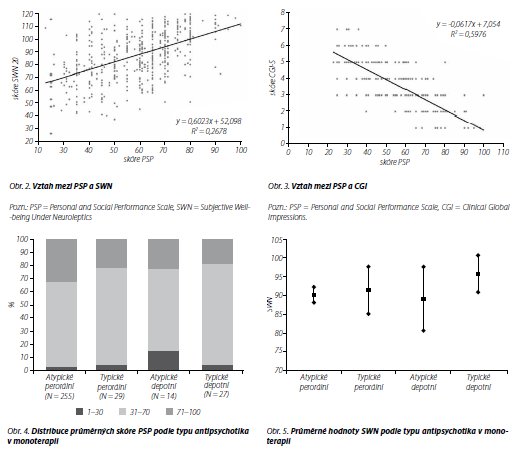
Při detailním zkoumání monoterapie individuálními preparáty se neprokázal významný rozdíl v relativním zastoupení jednotlivých pásem výkonnosti PSP, s výjimkou klozapinu a amisulpridu (nižší zastoupení pásma nejvyšší výkonnosti). Žádný rozdíl mezi jednotlivými antipsychotiky v monoterapii se neukázal, ani pokud jde o subjektivní spokojenost s terapií, měřenou pomocí SWN. Vzhledem k tomu, že některá antipsychotika byla v monoterapii zastoupena jen v nízkém počtu, dodatečně jsme analyzovali monoterapii i podle skupin antipsychotik (atypická perorální - typická perorální - atypická depotní - typická depotní). Ani zde jsme nenalezli žádné signifikantní rozdíly mezi skupinami v distribuci skóre PSP (obr. 4) a v průměrných hodnotách SWN (obr. 5).
Negativní výsledky (žádný významný efekt na skóre PSP nebo SWN) přinesly i post-hoc analýzy jednotlivých kombinací: atypická AP, atypická a typická AP, atypická AP s typickými depotními AP.
DISKUSE
Dle našich vědomostí se jedná o první rozsáhlý průzkum funkčních schopností, spokojenosti s léčbou a jejich vztahu k terapii antipsychotiky v náhodně vybraném vzorku pacientů se schizofrenií v ČR. Naše zkušenost ukázala, že škála PSP je snadno použitelná v klinické praxi a současně že její výsledky mohou posloužit jako bezprostřední zpětná vazba jak pro lékaře, tak především pro pacienty a jejich nejbližší. Přestože se nejednalo o validizační studii, vysoce signifikantní korelace se subjektivní spokojeností s medikací (pozitivní) a psychopatologií (negativní) potvrzují, že škála PSP skutečně měří sledované parametry funkční výkonnosti.
Výsledky ukázaly, že průměrné hodnoty PSP ve vybraném souboru pacientů se pohybují nejčastěji ve středním pásmu, které označuje různou míru postižení. S přihlédnutím k hodnoceným doménám škály PSP (sociální vztahy, prospěšné aktivity aj.) není nikterak překvapivé, že nejvyššího skóre dosahují pacienti dobře adjustovaní, v manželském svazku, ti, kteří žijí s partnerem, a nemocní, kteří mají smysluplnou pracovní aktivitu, ať už na plný pracovní úvazek, nebo částečný, brigádu, studují a nepobírají plný invalidní důchod. Naše výsledky také mj. replikují údaje, podle kterých je prognóza schizofrenie příznivější u žen, ženy měly vyšší průměrné skóre PSP a signifikantně vyšší počet žen než mužů dosahoval nejvyššího pásma výkonnosti.11 Obdobně vyšší dosažené vzdělání predikovalo lepší funkční schopnosti.
V našem souboru jsme nenalezli žádné rozdíly mezi jednotlivými preparáty v monoterapii, pokud jde o funkční schopnosti nebo subjektivní spokojenost s medikací. Limitem je jistě průřezový design studie, na druhou stranu zařazováni byli pacienti, kteří byli minimálně jeden měsíc stabilizovaní na současné medikaci antipsychotiky a v době studie byli ve stabilní fázi onemocnění, o čemž svědčí průměrné skóre CGI. Žádný rozdíl jsme nenalezli ani při analýze skupin antipsychotik (atypická, typická, perorální, depotní). S opatrností je však třeba interpretovat výsledky ukazující, že v pásmu nejvyššího fungování se nachází významně více pacientů léčených monoterapii antipsychotiky. Plausibilní je totiž i hypotéza o obrácené kauzalitě: pacienti, kterým se nevede dobře, pokud jde o jejich funkční schopnosti, vyžadují kombinovanou terapii více preparáty.
Data o terapii studijního souboru, jakkoliv je lze považovat za nereprezentativní a podléhající možnému bias při výběru, představují i velmi informativní vhled do současné klinické praxe při předepisování antipsychotik. Zdaleka nejčastěji předepisovanými antipsychotiky ve zkoumaném vzorku byly risperidon a olanzapin. V souboru, který tvořili pacienti pouze s diagnózou schizofrenie, bylo také nečekaně vysoké procento současně užívaných antidepresiv (38 %) a stabilizátorů nálady (16 %). Při absenci dalších dat lze jen spekulovat, zda nemocní skutečně trpěli vysokou mírou afektivních příznaků, nebo zda byla ostatní psychofarmaka předepisována jako augmentace antipsychotické terapie, případně ke zmírnění negativních příznaků. Překvapivá skutečnost, že ženám, které také častěji než muži dosahovaly pásma nejvyšší výkonnosti, byly častěji předepisovány depotní preparáty (flupentixol depot, risperidon mikrosféry), by mohla sloužit jako nepřímý argument podporující větší využití dlouhodobě působících injekcí u pacientů spolupracujících, edukovaných a s náhledem.12 Díky nízkým počtům pacientů na uvedené medikaci se však jedná jen o spekulativní tvrzení.
ZÁVĚR
V průřezové studii jsme v náhodně vybraném vzorku 483 stabilizovaných pacientů se schizofrenií ukázali, že funkční schopnosti lze i v klinické praxi jednoduše měřit pomocí škály PSP. Prokázali jsme, že funkční výkonnost koreluje pozitivně se subjektivní spokojeností s medikací a negativně s mírou psychopatologie. Rovněž jsme potvrdili, že onemocnění má lepší prognózu u žen než u mužů, ženy měly vyšší průměrné skóre PSP a statisticky signifikantně vyšší počet žen dosáhl pásma nejvyššího fungování (skóre PSP = 71-100). Potvrdili jsme také pozitivní korelaci mezi stupněm dosaženého vzdělání a funkční kapacitou. Mezi jednotlivými antipsychotiky v monoterapii jsme nenalezli žádný významný rozdíl, pokud jde o funkční schopnosti nebo subjektivní spokojenost s medikací. Signifikantní rozdíl nebyl zaznamenán ani mezi atypickými, klasickými, perorálními a depotními antipsychotiky. Skutečnost, že v pásmu nejvyššího fungování je významně více pacientů na monoterapii, nemá jednoznačné vysvětlení, lze se domnívat, že pacienti se závažnějším postižením vyžadují kombinaci více antipsychotik Výsledné hodnoty funkční výkonnosti se pohybovaly nejčastěji v pásmu průměru. Tyto nálezy podporují tezi, že zlepšení funkčních schopností je jednou z nenaplněných potřeb pacientů se schizofrenií.
Poděkování
Autoři s vděčností děkují všem ambulantním psychiatrům, kteří se výzkumu zúčastnili.
LITERATURA
- 1. Wittchen HU, Jacobi F, Rehm J et al. The size and burden of mental disorders and other disorders of the brain in Europe 2010. Eur Neuropsychopharmacol 2011; 21: 655-679.
- 2. Olesen J, Gustavsson A, Svensson M et al. The economic cost of brain disorders in Europe. Eur JNeurol 2012; 19:155-162.
- 3. Tandon R, Nasrallah HA, Keshavan MS. Schizophrenia, "just the facts" 4. Clinical features and conceptualization. Schizophr Res 2009; 110: 1-23.
- 4. World Health Organization Disability Assessment Schedule II (WHO-DAS II) [http://www.who.int/icidh/whodas/] (Accessed Oct 29, 2012).
- 5. Sheehan DV. The Anxiety Disease. New York: Scribner's; 1983.
- 6. WHO. Mezinárodní klasifikace funkčních schopností, disability a zdraví: MKE Praha: Národní rada osob se zdravotním postižením ČR, Grada; 2010: 280.
- 7. Morosini PL, Magliano L, Brambilla L, Ugolini S, Pioli R. Development, reliability and acceptability of a new version of the DSM-IV Social and Occupational Functioning Assessment Scale (SOFAS) to assess routine social functioning. Acta Psychiatr Scand 2000; 101: 323-929.
- 8. Kozma C, Dirani R, Canuso C, Mao L. Change in employment status over 52 weeks in patients with schizophrenia: an observational study. Curr Med Res Opin 2011; 27: 327-333.
- 9. Guy W ECDEU Assessment Manual for Psychopharmacology - Revised. Rockville, MD, U.S. Department of Health and Human Services, 1976, 218-222.
- 10. Naber D. A self-rating to measure subjective effects of neuroleptic drugs, relationships to objective psychopathology, quality of life, compliance and other clinical variables. Int Clin Psychopharmacol 1995; 10 (Suppl. 3): 133-138.
- 11. Ochoa S, Usall J, Cobo J, Labad X, Kulkami J. Gender differences in schizophrenia and first-episode psychosis: a comprehensive literature review. Schizophr Res Treatment 2012; 916198: doi: 10.1155/2012/916198.
- 12. Mohr P, Volavka J. Adherence a depotní antipsychotika v léčbě schizofrenie. Psychiatrie 2011; 15: 105-113.





