Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
HLUBOKÁ MOZKOVÁ STIMULACE U REZISTENTNÍ OBSEDANTNĚ-KOMPULZIVNÍ PORUCHY
DEEP BRAIN STIMULATION IN TREATMENT OF RESISTANT OBSESSIVE-COMPULSIVE DISORDER
Tomáš Kašpárek1,2, Radovan Přikryl1,2, Klára Sýkorová3, Marek Baláž2,4
1 Psychiatrická klinika LF MU a FN Brno
2 Středoevropský technologický institut, Masarykova univerzita Brno (CEITEG-MU)
3 Lékařská fakulta MU Brno
4 1. neurologická klinika LF MU a FN Brno
2 Středoevropský technologický institut, Masarykova univerzita Brno (CEITEG-MU)
3 Lékařská fakulta MU Brno
4 1. neurologická klinika LF MU a FN Brno
Podpořeno projektem "CEITEC - Středoevropský technologický institut" (CZ.1.05/1.1.00/02.0068) Evropského fondu regionálního rozvoje
SOUHRN
Kašpárek T, Přikryl R, Sýkorová K, Baláž M. Hluboká mozková stimulace u rezistentní obsedantně-kompulzivní poruchy
Konvenční terapie (psychofarmaka a psychoterapie) obsedantně-kompulzivní poruchy (OCD) u značné části pacientů selhává. Hluboká mozková stimulace (DBS - deep brain stimulation) je neuromodulační neurochirurgická metoda, při které jsou sterotakticky implantovány elektrody do hlubokých oblastí mozku. DBS je perspektivní metoda pro pacienty s obsedantně-kompulzivní poruchou, kteří jsou rezistentní ke konvenční léčbě, tj. pro pacienty, kteří neodpovídají na léčbu alespoň dvěma preparáty zvyšujícími serotoninergní transmisi, z nichž jeden byl klomipramin, dále na augmentaci antipsychotikem 2. generace a kteří dále nereagovali na psychoterapii. Důležitá je dokumentace adekvátní léčby, za kterou se v případě farmakoterapie považuje alespoň 12týdenní podávání vysokých dávek, v případě psychoterapie jsou nejsilnější důkazy pro behaviorální techniky typu expozice a zábrana odpovědi, která mají být vedeny terapeutem (tj. ne formou samostatného tréninku) alespoň 20krát po dobu 1 hodiny. V současností je schválená indikace chronické stimulace oblasti ventrálního striáta a ventrální části předního raménka capsula interna. Touto oblastí prochází dráhy spojující orbitofrontální kortex se subkortikálními strukturami, což jsou oblastí, které jsou zapojené do patofyziologie nemoci, jsou hyperaktivní. Tyto dráhy jsou cílem neurochirurgických zákroků u refrakterních pacientů, a DBS je tedy reverzibilní alternativou těchto přístupů. Dle dosavadních údajů dochází k významné redukci tíže symptomů (obsedantně-kompulzivních, depresivních i úzkostných) spojené se zlepšením kvality života a sociálních kompetencí pacientů. Léčba je minimálně invazivní, dobře tolerovaná, doposud hlášené nežádoucí účinky byly reverzibilní a dobře ovlivnitelné úpravou stimulačních parametrů či dobře léčitelné. Velmi důležité je však pečlivé zvážení každého případu, jeho historie i psychosociálního kontextu refrakterní symptomatiky, velmi citlivé jsou etické souvislosti přístupu, kterým musí být věnována patřičná pozornost.
Klíčová slova: DBS (hluboká mozková stimulace), obsedantně-kompulzivní porucha
SUMMARY
Kašpárek T, Přikryl R, Sýkorová K, Baláž M. Deep brain stimulation in treatment of resistant obsessive-compulsive disorder
Conventional therapy (medication and psychotherapy) often fails in patients with obsessive-compulsive disorder. Deep brain stimulation (DBS) is a neuromodulation surgical treatment. The electrodes are stereotactically implanted into deep brain structures. DBS is a suitable method for patients whose OCD symptoms are resistant to conventional treatment, i.e. for patients who do not respond to at least two treatment trials with serotoninergic agents, (one of them should be clomipramine), to the augmentation with 2nd generation antipsychotic agent, and who did not respond to psychotherapy. Great attention should be paid to the documentation of adequate treatment trials. In the case of pharmacotherapy, at least of twelve weeks of administration of high doses is considered adequate; in the case of psychotherapy, adequate approach includes behavioral techniques of exposition and response prevention, that should be performed during at least twenty one hour sessions supervised by a therapist. At present chronic stimulation of a region in the vicinity of ventral striatum and ventral part of anterior capsula interna is approved for the treatment of OCD. Tracts that connect orbitofrontal cortex with subcortical structures (involved in the pathogenesis of OCD) go through this region. These tracts are the target of neurosurgical approaches in refractory patients - DBS can be understood as a reversibile alternative of the lesional surgery. According to the available data, the DBS causes reduction of symptom severity (obsessions-compulsions, depression, anxiety), improvement in quality of life and social competencies of patients. This therapy is minimally invasive, well tolerated. The reported side effects were reversible and easily correctible either by the stimulation parameter adjustment or other treatment. It is important to carefully judge every case, its history and psychosocial context of refractory symptoms. Finally, we should not forget the ethical issues.
Key words: DBS (deep brain stimulation), obsessive-compulsive disorder
ÚVOD
Obsedantně-kompulzivní porucha (OCD) je poměrně časté onemocnění (udává se celoživotní prevalence 2-3 %),1,2 u kterého konvenční léčba u značné části pacientů selhává. Konvenční léčbou je míněno podávání léků, které blokují vychytávání serotoninu (SKI), mezi které patří selektivní inhibitory (SSRI) a klomipramin, dále augmentace SRI antipsychotiky druhé generace a psychoterapie, založená zejména na behaviorálních technikách expozice a zábraně odpovědi (exposition and response prevention, ERP). Kognitivní přístupy pracují zejména se dvěma kognitivními "styly" OCD pacientů: 3 nadhodnocení ohrožení (overestimation of danger) a nadměrná percepce zodpovědnosti (inflated perception of responsibility). Kombinace kognitivního přístupu a behaviorální ERP je nejspíš účinnější než samotná ERP.4 Přes tuto sekvenci konvenčních léčebných přístupů se popisuje, že u 20-30 % pacientů nedojde k odpovědi na léčbu,5,6 tito zůstávají dlouhodobě symptomatičtí. Ani psychoterapie není vhodným přístupem u všech pacientů - udává se, že až 25 % pacientů ji netoleruje, dalších 20-30 % pacientů na ERP neodpovídá.7 Ukazuje se, že různé léčebné přístupy mohou preferenčně ovlivňovat určité projevy nemoci - benefit z SSRI podávaných současně s psychoterapií byl pozorován zejména u pacientů s predominantními obsesemi.8 OCD symptomatika je přitom spojená s významným narušením funkční kapacity, sociálních kompetencí, schopnosti pracovat, studovat, žít samostatně. Dále je popisováno, že i pouhé zmírnění potíží vede k podstatnému zlepšení kvality života, přestože zůstávají reziduální příznaky.
Pro hodnocení závažnosti OCD příznaků je vyvinutá Yale-Brown Obsessive-Compulsive Scale (Y-BOCS9). Odpověď na léčbu bývá definována jako 25-35% pokles iniciálních hodnot Y-BOCS. Takové míry poklesu tíže příznaků však nedosahuje 40-60 % pacientů!10 Rezistence je u OCD definována různě, většina algoritmů se však shodne na tom, že jde o selhání 2-3 adekvátních kůr SRI,10 z nichž jedna byla léčba klomipraminem, někteří dále za rezistentní OCD považují až případy, kdy selhává augmentace a behaviorální terapie. Adekvátní kůra SRI znamená 10-12 týdnů podávání vysokých, nejlépe maximálních dávek. U behaviorální terapie se považuje za adekvátní kůru 20 ERP sezení vedených terapeutem. Někdy je rezistence ke 3 SRI + selhání augmentace (dvěma atypickými antipsychotiky) a behaviorální léčby považováno za projev refrakterní OCD. Za úplnou odpověď je považován pokles Y-BOCS pod 16 bodů (jde o hranici mezi mírnou a středně těžkou OCD), částečná odpověď je pokles Y-BOCS mezi 16 a 19,5 bodu. 10
V patofyziologii OCD se zdůrazňují abnormity serotoninového systému - vychází se z klinického účinku SRI. Přes jejich zjevný efekt je důkazů pro narušení serotoninového systému málo.11 SRI mohou serotoninovým mechanismem kompenzovat abnormitu v jiném systému. Zdá se, že serotonin tlumí hyperaktivitu glutamátergních pyramidových neuronů v orbitofrontálním kortexu, důležitou roli hrají 5HT2C a 5HT1D receptory, uvažuje se o nutnosti desenzitizovat 5HT1D receptory, což by vysvětlovalo nutnost podávat vyšší dávky po dlouhou dobu.12 Účinek antipsychotik zase ukazuje na dopaminergní abnormitu. Zdá se, že klíčovou roli může hrát porucha interakcí serotoninového a dopaminového systému v oblastech bazálních ganglií, orbitofrontálního kortexu, předního cingula a talamu.11
NEUROCHIRURGICKÉ PŘÍSTUPY U OCD
Protože tedy konvenční léčba v řadě případů nepomáhá a pacienti mají pro své psychické potíže výrazně sníženou kvalitu života, hledají se přístupy, které by rezistenci prolomily. Dlouhodobě je rezistentní OCD indikovaná k neurochirurgickým zákrokům, které u populace pacientů s rezistentní OCD přinášejí poměrně robustní léčebné výsledky. Mindus13 udává účinnost mezi 50 a 60 %, u starších studií jsou však problémem metodické nedostatky, zejména jejich hodnotící nástroje, nedostupnost současných terapeutických přístupů a diagnostika. Novější studie uvádějí účinnost (cingulotomie - viz dále) u cca 30 % pacientů, rezistentních ke konvenční léčbě dle současných kritérií.14-16 Neurochirurgie u psychických poruch je však zatížena negativní minulostí (pro historii psychochirurgie v české literatuře viz např.17), může být vnímána jako nepřiměřená, přespříliš invazivní. Současné neurochirurgické zákroky používané v léčbě OCD jsou však přísně cílené, lokalizované do míst, které jsou spojeny s patofyziologií nemoci. Jednotlivé přístupy se kromě oblasti leze liší ve frekvenci nežádoucích účinků - obecně se v literatuře udává, že jejich výskyt není častý.13 Jde jednak o somatické NÚ, tj. hemoragie, epileptiformní paroxysmy či infekce, jednak o negativní ovlivnění psychických funkcí, jako apatie, emoční oploštění, exekutivní dysfunkce či poruchy regulace kontinence. Problémem však je, že většina studií nepoužívala systematické nástroje pro hodnocení osobnosti a kognitivních funkcí. Dnes se u OCD používají 4 lezionální přístupy - cingulotomie (anterior cingulotomy, leze předního cingula), anteriorní kapsulotomie (leze předního raménka capsula interna), limbická leukotomie (jde o cingulotomii spolu se subkaudátovou traktotomií) a subkaudátová traktotomie (subcaudate tractotomy). U všech je popisován časový odstup mezi provedením operace a ústupem obtíží, zlepšování stavu je pozorováno v průběhu jednoho roku. Ke klinickému účinku je tedy nejspíš potřeba určitá reorganizace CNS.
Neuronální okruhy jako cílové oblasti terapie
Již jsme zmínili, že jde o cílené leze oblastí (spojů), zapojených do patofyziologie OCD. Zobrazovací studie ukazují zvýšenou aktivitu v okruzích, které zahrnují orbitofrontální kortex (OFC), přední cingulum (AC), talamus a ventrální kaudátum.18,19 Úspěšná léčba (SSRI,20 behaviorální terapií,21 neurochirurgicky22 i hlubokou mozkovou stimulací - viz dále) vede k poklesu aktivity v těchto oblastech. Provokace příznaků či jejich exacerbace vede ke zvýšení v OFC, AC a kaudátu.23 Hypotéza dysfunkčních neuronálních okruhů předpokládá primární patologii v dysregulaci bazálních ganglií, limbického striáta, spojených s OFC a AC. Předpokládají se tři komponenty:24 1) pozitivní zpětnovazebná smyčka mezi OFC a talamem, kortiko-talamická (CT) dráha, která je excitační a vede cestou předního raménka capsula interna; 2) kortiko-striáto-talamo-kortikální smyčka (CSTC) mezi OFC, kaudátem, pallidem, talamem a prefrontální kůrou, jejíž výstup je inhibiční a vyvažuje excitační kortiko-talamickou dráhu. Je také cílem serotoninergních projekcí z mezimozku; 3) spoje mezi limbickým systémem a talamem, předním cingulem, které jsou nejspíš zodpovědné za depresivní a úzkostné příznaky OCD. OCD symptomy pak mohou vznikat jako důsledek abnormální pozitivní zpětné vazby v CT smyčce se zvýšenou aktivitou OFC nebo nedostatečné inhibice zprostředkované CSTC smyčkou. Hyperaktivita v limbické smyčce pak zodpovídá za úzkostné a depresivní příznaky, jak již bylo zmíněno.
Terapie má být proto cílena na snížení aktivity v CT smyčce, zvýšení aktivity v CSTC smyčce a snížení aktivity limbické smyčky. Neurochirurgické přístupy do tohoto schématu dobře zapadají: cingulotomie vede k odstranění vlivu AC na prefrontální oblasti, k odstranění vlivu limbických struktur a CTSC smyčky, která též projikuje do AC Anteriorní kapsulotomie vede k přerušení CT smyčky, a tedy ke snížení její aktivity, podobně subnukleární traktotomie.
HLUBOKÁ MOZKOVÁ STIMULACE U OCD
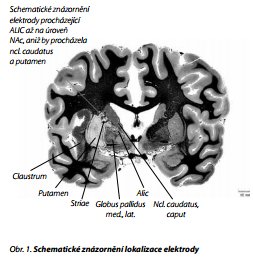
Přestože jsou neurochirurgické přístupy účinné, jsou poměrně invazivní a ireverzibilní, což i z výše uvedených důvodů omezuje jejich široké využití. V současnosti je však k dispozici nový terapeutický přístup - hluboká mozková stimulace (deep brain stimulation, DBS) - který je méně invazivní, zejména je však reverzibilní, snadno kontrolovatelný a též lépe upravitelný dle individuálního případu. V červenci 2009 získala "Reclaim DBS" - metoda firmy Medtronic - certifikaci EU pro léčbu těžké chronické rezistentní OCD, a to jako první léčebná aplikace DBS pro léčbu psychické poruchy. Jde o chronickou bilaterální vysokofrekvenční stimulaci předního raménka capsula interna (místo nazýváno VC/VS - ventral capsule/ ventral striatum - obr. 1), tedy oblasti, kterou procházejí dráhy CT smyčky. Je tedy reverzibilní obdobou anteriorní kapsulotomie.
Princip metody
DBS je metoda, kterou je možné aplikovat jen ve specializovaných centrech, kde je dostupný zkušený multioborový tým. Ten by měl zahrnovat neurochirurga, neurologa, psychiatra a neuropsychologa. Je nutná zkušenost v kontinuálním standardizovaném hodnocení účinnosti i nežádoucích účinků. Před zařazením pacienta do stimulačního programu se doporučuje 6-8týdenní sledování pacienta DBS týmem. V rámci tohoto "evaluačního" období je nutné vyhodnotit kompletní dokumentaci, získat informace od ošetřujícího lékaře a zhodnotit závažnost onemocnění; je nutné zdokumentovat komorbiditu, selhání dosavadních adekvátních léčebných postupů, podrobně zhodnotit, zda jde o těžkou, chronickou, zneschopňující a konvenčními způsoby neléčitelnou poruchu, zhodnotit sociální situaci pacienta, vzájemný vliv nemoci a sociálních faktorů a potenciál k úpravě.25
I když se detaily chirurgického přístupu liší mezi centry, vždy jde o využívání stereotaktické navigace s využitím detailního zobrazování mozku. Obvykle je provedeno MR vyšetření mozku s nasazeným stereotaktickým rámem (za lokální anestezie). Takto se identifikuje poloha přední a zadní komisury a střední polohy mezi nimi (midcommi-sural point). Souřadnicový systém s centrem v midkomisurálním bodu pak slouží k určení souřadnic uložení elektrod a vstupních bodů pro bezpečnou trajektorii elektrod, takovou, která míjí cévy a komory.
Na operačním sále se v lokální anestézii v naplánovaných místech vytvoří drobné otvory v lebce ("burr holes", o průměru 13-14 mm). Těmi se vedou elektrody (průměr elektrody je cca 1 mm) do cílového místa. Jakmile je elektroda v cílovém místě, provede se testovací stimulace. Pacient zůstává při vědomí, aby bylo možné udržet verbální kontakt a ujistit se, že nedochází k nějakým nežádoucím projevům. Pokud k nim dochází, je možné je ovlivnit změnou polohy elektrody. Jakmile jsou elektrody v definitivní pozici a testová stimulace je úspěšná, implantuje se stimulator - obvykle v podklíčkové oblasti podkožně.
Poté je ponecháno několik týdnů ke zhojení operačních poranění. Obvykle po 2-3 týdnech je provedeno komplexní testování, pomocí kterého se určují individuální parametry chronické stimulace, která se následně aktivuje. Stimulace je kontinuální, vysokofrekvenční (obvykle 130 Hz), v krátkých pulsech (cca 90 µs) o amplitudě 5-10 V (takto vysoká amplituda se používá v případě DBS u OCD u nejčastějšího cíle VC/VS).
U pacientů s implantovanými DBS elektrodami může být problémem vyšetření MRI - resp. je potřeba konzultovat možnost vyšetření s rentgenologem a je nutné zvážit, zda je vyšetření opravdu indikované, hrozí vypnutí nebo změna nastavení stimulátoru. V tomto případě je vhodné po domluvě provést MR v centru, kde byla operace provedena, a stimulaci na dobu vyšetření vypnout. Po implantaci pacienti dále nemohou být léčení diatermií, kontraindikovaná je též monopolární elektrokoagulace. Možnost podstoupit léčbu pomocí transkraniální magnetické stimulace je zatím předmětem výzkumu.
Dosavadní zkušenosti s DBS u OCD
DBS byla u OCD aplikovaná systematicky v 5 centrech na světě (Leuven, Belgie; Amsterdam, Nizozemsko; a ve třech centrech v USA - University of Florida, Cleveland Clinic a Butler Hospital). Odtud pochází několik kazuistických sérií a malých kontrolovaných studií. Počet center se však postupně rozrůstá.26
První studie VC/VS DBS stimulace u OCD byla provedena Nuttinem.27 Šlo o 4 pacienty, z nichž u tří bylo pozorováno pozitivní ovlivnění OCD symptomatiky, míry úzkosti. U dvou těchto pacientů bylo v dlouhodobém sledování (15-33 měsíců) pozorováno významné klinické zlepšení, včetně návratu adekvátní funkční kapacity.28
Poslední analýza výsledků z těchto center byla publikována v roce 2008 Greenbergem:29 jde o tříleté sledování 26 pacientů, kteří byli zařazeni do studie v průběhu 8 let. Jde o největší dosavadní studii, která nejlépe demonstruje účinnost metody, proto si ji přiblížíme v detailu.
Cílem studie bylo kromě zhodnocení účinnosti a bezpečnosti přístupu (OCD příznaky pomocí škály Y-BOCS, HAM-D pro depresivní symptomy, HAMA pro příznaky úzkosti, hodnocení všeobecného fungování pomocí škály GAF a sledování nežádoucích účinků) i vyhodnocení, zda změny metodiky, ke kterým došlo v průběhu let, vedou na skupinové úrovni k rozdílným výsledkům - u prvních pacientů byly elektrody umísťovány více vpředu, postupně se u individuálních pacientů zdálo, že účinnější je stimulace zadních částí VC/VS, která leží blíže talamu a kde běží vlákna (pedunculus thalami inferior) blíže při sobě.
Do studie byli zařazeni pacienti, kteří alespoň 5 let trpěli OCD (ověřeno pomocí SCID), byli rezistentní k léčbě (selhání SRI včetně klomipraminu, selhání augmentace antipsychotikem a benzodiazepinem, selhání 20 sezení ERP nebo intolerance ERP). 23 pacientů bylo léčeno 3 kůrami SRI, 22 pacientů mělo alespoň 3 augmentační kůry. Finální souhlas s účastí pacienta ve studii byl udělen po prezentaci případu na komisi pro neurochirurgické výkony, ve které byl přítomen psychiatr, který nebyl zapojen v konkrétním výzkumném projektu.
Mezi vylučovací kritéria patřila anamnéza psychotického onemocnění, mánie v předchozích 3 letech, syndrom závislosti, závažná osobnostní porucha, výrazné riziko suicidia. Dále klinicky významný nález na MR, aktuální přítomnost neurologického či somatického onemocnění a těhotenství či nedostatečná antikoncepce.
Při implementaci proběhla standardní testovací stimulace, poté po 3 týdnech proběhla monopolární stimulační studie k určení parametrů chronické stimulace (průměrně při stimulaci zadních částí VC/VS stimulace do 5 V při 200 µs pulzech, stimulační frekvence mezi 100 a 130 Hz. Takto probíhala stimulace kontinuálně (s výdrží baterie 5-13 měsíců). Medikace zůstávala konstantní po dobu 3 měsíců od zahájení stimulace, nebyla poskytována psychoterapie. Pacienti byli sledováni před implantací, ve 3., 6., 12., 24. a 36. měsíci po zahájení stimulace.
Z 26 pacientů jeden pacient zemřel v průběhu hodnocení na karcinom mammy, jeden byl ve 12. měsíci vyřazen pro neúčinnost a podstoupil kapsulotomii, která vedla ke klinickému zlepšení (jeho data po 12. měsíci proto nebyla zařazena do hodnocení). U dalších dvou pacientů byla stimulace po 12. měsíci stimulace ukončena pro neúčinnost, bylo pokračováno v konvenční léčbě a jejich data do 36. měsíce byla zahrnuta do hodnocení.
Iniciální průměrná hodnota Y-BOCS byla 34 (SD 0,5), což odpovídá těžké OCD. Po 3. měsíci došlo k poklesu k průměrnému skóre 21 (SD 1,8), ve 36. měsíci bylo průměrné skóre 20,9 (SD 2,4). Průměrný pokles Y-BOCS byl 12,5 bodu mezi iniciální hodnotou a obdobím stimulace. 61,5 % pacientů odpovědělo na léčbu (Y-BOCS redukce alespoň o 35 %), ve 3. měsíci došlo k odpovědi již u 50 % pacientů. K 25 % redukci Y-BOCS došlo u 73 % pacientů. Efekt byl pozorován zejména u pacientů, u kterých byly dominantními příznaky obsese a kontrolování (100 % z nich mělo alespoň 35 % redukci Y-BOCS).
Iniciální hodnota GAF byla 34,8 (SD 1,1), což odpovídá značnému narušení funkční kapacity (sociální a pracovní fungování, současně míra funkčního dopadu příznaků nemocí). V průběhu stimulace došlo ke zvýšení GAF na 59 (3,3) bodů, což je téměř hranice mírného narušení. Při celkovém hodnocení bylo 65 % pacientů výrazně zlepšeno, 15 % pacientů zůstalo nezměněno.
U 25 pacientů bylo iniciální HAM-D skóre vyšší než 11, v průběhu stimulace došlo u 14 pacientů k poklesu pod 7 bodů (což je hranice odpovídající remisi); 19 pacientů mělo iniciálně HAMA skóre vyšší než 13, po stimulaci 14 pacientů dosáhlo remise (HAMA pod 10 bodů).
Nežádoucí účinky spojené s procedurou implantace byly pozorovány u 8 % pacientů - v jednom případě byla pozorována nezávazná intrakraniální hemoragie, jeden pacient prodělal ojedinělý epileptiformní paroxysmus, který se dále neopakoval, u jednoho pacienta došlo k povrchové infekci operační rány. V 8 % případů došlo ke zlomení vodičů.
Nežádoucí účinky spojené se stimulací zahrnovaly jeden výskyt hypománie (okamžitý rozvoj při zvýšení intenzity stimulace, po 30 minutách pak postupné odeznění), jeden výskyt zvýšené iritability V průběhu placebo stimulace (sham, vypnutí stimulace z výzkumných důvodů) došlo u 3 pacientů ke zhoršení depresivních a suicidálních příznaků, které byly obdobou preimplantačního stavu, a u 3 pacientů došlo ke zhoršení OCD symptomatiky K rozvoji depresivní symptomatiky také docházelo při náhlém přerušení stimulace - nejčastěji při vybití akumulátoru stimulátoru. Při akutní testovací stimulaci bylo pozorováno zvýšení úzkosti a iritability při stimulaci distálních kontaktů elektrod, což rychle odeznívalo při přerušení stimulace. Při testovací stimulaci distálních kontaktů byla také pozorována perseverace. Nebylo pozorováno žádné zhoršení v neuropsychologickém testování. Obecně byly nežádoucí účinky častější při unipolární stimulaci než při stimulaci bipolární.
Celkově ze studie vyplývá, že se v průběhu DBS zmírnila závažnost OCD ze závažné do středně závažné. Navíc se výrazně zlepšila kvalita života, která je výrazně narušena při skóre Y-BOCS nad 20 bodů. Pod tuto hranici se dostalo 50 % pacientů. Stimulace navíc pozitivně ovlivní i komorbidní depresivní a další úzkostné příznaky. Doposud pozorované nežádoucí účinky stimulace se vyskytují zřídka a jsou relativně přechodného a nezávazného rázu. Důležitým pozorováním je, že nedošlo ke zhoršení kognitivních funkcí.
Zajímavé výsledky přinesla prospektivní studie30 v trvání 21 měsíců, kde bylo po dobu několika týdnů provedeno i dvojitě zaslepené a randomizované hodnocení aktivní stimulace ve srovnání se stimulací neaktivní (vypnutou). Autoři popsali načasování úpravy klinických symptomů po zahájení aktivní stimulace. Nejprve se zlepšila deprese (v průběhu sekund), poté následovala úzkost (minuty), jako třetí se upravily příznaky obsese (dny) a jako další kompulze (týdny až měsíce). Také v jiných pracích příznaky deprese ustoupily velmi rychle po DBS, zatímco efekt na hlavní příznaky OCD se projevuje až po týdnech či měsících.31
Ve studii se skóre Y-BOCS, HAM-D a HAM-A zlepšilo po 21 měsících o 50 %. U 9 ze 16 pacientů (56 %), označených jako respondéři, bylo průměrné zlepšení 72 %, u 7 pacientů pouze 24 %. Při vypnutí stimulace se skóre Y-BOCS poměrně rychle zhoršilo o 25 %.
Z vedlejších účinků se nejčastěji objevovala hypománie u 50 % pacientů, která však byla pouze přechodná. Z trvalých nežádoucích účinků autoři popsali u 31 % pacientů "zapomnětlivost" a u 19 % potíže s nacházením slov.
U 44 % pacientů se po operaci trvale zvýšilo libido, co autoři interpretovali jako návrat k normálnímu stavu a ne jako nežádoucí účinek.
Tento kolektiv autorů publikoval rok po výše zmíněné práci kazuistiky dvou pacientů,32 u kterých se po zvýšení amplitudy stimulačních parametrů okamžitě objevila impulzivita, iritabilita a nadměrně zvýšené sebevědomí. Autoři předpokládají možné ovlivnění kortiko-striatálních okruhů a doporučují důsledné klinické posuzování impulzivního chování po DBS u OCD.
Unilaterální stimulace pravého VC/VS přinesla v sérii 10 pacientů méně efektní výsledky33 Pouze u jednoho pacienta se Y-BOCS snížilo o více než 35 % a u dalších 4 pacientů se pokles v tomto skóre pohyboval mezi 25 a 35 % (částečná odpověd). O něco nižší efekt, než jaký byl pozorován v předchozích studiích, lze připsat několika faktorům - odlišná lokalizace cíle, použití unilaterálního cíle a jiný protokol stimulace. Autoři přesto hodnotili tento výsledek jako povzbuzující.
Dosavadní zkušenosti ukazují, že ačkoli je možné pozorovat určité pozitivní účinky již v průběhu akutní stimulace, dosažení plného terapeutického účinku vyžaduje několikaměsíční stimulaci. Terapeutický efekt tedy pravděpodobně zahrnuje také indukci neuroplasticity a adaptační změny v cílových strukturách, spojených s patofyziologií OCD.
Je nutno také zmínit znovuobjevení se symptomů OCD při ukončení životnosti (baterie) stimulátoru. Pacienti pociťovali obvykle poměrně rychlý nástup příznaků, které se po výměně stimulátoru opět zlepšily.34 Zlepšení po implantaci nového stimulátoru se může jevit jako samozřejmé, ale je zároveň důkazem o potenciální výhodě DBS ve srovnání s konvenční farmakoterapii u na léčbu rezistentních OCD pacientů. Na základě předchozích sdělení se totiž u OCD nemusí objevit klinický efekt znovunasazení SSRI, pokud byla tato terapie přerušena.35
Mechanismus DBS u OCD
Jaký je přesně mechanismus DBS u OCD, je předmětem výzkumu. Zobrazovací studie šesti pacientů ukázala, že akutní vysokofrekvenční stimulace ovlivňuje aktivitu sítě, zapojené do patofyziologie OCD - zvyšuje aktivitu v pravém mediálním OFC, pravém subgenuálním cingulu, pravém putamen a v levém pallidu.36 Zvýšení aktivity je opakem toho, co vidíme po léčebné odpovědi - pokles aktivity v OFC. Otázkou tak zůstává, zda k tomu vede chronická, dlouhodobá stimulace, samotný fakt, že akutní stimulace vede k modulaci aktivity v patofyziologicky smysluplných oblastech mozku, však přispívá k představě, že DBS předního raménka capsula interna je smysluplným terapeutickým zásahem. Úspěšná léčba DBS je dále spojená s nižší aktivitou frontálních oblastí.37,38 V animálním modelu vedla 30minutová vysokofrekvenční stimulace ne. aceumbens k inhibici OFC neuronů cestou GABA-ergních mechanismů.39 Stimulace generuje elektrické pole, které může mít rozdílný účinek podle polohy neuronů vzhledem ke stimulační elektrodě a parametrů stimulace, může vést k hyperpolarizaci i depolarizaci neuronů, stimulace se může vlákny šířit dostředně k tělu neuronu i směrem k synaptickému zakončení, vliv může mít i modulace aktivity glie.40 V současné době se neví, které populace neuronů či vláken jsou cílem terapeutického zásahu DBS.
Obecně se mluví o třech možných mechanismech účinku DBS: 1. stimulací indukovaná inhibice patologicky aktivovaných neuronů, 2. modulace aktivity neuronálních sítí a neurotransmise - prostřednictvím aktivace axonů, 3. indukce dlouhodobých synaptických změn - neuroplasticity.40,41 První možnost je založena na tom, že DBS vede k podobným terapeutickým změnám jako leze stimulovaných oblastí, druhá je založená na zobrazovacích nálezech propagace aktivity v celých neuronálních sítích, třetí možnost vyplývá z časového nástupu terapeutického účinku - například u dystonie). Společný výsledek, který vysvětluje působení všech tří mechanismů, může být funkční dyskonekce stimulovaných neurálních elementů.42
Podle autorů výše uvedené studie30 rychlý efekt stimulace VC/VS na náladu ve srovnání s efektem stimulace ne. subthalamicus (STN) na kompulzivní příznaky ve francouzské studii43 podporuje představu, že na patofyziologii OCD se podílejí různé anatomické okruhy. Jeden okruh může být spojen s poruchami nálady a s úzkostí (odpovídá na stimulaci VC/VS) a druhý má vztah ke spektru kompulzivních příznaků (odpovídá na stimulaci STN).
Další CNS oblasti pro DBS u OCD
Kromě VC/VS DBS bylo u rezistentní OCD stimulováno též pravé ne. aceumbens se slibnými výsledky - u 3 ze 4 pacientů došlo v dlouhodobém sledování (24-30 měsíců) k téměř úplnému vymizení potíží, ke stimulaci přitom bylo potřeba výrazně nižší amplitudy stimulace - 2,0 až 6,5 V.44 Hodnocení však bylo provedeno pouze kvalitativně, bez použití objektivních měření. Nižší amplitudy nutné k dosažení terapeutického efektu mohou svědčit o tom, že je cílová struktura DBS blíže. Dalším potenciálním cílem může být už výše zmíněné STN, obvyklý cíl pro léčbu příznaků Parkinsonovy choroby.
Po implantaci elektrod do oblasti STN u dvou pacientů s Parkinsonovu nemocí a anamnézou závažné OCD došlo k vymizení kompulzí a ke zlepšení obsesivních příznaků (o 58 %, resp. 65 % ve škále Y-BOCS).45 Jeví se tedy pravděpodobné, že vysokofrekvenční stimulace STN příznivě ovlivňuje funkci subkortikálních limbických okruhů u pacientů s OCD.
Předběžná data z následné multicentrické studie ukazují, že stimulace této oblasti může vést k poklesu OCD příznaků: malá studie kontrolovaná placebo stimulací (sham stimulace) u 16 pacientů ukázala v cross-over designu signifikantní účinnost ve smyslu redukce Y-BOCS a GAF skóre.43
Výsledky u 4 pacientů po 6 měsících DBS v oblasti STN jsou nyní publikovány i skupinou z Grenoblů, která stála u faktického zrodu DBS jako klinické metody.46 U tří pacientů bylo skóre Y-BOCS zlepšeno o více než 70 %, u čtvrté pacientky došlo k poklesu o 34 %. Zajímavé jsou i stimulační parametry, které byly u této skupiny výrazně nižší než u pacientů s DBS VC/VS oblasti.
Otevřené sledování 5 pacientů po implantaci elektrod do dolního talamického pedunkulu je obsahem práce mexických autorů.2 Zlepšení příznaků OCD se pohybovalo v rozmezí 20-70 % po 12 měsících.
A konečně existuje kazuistika pacienta s komorbidní OCD a depresivní poruchou, léčeného DBS ventrálního striáta, u kterého došlo k remisi depresivního syndromu po 6 měsících a OCD příznaků mezi 12 a 15 měsíci stimulace.47
ZÁVĚR
DBS je perspektivní metoda pro pacienty s obsedantně-kompulzivní poruchou, kteří jsou rezistentní ke konvenční (psychofarmakologické a psychoterapeutické) léčbě. Dle dosavadních údajů dochází k významné redukci tíže symptomů (obsedantně-kompulzivních, depresivních i úzkostných) spojené se zlepšením kvality života a sociálních kompetencí pacientů. Léčba je minimálně invazivní, dobře tolerovaná, doposud hlášené nežádoucí účinky byly reverzibilní a dobře ovlivnitelné úpravou stimulačních parametrů či dobře léčitelné. Do budoucna lze očekávat, že bude větší zkušenost s novými anatomickými cíli DBS, které by mohly přinést vyšší účinnost. Problémem může být v současnosti nutnost časté reimplantace stimulátoru (přibližně jednou za dvanáct měsíců) pro poměrně energeticky náročné parametry při stimulaci VC/VS. Možným řešením je použití dobíjitelných stimulátoru, které jsou již v současnosti dostupné a používají se zejména u DBS pro dystonie.
Poznámka pro praxi
Metoda je v současnosti dostupná i v ČR - autoři působí v Brně, kde vzniká centrum v rámci spolupráce mezi Psychiatrickou klinikou LF MU a FN Brno, Neurologickou klinikou a Neurochirurgickou klinikou LF MU a FN USA. Ve Fakultní nemocnici U svaté Anny je DBS dlouhodobě využívaná v léčbě Parkinsonovy nemoci, esenciálního tremoru, dystonie a epilepsie, je zde vybudován multioborový tým, který je nezbytný pro tuto sofistikovanou léčebnou metodu. Psychiatrická klinika LF MU a FN Brno je zapojena ve výzkumu využití neuromodulačních metod v léčbě duševních poruch, jako je transkraniální magnetická stimulace či stimulace nervus vagus, v rámci čehož již nyní spolupracujeme s neurology a neurochirurgy Jde proto o rozšíření navázané spolupráce o další indikaci, v rámci které mohou pacienti s OCD využít několikaletých zkušeností jak neurochirurgů v rámci implantace elektrod, tak kliniků v rámci programování stimulačních parametrů či zavedených předoperačních a indikačních algoritmů. Největší současnou limitací v ČR jsou tedy finanční nároky léčby - pohybují se v řádu statisíců, přitom v této indikaci zatím není stanovena úhrada z veřejného zdravotního pojištění.
LITERATURA
- 1. Karno M, Golding JM, Sorenson SB, Burnam MA. The epidemiology of obsessive-compulsive disorder in five US communities. Arch Gen Psychiatry 1988; 45 (12): 1094-1099.
- 2. Jiménez-Ponce F, Velasco-Campos F, Castro-Farfan G, Nicolini H, Velasco AL, et al. Preliminary study in patients with obsessive-compulsive disorder treated with electrical stimulation in the inferior thalamic peduncle. Neurosurgery 2009; 65 (6 Suppl): 203-209.
- 3. Salkovskis PM. Obsessional-compulsive problems - a cognitive-behavioral analysis. Behaviour Research and Therapy 1985; 23 (5): 571-583.
- 4. van Oppen P, de Haan E, van Bal-kom AJ, Spinhoven P, Hoogduin K, et al. Cognitive therapy and exposure in vivo in the treatment of obsessive compulsive disorder. Behav Res Ther 1995; 33 (4): 379-390.
- 5. Eisen JL, Goodman WK, Keller MB, Warshaw MG, DeMarco LM, et al. Patterns of remission and relapse in obsessive-compulsive disorder: a 2-year prospective study. J Clin Psychiatry 1999; 60 (5): 346-351.
- 6. Rasmussen SA, Eisen JL, Pato MT. Current issues in the pharmacologic management of obsessive compulsive disorder. J Clin Psychiatry 1993; 54 (Suppl.): 4-9.
- 7. Keijsers GP, Hoogduin CA, Schaap CR Predictors of treatment outcome in the behavioural treatment of obsessive-compulsive disorder. Br J Psychiatry 1994; 165 (6): 781-786.
- 8. Schruers K, Koning K, Luermans J, Haack MJ, Griez E. Obsessive-compulsive disorder: a critical review of therapeutic perspectives. Acta Psychiatrica Scandinavica 2005; 111 (4): 261-271.
- 9. Goodman WK, Price LH, Rasmussen SA, Mazure C, Fleischmann RL, et al. The Yale-Brown Obsessive Compulsive Scale. I. Development, use, and reliability. Arch Gen Psychiatry 1989; 46 (11): 1006-1011.
- 10. Goodman WK, Rudorfer MV, Maser JD. Obsessive-compulsive disorder: contemporary issues in treatment. Mahwah, N.J.: L. Erlbaum Associates, Publishers; 2000: 661.
- 11. Westenberg HG, Fineberg NA, Denys D. Neurobiology of obsessive-compulsive disorder: serotonin and beyond. CNS Spectr 2007; 12 (2 Suppl 3): 14-27.
- 12. Husted DS, Shapira NA. A review of the treatment for refractory obsessive-compulsive disorder: from medicine to deep brain stimulation. CNS Spectr 2004; 9 (11): 833-847.
- 13. Mindus, Jenike MA. Neurosurgical treatment of malignant obsessive compulsive disorder. Psychiatr Clin North Am 1992; 15 (4): 921-938.
- 14. Baer L, Rauch SL, Ballantine HT, Jr., Martuza R, Cosgrove R, et al. Cingu-lotomy for intractable obsessive-compulsive disorder. Prospective long-term follow-up of 18 patients. Arch Gen Psychiatry 1995; 52 (5): 384-392.
- 15. Dougherty DD, Baer L, Cosgrove GR, Cassem EH, Price BH, et al. Prospective long-term follow-up of 44 patients who received cingulotomy for treatment-refractory obsessive-compulsive disorder. Am J Psychiatry 2002; 159 (2): 269-275.
- 16. Kim CH, Chang JW, Koo MS, Kim JW, Suh HS, et al. Anterior cingulotomy for refractory obsessive-compulsive disorder. Acta Psychiatr Scand 2003; 107 (4): 283-290.
- 17. Novák Z, Chrastina J. Historie chirurgických zákroků pro poruchy psychiky do r. 1953. Česká a slovenská psychiatrie 2007; 103 (4): 184-189.
- 18. Saxena S, Brody AL, Schwartz JM, Baxter LR. Neuroimaging and frontal-subcortical circuitry in obsessive-compulsive disorder. Br J Psychiatry Suppl 1998; (35): 26-37.
- 19. Saxena S, Rauch SL. Functional neuroimaging and the neuroanatomy of obsessive-compulsive disorder. Psychiatr Clin North Am 2000; 23 (3): 563-586.
- 20. Swedo SE, Pietrini P, Leonard HL, Schapiro MB, Rettew DC, et al. Cerebral glucose metabolism in childhood-onset obsessive-compulsive disorder. Re-visualization during pharmacotherapy Arch Gen Psychiatry 1992; 49 (9): 690-694.
- 21. Schwartz JM, Stoessel PW, Baxter LR, Jr., Martin KM, Phelps ME. Systematic changes in cerebral glucose metabolic rate after successful behavior modification treatment of obsessive-compulsive disorder. Arch Gen Psychiatry 1996; 53 (2): 109-113.
- 22. Mindus P, Ericson K, Greitz T, Meyerson BA, Nyman H, et al. Regional cerebral glucose metabolism in anxiety disorders studied with positron emission tomography before and after psychosurgical intervention. A preliminary report. Acta Radiol Suppl 1986; 369 444-448.
- 23. Breiter HC, Rauch SL, Kwong KK, Baker JR, Weisskoff RM, et al. Functional magnetic resonance imaging of symptom provocation in obsessive-compulsive disorder. Arch Gen Psychiatry 1996; 53 (7): 595-606.
- 24. Kopell BH, Greenberg B, Rezai AR. Deep brain stimulation for psychiatric disorders. J Clin Neurophysiol 2004; 21(1): 51-67.
- 25. Rabins P, Appleby BS, Brandt J, De-Long MR, Dunn LB, et al. Scientific and Ethical Issues Related to Deep Brain Stimulation for Disorders of Mood, Behavior, and Thought. Archives of General Psychiatry 2009; 66 (9): 931-937.
- 26. Chabardes S, Polosan M, Krack P, Bastin J, Krainik A, et al. Deep Brain Stimulation for obsessive-compulsive disorder: Subthalamic Nucleus Target. World Neurosurg 2012.
- 27. Nuttin B, Cosyns P, Demeulemeester H, Gybels J, Meyerson B. Electrical stimulation in anterior limbs of internal capsules in patients with obsessive-compulsive disorder. Lancet 1999; 354(9189): 1526.
- 28. Gabriels L, Cosyns P, Nuttin B, Demeulemeester H, Gybels J. Deep brain stimulation for treatment-refractory obsessive-compulsive disorder: psychopathological and neuropsychological outcome in three cases. Acta Psychiatr Scand 2003; 107 (4): 275-282.
- 29. Greenberg BD, Gabriels LA, Malone DA, Jr., Rezai AR, Friehs GM, et al. Deep brain stimulation of the ventral internal capsule/ventral striatum for obsessive-compulsive disorder: worldwide experience. Mol Psychiatry 2008; 15 (1): 64-79.
- 30. Denys D, Mantione M, Figee M, van den Munckhof P, Koerselman F, et al. Deep brain stimulation of the nucleus accumbens for treatment-refractory obsessive-compulsive disorder. Arch Gen Psychiatry 2010; 67 (10): 1061-1068.
- 31. Schlaepfer TE, Bewernick B, Kayser S, Lenz D. Modulating affect, cognition, and behavior - prospects of deep brain stimulation for treatment-resistant psychiatric disorders. Front Integr Neurosci 2011; 5 29.
- 32. Luigjes J, Mantione M, van den Brink W, Schuurman PR, van den Munckhof P, et al. Deep brain stimulation increases impulsivity in two patients with obsessive-compulsive disorder. Int Clin Psychopharmacol 2011; 26 (6): 338-340.
- 33. Huff W, Lenartz D, Schormann M, Lee SH, Kuhn J, et al. Unilateral deep brain stimulation of the nucleus accumbens in patients with treatment-resistant obsessive-compulsive disorder: Outcomes after one year. Clin Neurol Neurosurg 2010; 112 (2): 137-143.
- 34. Vora AK, Ward H, Foote KD, Goodman WK, Okun MS. Rebound symptoms following battery depletion in the NIH OCD DBS cohort: clinical and reimbursement issues. Brain Stimul; in press 2011.
- 35. Maina G, Albert U, Bogetto F. Relapses after discontinuation of drug associated with increased resistance to treatment in obsessive-compulsive disorder. Int Clin Psychopharmacol 2001; 16(1): 33-38.
- 36. Rauch SL, Dougherty DD, Malone D, Rezai A, Friehs G, et al. A functional neuroimaging investigation of deep brain stimulation in patients with obsessive-compulsive disorder. J Neurosurg 2006; 104 (4): 558-565.
- 37. Nuttin BJ, Gabriels LA, Cosyns PR, Meyerson BA, Andreewitch S, et al. Long-term electrical capsular stimulation in patients with obsessive-compulsive disorder. Neurosurgery 2003; 52 (6): 1263-1272; discussion 1272-1264.
- 38. Van Laere K, Nuttin B, Gabriels L, Dupont P, Rasmussen S, et al. Metabolic imaging of anterior capsular stimulation in refractory obsessive-compulsive disorder: a key role for the subgenual anterior cingulate and ventral striatum. J Nucl Med 2006; 47 (5): 740-747.
- 39. McCracken CB, Grace AA. High-frequency deep brain stimulation of the nucleus accumbens region suppresses neuronal activity and selectively modulates afferent drive in rat orbitofrontal cortex in vivo. J Neurosci 2007; 27 (46): 12601-12610.
- 40. Lujan JL, Chaturvedi A, Mclntyre CC. Tracking the mechanisms of deep brain stimulation for neuropsychiatric disorders. Frontiers in Bioscience 2008; 13 5892-5904.
- 41. Hammond C, Ammari R, Bioulac B, Garcia L. Latest View on the Mechanism of Action of Deep Brain Stimulation. Movement Disorders 2008; 23 (15): 2111-2121.
- 42. Deniau JM, Degos B, Bosch C, Maurice N. Deep brain stimulation mechanisms: beyond the concept of local functional inhibition. Eur J Neurosci 2010; 32 (7) : 1080-1091.
- 43. Mallet L, Polosan M, Jaafari N, Baup N, Welter ML, et al. Subthalamic Nucleus Stimulation in Severe Obsessive-Compulsive Disorder. New England Journal of Medicine 2008; 359 (20): 2121-2134.
- 44. Sturm V, Lenartz D, Koulousakis A, Treuer H, Herholz K, et al. The nucleus accumbens: a target for deep brain stimulation in obsessive-compulsive - and anxiety-disorders. J Chem Neuroanat 2003; 26 (4): 293-299.
- 45. Mallet L, Mesnage V, Houeto JL, Pelissolo A, Yelnik J, et al. Compulsions, Parkinson's disease, and stimulation. Lancet 2002; 360 (9342): 1302-1304.
- 46. Chabarděs S, Polosan M, Krack P, Bastin J, Krainik A, et al. Deep Brain Stimulation for Obsessive-Compulsive Disorder: Subthalamic Nucleus Target. World Neurosurg; in press 2012.
- 47. Aouizerate B, Cuny E, Martin-Guehl C, Guehl D, Amieva H, et al. Deep brain stimulation of the ventral caudate nucleus in the treatment of obsessive-compulsive disorder and major depression. Case report. J Neurosurg 2004; 101 (4): 682-686.





