Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
DLOUHODOBĚ PŮSOBÍCÍ INJEKČNÍ ANTIPSYCHOTIKA Z POHLEDU SPOTŘEB A ÚHRAD Z VEŘEJNÉHO ZDRAVOTNÍHO POJIŠTĚNÍ V AMBULANTNÍ LÉČBĚ SCHIZOFRENIE V ČESKÉ REPUBLICE
LONG-ACTING INJECTABLE ANTIPSYCHOTICS FROM THE PERSPECTIVE OF CONSUMPTION AND REIMBURSEMENT FROM PUBLIC HEALTH INSURANCE IN OUTPATIENT TREATMENT OF SCHIZOPHRENIA IN THE CZECH REPUBLIC
Martin Anders
Psychiatrická klinika 1. LF UK a VFN v Praze
Práce byla podpořena programem Cooperatio (vědní oblast Neuroscience) a projektem MZ ČR - RVO VFN64165. Poděkování patří Ing. Jiřímu Mrázkovi, MBA, řediteli odboru úhrad zdravotní péče VZP ČR.
SOUHRN
Anders M. Dlouhodobě působící injekční antipsychotika z pohledu spotřeb a úhrad z veřejného zdravotního pojištění v ambulantní léčbě schizofrenie v České republice
Dlouhodobě působící injekční antipsychotika jsou jedním ze základních pilířů dlouhodobé léčby schizofrenie. Výroba prvních klasických dlouhodobě působících injekčních antipsychotik byla zahájena v sedmdesátých letech minulého století a jejich používání se rozšířilo, aby po příchodu perorálních antipsychotik druhé generace s novými vlastnostmi jejich spotřeba poklesla. Využití výhodných vlastností antipsychotik druhé generace, včetně jejich neuroprotektivního účinku, při možnosti 100% jistoty ověření adherence, umožňuje aktuální nabídka dlouhodobě působících injekčních antipsychotik druhé generace. V České republice bylo první antipsychotikum druhé generace v této lékové formě registrováno v roce 2003 a aktuálně jsou dostupné čtyři účinné látky, jejichž preskripce je i nadále limitována indikačními omezeními úhrady z veřejného zdravotního pojištění. Náklady zdravotních pojišťoven v průběhu dvaceti let postupně rostou a při srovnání let 2014-2022 došlo až k jejich ztrojnásobení. V současnosti jsou na trh uváděna první generická dlouhodobě působící injekční antipsychotika druhé generace, jejichž příchod přinese pokles úhrad z prostředků veřejného zdravotního pojištění v tomto důležitém segmentu psychofarmakologické léčby a teoreticky tak umožní jeho další rozšíření mezi vhodné pacienty.
Klíčová slova: dlouhodobě působící injekční antipsychotika, antipsychotika první generace, antipsychotika druhé generace, úhrady, indikační omezení úhrady, schizofrenie, dlouhodobá léčba
SUMMARY
Anders M. Long-acting injectable antipsychotics from the perspective of consumption and reimbursement from public health insurance in outpatient treatment of schizophrenia in the Czech Republic
Long-acting injectable antipsychotics are one of the mainstays of long-term treatment for schizophrenia. The production of the first classical long-acting injectable antipsychotics began in the 1970s and their use expanded, only to decline with the advent of second-generation oral antipsychotics with new properties. Taking advantage of the beneficial properties of second-generation antipsychotics, including their neuroprotective effect, with 100% certainty of adherence, is made possible by the current range of long-acting injectable second-generation antipsychotics. In the Czech Republic, the first second-generation antipsychotic in this dosage form was registered in 2003, and four active substances are currently available, the prescription of which remains limited by reimbursement restrictions. The costs for health insurers have been gradually increasing over 20 years and have tripled when comparing 2014-2022. The first generic long-acting injectable antipsychotic drugs are currently being marketed, the arrival of which will bring about a decline in reimbursement from public health insurance in this important segment of psychopharmacological treatment, theoretically allowing its further expansion towards appropriate patients.
Key words: long-acting injectable antipsychotics, first-generation antipsychotics, second-generation antipsychotics, reimbursement, indication restrictions, schizophrenia, long-term treatment
ÚVOD
Dlouhodobě působící injekční antipsychotika (Long-Acting Injectable Antipsychotics - LAI) dnes patří neodmyslitelně mezi základní strategie dlouhodobé léčby svým průběhem a následky nejzávažnějšího, a mnohdy terapeuticky nejrezistentnějšího, psychického onemocnění - schizofrenie. Jejich historie úzce souvisí se zavedením antipsychotik (AP) v 50. letech 20. století, kdy se postupně ukázalo, že nedostatečná, nebo dokonce nulová adherence k perorálním přípravkům je zásadní kritický problém úspěšné dlouhodobé léčby schizofrenie. Na požadavky vyplývající z běžné klinické praxe relativně rychle zareagoval tehdejší farmaceutický průmysl a vyvinul, otestoval a zahájil v roce 1966 výrobu prvních dlouhodobě působících injekčních léčivých přípravků, a to fluphenazin enanthátu, a o 18 měsíců později i fluphenazin dekanoátu, který byl lépe tolerovanou variantou předchozího přípravku.1 Dnes asi nejslavnější přípravek haloperidol dekanoát se stal v Evropě dostupným již v roce 1981 a v USA v roce 1986.2 Klinické studie prováděné již v osmdesátých letech minulého století prokázaly dramatické snížení morbidity schizofrenie při využití této formy antipsychotické léčby.1,3 Koncepce využití LAI v léčbě schizofrenie byla zpočátku přijímána lékařskou komunitou velmi zdrženlivě, neboť panovaly velké obavy, že LAI forma zvýší výskyt nežádoucích účinků anebo nebude dostatečně účinná. Významnou roli hrál také fakt, že tato forma léčby byla vnímána jako snaha psychiatrů doslova vnutit pacientům psychofarmakologickou terapii, aniž by brala řádné ohledy na jejich pocity nebo práva,1 a vyvolávala obavy z případných medicínskoprávních problémů.4 Pokračující výzkum však potvrdil významný přínos tohoto přístupu5-7 a LAI se začala používat ve větší míře.
DVACETILETÁ HISTORIE DLOUHODOBĚ PŮSOBÍCÍCH ANTIPSYCHOTIK DRUHÉ GENERACE
Příchod perorální druhé generace AP (AP 2G) s sebou přinesl zvýšení snášenlivosti a nižší výskyt závažných nežádoucích účinků, i když, jak víme dnes, jejich užívání, zvláště dlouhodobé, může být doprovázeno vznikem metabolického syndromu.8 Zásadním poznáním je fakt, že AP 2G mají potenciál zabránit nebo zvrátit akceleraci fronto-temporálního kortikálního úbytku šedé hmoty a poskytují vyšší míru neuroprotektivního účinku ve srovnání s první generací antipsychotik.9,10 Postupné používání AP 2G vedlo také k poklesu spotřeby dlouhodobě působících injekčních antipsychotik první generace (LAI 1G).11,12 Brzy se však ukázalo, že ani atypické vlastnosti nejsou provázeny vyšší mírou adherence nemocných při perorální léčbě AP 2G. Teprve zavedení dlouhodobě působících injekčních antipsychotik druhé generace (LAI 2G) umožnilo opět využívat výhod dlouhodobě působících injekčních antipsychotik, aniž by došlo ke ztrátě potenciálních výhod antipsychotik nových generací.1
VÝHODY A NEVÝHODY DLOUHODOBĚ PŮSOBÍCÍCH INJEKČNÍCH ANTIPSYCHOTIK


Dlouhodobě působící injekční antipsychotika mají několik výhod oproti perorálním antipsychotikům, včetně 100% jistoty na straně lékaře o tom, zda pacient dodržuje nebo nedodržuje léčbu, protože se nedostavuje k návštěvám svého ošetřujícího psychiatra. Léčba je vedena nižší expoziční dávkou antipsychotik ve srovnání s tabletami a významným snížením následků plánovaného nebo neplánovaného přerušení léčby, tj. rizikem relapsu, hospitalizace a zvýšené úmrtnosti. Sumarizace výhod a nevýhod dlouhodobě působících injekčních antipsychotik je uvedena v tab. 1, resp. tab. 2.
DLOUHODOBĚ PŮSOBÍCÍ INJEKČNÍ ANTIPSYCHOTIKA DRUHÉ GENERACE V ČESKÉ REPUBLICE
První LAI 2G v České republice risperidon mikrosféry byl kategorizován k 1. 7. 2003 s tzv. preskripčním omezením O/P a představoval dlouho jedinou dostupnou variantu dlouhodobě působící injekční formy atypického antipsychotika. V průběhu času bylo upravováno indikační omezení, které iniciálně mělo následující znění: "Depotní risperidon indikuje psychiatr u schizofrenních pacientů s dobrou prognózou po opakované hospitalizaci z důvodů nedodržování léčby při vzniku relapsu s agresivitou. Je indikován pouze u pacientů, u kterých jsou klasická neuroleptika neúčinná nebo netolerovaná. Léčba se ukončí, pokud pacient relabuje během 12 měsíců terapie, a to i přes optimalizaci dávky, nebo u pacientů, kteří nespolupracují." Jak je patrné, došlo v průběhu dvaceti let k úpravám a aktuální znění je formulováno následujícím způsobem: "Risperidon ve formě depotní injekce je předepisován u dospělých pacientů se schizofrenií s dobrou prognózou, kteří splňují všechny níže uvedené podmínky zároveň: a) negativní skóre v dotazníku DAI-10 a je u nich potvrzena nonadherence k léčbě, b) byli opakovaně hospitalizováni pro relaps onemocnění v důsledku nedodržování léčby, c) byli léčeni alespoň dvěma rozdílnými antipsychotiky, z nichž alespoň jedno bylo antipsychotikum atypické. Léčba pacienta splňujícího výše uvedené je ukončena, pokud relabuje během 12 měsíců od zahájení léčby injekčním risperidonem, nebo pokud léčbu není možné řádně dávkovat pro pokračující nespolupráci pacienta."
Úzké indikační omezení úhrady tak prakticky zůstalo zachováno po dobu dvou desítek let, podařilo se odstranit stigmatizující označení skupiny nemocných a nezbytnou přítomnost "agresivity", která nemusí být vždy doprovodným příznakem relapsu onemocnění. Mezi kritérii se objevil taktéž dotazník DAI-10 (Drug Attitude Inventory),30 který v roce 2005 do indikačního omezení zařadil ve svém návrhu výrobce a který byl doporučen prof. Jaromírem Švestkou a jednohlasně schválen členy poradní komise Psychiatrické společnosti ČLS JEP. Důvodem zařazení byla žádost regulačních orgánů o určení nástroje pro ověření přítomnosti postojů nemocného svědčící pro jeho nonadherenci k perorální léčbě, jako nezbytné součásti indikačního omezení úhrady. Další přípravky LAI 2G (paliperidon palmitát, olanzapin pamoát a aripiprazol monohydrát) přicházely postupně a každý z nich má obdobné znění indikačního omezení.31
Původní i současné znění indikačního omezení úhrady limituje šíři použití LAI 2G, kdy na jednu stranu je lze považovat za racionální regulaci využití finančních prostředků z veřejného zdravotního pojištění pro specifickou skupinu pacientů, na kterou svou existencí de facto i upozorňuje, ale na druhou stranu vede často k využití LAI 2G ve skupinách nemocných s dlouhým trváním onemocněním provázeným mnohočetnými epizodami, kdy je patrné, že šance na dosažení maximálního efektu je již výrazně snížena. S tím, jak se rozšiřují zkušenosti v klinické praxi, se využití LAI 2G posouvá do časnějších etap léčby schizofrenie a existuje řada důkazů o možném využití LAI 2G již u prvních epizod, kdy je možné řídit se charakterem a závažností. Tato možnost není nikdy vyloučena, a pokud se ambulantní psychiatr domnívá, že by léčba LAI 2G přinesla pacientovi efekt, lze žádat o schválení LAI 2G revizního lékaře příslušné zdravotní pojišťovny pacienta. Druhou možností je přímá úhrada pacientem, což ve skupině nemocných schizofrenií, kteří patří k socioekonomicky slabým jedincům, nepřichází v úvahu. Debatu lze také vést nad tím, že s rozšiřováním léčebných možností dnes řada pacientů nemusí být hospitalizována a je možné léčbu vést v domácím prostředí, a to i za využití dostupných extra-murálních psychiatrických služeb. Není také výjimkou, že pacient již epizodu onemocnění prodělal, ale tato nebyla identifikována a léčena apod. Významným prediktorem může být i přítomnost závažné suicidální problematiky, kterou prokazatelně LAI 2G redukují na minimum.26
KONTEXT VYUŽÍVÁNÍ DLOUHODOBĚ PŮSOBÍCÍCH INJEKČNÍCH ANTIPSYCHOTIK DRUHÉ GENERACE V ČESKÉ REPUBLICE
Uvedení a využívání LAI 2G v ambulantní léčbě schizofrenie bylo, a do určité míry je i nadále, doprovázeno několika komplikujícími momenty. Většinu se podařilo úspěšně překonat, resp. akceptovat je, o čemž svědčí trvale rostoucí spotřeba LAI 2G v ČR.
V prvních několika letech čelili lékaři nutnosti administrativně náročného procesu schvalování revizním lékařem příslušné zdravotní pojišťovny s nutností doložení zdravotnické dokumentace, např. propouštěcích zpráv. Současně byla tato nákladná léčba spojována s limity preskripce a výkonů příslušné ambulance, a byla tak předmětem regulací.
Ještě o poznání komplikovanější byla situace finanční, což souvisí s tím, že přípravek musí lékař zakoupit nejprve z vlastních prostředků, a teprve po jeho aplikaci pacientovi může požadovat jeho proplacení od zdravotní pojišťovny. Vznikl zde problém návratnosti vložených, často nemalých, finančních prostředků, když lékař vykázal aplikaci a následně čekal na proplacení vykázané péče v době splatnosti, která nebyla okamžitá. Toto se podařilo vyřešit po dohodě s plátci zdravotní péče formou zálohových plateb.
Druhý problém je v oblasti daňové povinnosti, nevzniká v ambulantních zařízeních vedených jako společnosti s ručením omezeným, ale stížnosti přicházejí od lékařů, kteří dosud provozují svou praxi jako osoby samostatně výdělečně činné na základě zvláštního oprávnění, a své výdaje uplatňují procentem z příjmů v tzv. paušálním režimu. Dle mnoha názorů, u lékaře vykonávajícího praxi jako osoba samostatně výdělečně činná uplatňující výdaje paušálem by neměla úhrada léčebného přípravku od zdravotní pojišťovny představovat příjem, jelikož tímto nic nezískává, neboť dojde pouze k proplacení úhrady léčivého přípravku, který byl aplikován konkrétnímu pacientovi. Za běžné situace by si pacient koupil v lékárně lék sám ze svých prostředků, resp. léčivý přípravek by byl proplacen zdravotní pojišťovnou, a doma by si jej sám nemocný aplikoval. Způsob aplikace tohoto konkrétního přípravku však tento postup neumožňuje. Zakoupení léku ze strany lékaře a jeho následná úhrada od zdravotní pojišťovny jsou fakticky pouze způsobem, jak dostat lék k pacientovi, aniž by jakýmkoliv způsobem došlo k obohacení lékaře (např. v podobě provize), neboť lékaři nevzniká v této souvislosti žádný příjem, a proto způsob úhrad různých léčivých přípravků zdravotními pojišťovnami by neměl mít vliv na výši zdanění příjmů lékaře. Odborná společnost se v roce 2016 snažila apelovat i na Generální finanční ředitelství ČR, ale dostalo se jí následující odpovědi: "K Vašemu dopisu ve věci úhrady léčivých přípravků aplikovaných pacientovi v ordinaci lékaře sděluji, že pokud lékař předmětné přípravky kupuje svým jménem a zúčtovává jejich úhradu se zdravotní pojišťovnou, je přijatá úhrada od zdravotní pojišťovny zdanitelným příjmem lékaře. Oproti tomuto příjmu může lékař uplatnit výdaje paušální částkou, anebo, pokud jsou paušální výdaje pro lékaře nevýhodné, ve skutečné doložené výši, tj. pořizovací cenu koupených léčebných přípravků. Jedná se o oficiální stanovisko Ministerstva financí, obracejí se na nás i lékaři z jiných oborů."
SOUČASNÝ STAV SPOTŘEB A NÁKLADŮ NA DLOUHODOBĚ PŮSOBÍCÍ INJEKČNÍ ANTIPSYCHOTIKA - KOMENTOVANÉ GRAFY A TABULKY
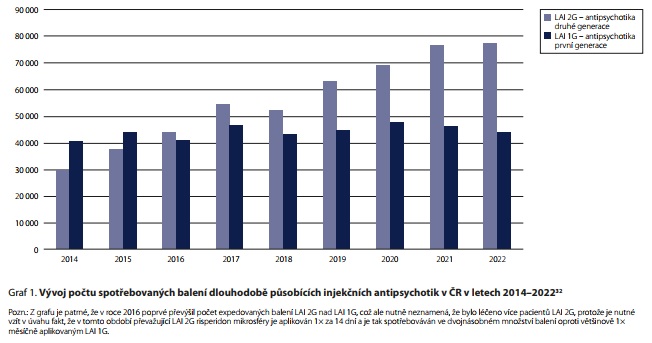
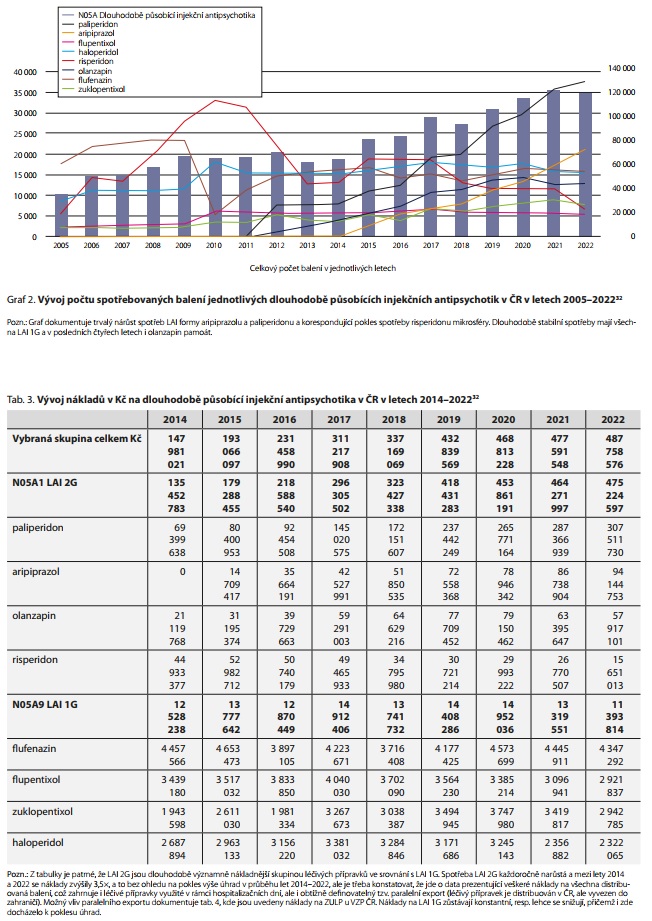
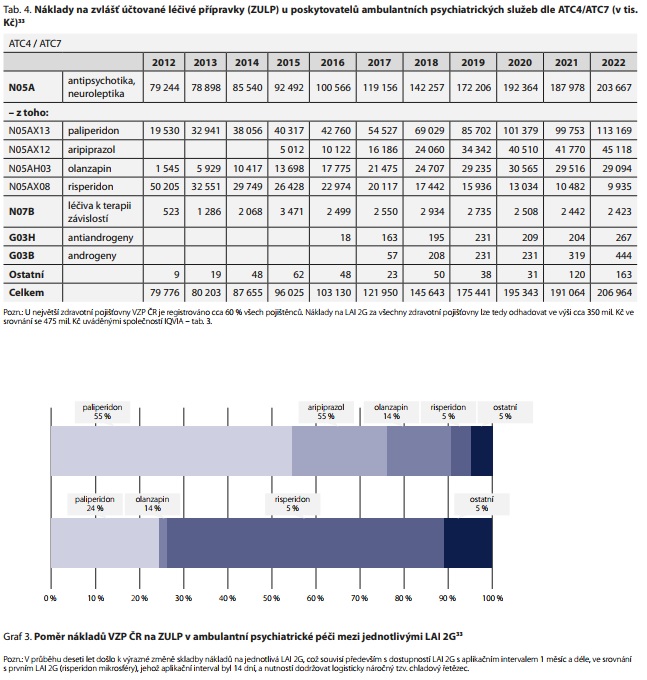
ZÁVĚR
Dlouhodobě působící injekční antipsychotika se i přes určité překážky při jejich implementaci do běžné klinické praxe dostávají stále k většímu počtu nemocných schizofrenií a jejich využití příznivě narůstá. I přes toto rozšíření má Česká republika stále rezervy v oblasti dlouhodobé léčby schizofrenie a lze předpokládat, že příchod generických LAI 2G je dalším milníkem v rozšiřování této již zcela standardní léčebné možnosti při dlouhodobé léčbě nejzávažnějšího psychického onemocnění.
LITERATURA
- 1. Johnson D, Pasterski G, Ludlow J, Street K, Taylor R. The discontinuance of maintenance neuroleptic therapy in chronic schizophrenic patients: drug and social consequences. Acta Psychiatr Scand 1983; 67: 339-352.
- 2. Knudsen P. Chemotherapy with neuroleptics: clinical and pharmacokinetic aspects with a particular view to depot preparations. Acta Psychiatr Scand 1985; 72 (Suppl. 322): 51-75.
- 3. Gottfries C, Green L. Flupenthixol decanoate in treatment of out-patients. Acta Psychiatr Scand 1974; 255: 15-24.
- 4. Glazer W, Kane J. Depot neuroleptic therapy: an underutilized treatment option. J Clin Psychiatry 1992; 53: 426-433.
- 5. Rifkin A, Quitkin F, Rabiner C. Fluphenazine decanoate, fluphenazine hydrochloride given orally and placebo in remitted schizophrenia: relapse rate over one year. Arch Gen Psychiatry 1977; 34: 43-47.
- 6. Schooler N. Relapse and rehospitalization: comparing oral and depot antipsychotics. J Clin Psychiatry 2003; 64: 14-17.
- 7. Hogarty G, Schooler N, Ulrich R, Mussa-re F, Ferro P, Herron E. Fluphenazine and social therapy in the aftercare of schizophrenic patients. Relapse analyses of a two-year controlled study of fluphe-nazine decanoate and fluphenazine hydrochloride. Arch Gen Psychiatry 1979; 36: 1283-1294.
- 8. Meyer J, Stahl S. The metabolic syndrome and schizophrenia. Acta Psychiatr Scand 2009; 119: 4-14.
- 9. Keefe R, Seidman L, Christensen B, Hamer R, Sharma T, Sitskoorn M et al. Comparative effect of atypical and conventional antipsychotic drugs on neurocognition in first-episode psychosis: a randomized, double-blind trial of olanzapine versus low doses of haloperidol. Am J Psychiatry 2004; 161: 985-995.
- 10. Robinson D, Woerner M, Napolitano B, Patel R, Sevy S, Gunfez-Bruce H et al. Randomized comparison of olanzapine versus risperidone for the treatment of first-episode schizophrenia: 4-month outcomes. Am J Psychiatry 2006; 163: 2096-2102.
- 11. Patel M, David A. Why aren´t depot antipsychotics prescribed more often and what can be done about it? Adv Psychiatr Treatment 2005; 11: 203-213.
- 12. Patel M, Nikolaou V, David A. Eliciting psychiatrists´ beliefs about side effects of typical and atypical antipsychotic drugs. Int J Psychiatry Clin Pract 2003; 7: 117-120.
- 13. Gerlach J. Depot neuroleptics in relapse prevention: advantages and disadvantages. Int Clin Psychopharmacol 1995; 9 (Suppl. 5): 17-20.
- 14. Remington G, Adams M. Depot neuroleptic therapy: clinical considerations. Can J Psychiatry 1995; 40: S5-S11.
- 15. NICE Schizophrenia: Core Interventions in the Treatment and Management of Schizophrenia in Primary and Secondary Care (update). NICE Clinical Guidelines No. 82. London: National Institute for Health and Care Excellence 2009.
- 16. Waddell L, Taylor M. Attitudes of patients and mental health staff to antipsychotic longacting injections: systematic review. Br J Psychiatry 2009; (Suppl. 195): 43-50.
- 17. Walburn J, Gray R, Gournay K, Quraishi S, David A. Systematic review of patient and nurse attitudes to depot antipsychotic medication. Br J Psychiatry 2001; 179: 300-307.
- 18. De la Gándara J, San Molina L, Rubio G, Rodriguez-Morales A Hidalgo Borrajo R, Burón J. Experience with injectable longacting risperidone in long-term therapy after an acute episode of schizophrenia: the SPHERE Study. Expert Rev Neurother 2009; 9: 1463-1474.
- 19. Gaebel W, Schreiner A, Bergmans P de Arce R, Rouillon F, Cordes J et al. Relapse prevention in schizophrenia and schizoaffective disorder with risperidone long-acting injectable vs quetiapine: results of a long-term, open-label, randomized clinical trial. Neuropsychopharmacology 2010; 35: 2367-2377.
- 20. Kane J, Detke H, Naber D, Sethuraman G, Lin D, Bergstrom R et al. Olanzapine long-acting injection: a 24-week, randomized, double-blind trial of maintenance treatment in patients with schizophrenia. Am J Psychiatry 2010; 167: 181-189.
- 21. Dencker S. The risk/benefit ratio of depot neuroleptics: a Scandinavian perspective. J Clin Psychiatry 1984; 45: 22-27.
- 22. Marder S, Hubbard J, Van Putten T, Mid-ha K. Pharmacokinetics of long-acting injectable neuroleptic drugs: clinical implications. Psychopharmacology 1989; 98: 433-439.
- 23. Rocca P, Sandei L, Bava I, Frieri T. Risperidone long-acting injection in the treatment of first episode schizophrenia. Curr Psychopharmacol 2013; 2: 29-36.
- 24. McEvoy J. Risks versus benefits of different types of long-acting injectable antipsychotics. J Clin Psychiatry 2006; 67 (Suppl. 5): 15-18.
- 25. Olfson M, Mechanic D, Hansell S, Boyer C, Walkup J. Prediction of homelessness within three months of discharge among inpatients with schizophrenia. Psychiatr Serv 1999; 50: 667-673.
- 26. Peuskens J, Olivares J, Pecenak J, Tuma I, Bij de Weg H, Eriksson L et al. Treatment retention with risperidone long-acting injection: 24-month results from the Electronic Schizophrenia Treatment Adherence Registry (e-STAR) in six countries. Curr Med Res Opin 2010b; 26: 501-509.
- 27. Pandarakalam J. The long-acting depot antipsychotic drugs. Hosp Med 2003; 64: 603-608.
- 28. Heres S, Schmitz F, Leucht S, Pajonk F. The attitude of patients towards antipsychotic depot treatment. Int Clin Psychopharmacol 2007; 22: 275282.
- 29. Knox E, Stimmel G. Clinical review of a long-acting, injectable formulation of risperidone. Clin Ther 2004; 26: 19942002.
- 30. Hogan TP Awad AG Eastwood R. A self-report scale predictive of drug compliance in schizophrenics: reliability and discriminative validity. Psychol Med 1983 Feb; 13 (1): 177-183.
- 31. Nováková M, Kotolová H, Minarčíková I. Dlouhodobě působící injekční antipsychotika z pohledu úhrad a podmínek preskripce u pacientů v ambulantní péči. Čes a slov Psychiat 2022; 118 (1): 17-27.
- 32. Data IQVIA Sell-In data, DIRMLIC database 2023, platná k 15. 1. 2023
- 33. VZP ČR, 2023.





