Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
původní práce / original article
IMPLEMENTACE NEKUŘÁCKÉHO PROVOZU NA MUŽSKÉM LŮŽKOVÉM ODDĚLENÍ KLINIKY ADIKTOLOGIE: PILOTNÍ STUDIE
IMPLEMANTATION OF SMOKE-FREE MEN INPATIENTS UNIT AT THE DEPARTMENT OF ADDICTOLOGY: PILOT STUDY
Lucia Schlosserová, Karel D. Riegel, Adam Kulhánek
Klinika adiktologie 1. LF UK a VFN v Praze
SOUHRN
Schlosserová L, Riegel KD, Kulhánek A. Implementace nekuřáckého provozu na mužském lůžkovém oddělení Kliniky adiktologie: pilotní studie
Cílem pilotní studie byla implementace nekuřáckého provozu na mužském lůžkovém oddělení Kliniky adiktologie, kde byla pacientům měřena míra abstinenčních příznaků ve čtvrtém a sedmém týdnu léčby. Z kvalitativního hlediska bylo cílem práce zjistit připravenost oddělení, resp. Kliniky adiktologie, na nekuřácký režim, a také vyvodit implikace pro klinickou praxi. Abstinenční příznaky se vyskytovaly v nízké míře, jednalo se hlavně o touhu kouřit a zvýšenou chuť k jídlu. Z kvalitativního hlediska hodnotíme jako nejdůležitější prognostický faktor úspěšnosti prosazení nekuřáckého provozu jednotnost postojů personálu celého pracoviště a vytvoření algoritmu terapeutických intervencí při porušení abstinence. Z hlediska klinických implikací pacienti mohou profitovat z náhledu o prospěšnosti nekuřáckého provozu pro jejich budoucí abstinenci od primární návykové látky.
Klíčová slova: odvykání kouření, závislost, tabák, nikotin, ústavní léčba závislosti
SUMMARY
Schlosserová L, Riegel KD, Kulhánek A. Implemantation of Smoke-free men inpatients unit at the Department of addictology: pilot study
Nicotine and tobacco withdrawal in the process of substance use disorder (SUD) treatment is considered to have beneficial effects for the patient´s abstinence from substance use. The purpose of this study was to implement smoke-free men inpatients unit at the Department of Addictology where the changes in symptoms of smoking withdrawal were measured in fourth and seventh week of SUD treatment. From qualitative point of view, the goal was to determine the readiness of the unit, and the whole department for the smoke-free regime along with drawing implication for clinical practice. Withdrawal symptoms were present in low rate, the most present were urge to smoke and increased appetite. From qualitative point of view, the crucial prognostic factor of successful implementation is considered the consistence of the staff of the whole department and creation of an algorithm of therapeutic interventions when the abstinence is violated. When it comes to clinical implications, patients can benefit from the insight of how smoke-free regime can be beneficial for their future abstinence from the primary substance.
Key words: smoking cessation, substance use disorder, tobacco, nicotine, residential treatment
ÚVOD
V léčbě závislostí na návykových látkách se závislost na nikotinu a tabáku často přehlíží, i když se její prevalence mezi pacienty v adiktologické léčbě udává okolo 90 %.1,2 Odvykání od závislosti na nikotinu a tabáku v procesu léčby primární závislosti je široce diskutované a kontroverzní téma i v české adiktologické praxi, zejména z hlediska vlivu na průběh léčby a samotnou abstinenci. Přestože se souběžná léčba závislosti na tabáku a primární závislosti do tuzemského pojetí rezidenčních adiktologických služeb prozatím neetablovala, její význam do jisté míry podtrhuje rostoucí síť nekuřáckých detoxifikačních jednotek,3 které se aktuálně stávají spíše pravidlem než výjimkou. Výsledky studií nicméně podporují zjištění, že zákaz kouření nemá vliv na proces léčby primární závislosti,4-6 a právě naopak pacienti, kteří se během léčby sami rozhodnou přestat kouřit, mají lepší výsledky v dodržování abstinence i od jiných návykových látek.7,8
Lůžkové oddělení muži
Mužské lůžkové oddělení je jedno ze tří lůžkových oddělení pro pacienty starší než 18 let nacházejících se na Klinice adiktologie 1. LF UK a VFN, kde pacienti podstupují střednědobou režimovou rezidenční léčbu látkových a nelátkových závislostí. Hospitalizovaným pacientům je kouření umožněno pod dohledem zdravotnického personálu v kontrolovaném schématu. Jedná se o tři kuřácké přestávky denně ve vyhrazeném čase a prostoru ve smyslu zákona č. 65/2017 Sb., o ochraně zdraví před škodlivými účinky návykových látek. Téma kouření je již mnohá léta tématem oddělení, neboť je to právě opakované porušování pravidel o kouření, které často stojí za předčasným ukončením léčby.
Na Klinice adiktologie proběhlo několik pokusů o zavedení nekuřáckého režimu, ještě z dob působení doc. MUDr. Jaroslava Skály, CSc., tehdy známých pod názvem projekt SONET (středisko odvykání a nekuřácký trénink). Cílem projektu bylo zařadit nekouření jako integrovanou součást tzv. Apolinářskeho modelu léčby. Jednou z pracovních hypotéz projektu byly předpokládané potíže ze strany pacientů, ale i personálu, který musel během pracovní doby omezit své kouření a tím dokázat, že není závislý na kouření.9
Příprava pilotního nekuřáckého provozu
S cílem navázat na detoxifikační oddělení Kliniky adiktologie, které je od roku 2019 nekuřácké,3 jsme se na konci února 2021 rozhodli zahájit pilotní nekuřácký režim i na mužském lůžkovém oddělení. Myšlenka nekuřáckého provozu je také adekvátní s ohledem na aktuální světovou pandemii koronaviru. Kuřáci totiž patří mezi cílové skupiny s vyšším rizikem infekce a komplikovanějšího průběhu onemocnění COVID-19.10,11 Koncept nekuřáckého lůžkového oddělení byl vytvořen v kooperaci s Centrem pro výzkum a prevenci užívání tabáku Kliniky adiktologie, které také stálo při implementaci nekuřáckého režimu na detoxikačním oddělení.3
V čase spuštění pilotního nekuřáckého provozu probíhala druhá vlna pandemie COVID-19, a proto byl zahájen "koronavirový provoz" oddělení, což znamenalo zkrácení léčby z třinácti na sedm týdnů, bez možnosti vycházek. Možnost žádosti o prodloužení léčby zůstala zachovaná. Nekuřácký provoz byl zahájen 22. 2. 2021 a ukončen 11. 6. 2021.
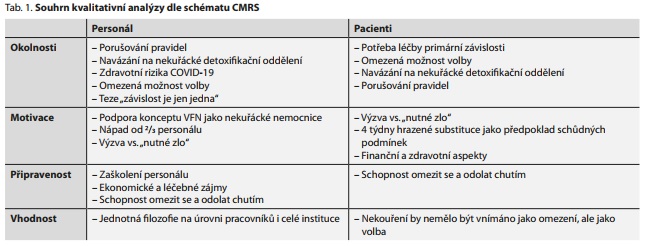
Pro pilotní studii jsme zvolili kombinaci kvantitativních a kvalitativních metod. Z kvantitativního hlediska byla měřena míra abstinenčních příznaků od nekouření, kde bylo našim cílem prozkoumat míru pociťovaných symptomů ve čtvrtém týdnu léčby a jejich změnu v sedmém týdnu léčby. Z kvalitativního hlediska bylo použito schéma Circumstances Motivation, Readiness, Suitability (CMRS),12 jehož čtyři domény Okolnosti, Motivace, Připravenost a Vhodnost posloužily jako metodický rámec k analýze proměnných na straně pacientů i personálů, jež mohly mít signifikantní vliv na průběh nekuřáckého provozu. Cílem kvalitativní části bylo zhodnotit připravenost oddělení a celé kliniky na nekuřácký provoz a vyvodit implikace pro klinickou praxi.
METODIKA
Design nekuřáckého provozu
Informace o nekuřáckém režimu byla pacientům sdělena před nástupem do léčby, což znamená, že pacienti byli předem informováni o všech pravidlech a možnostech, které s režimem přicházely. Pacienti měli zakázáno užívat jakékoli nikotinové či tabákové výrobky ve všech prostorách nemocnice. V případě porušení pravidel byl pacientovi udělen minusový terapeutický bod a po opakovaném porušení byla pacientovi léčba ukončena.
Na oddělení byl k dispozici měřič obsahu oxidu uhelnatého v dechu Micro + ADV (smokerlyzer), kterým byli pacienti namátkově nebo při podezření na kouření kontrolováni. Kontrolní měření byla provedená lékařem nebo sestrou ve službě.
Při podpoře odvykání kouření jsme zvolili třípilířový model sestávající z nikotinové substituční terapie, motivačně-edukačních skupin a individuálního poradenství. Nikotinová substituce byla k dispozici ve formě náplastí Nicorette Invisipatch (25 mg a 10 mg) a byla pacientům po dobu čtyř týdnů poskytována z prostředků zdravotního pojištění, po ukončení čtvrtého týdne měli možnost si substituci hradit sami za finanční částku 500 Kč na týden, přinést si vlastní, nebo substituci zcela vysadit. Každou substituci schvaloval a dávkoval lékař. Množství nikotinu v náplasti se odvíjelo od počtu vykouřených cigaret za den (posuzováno za období před nástupem do léčby), kdy vypočtená dávka byla každé ráno nalepena zdravotní sestrou. Pacienti měli k dispozici motivačně-edukační skupiny vedené psychologem a adiktologem, které se konaly každých 21 dnů, s možností individuálních pohovorů na vyžádání.
Výzkumný vzorek a metody
Během nekuřáckého provozu bylo na mužském lůžkovém oddělení Kliniky adiktologie VFN hospitalizovaných 21 pacientů, ze kterých se výzkumné studie zúčastnilo 16. Jediná podmínka pro výběr participantů byla závislost na tabáku (n = 16), nekuřáci do výzkumu nebyli zahrnuti (n = 5). Věk zúčastněných se pohyboval v rozpětí 23-61 let (M = 40,6) s primární závislostí na návykových látkách (75 % alkohol; 18,75 % pervitin; 6,25 % polyvalentní). Počet vykouřených cigaret za den před nástupem do léčby se pohyboval v počtu 8-25 (M = 17,3).
Pacientům byla měřena míra abstinenčních příznaků Minnesotskou škálou abstinenčních příznaků,13 která posuzuje prožívání 15 symptomů na sebehodnoticí Likertově škále od 0 (vůbec ne) po 4 (velmi silně) za posledních 24 hodin. Psycholog administroval škálu pacientům ve čtvrtém (n = 16) a sedmém týdnu (n = 12) léčby. Při vybraných statistických analýzách byli pacienti dále rozděleni na slabé a silné kuřáky. Za slabé byli považováni ti, kteří vykouřili méně než 20 cigaret denně (n = 6), a za silné naopak ti, kteří vykouřili víc než 20 cigaret denně (n = 6) v době před nástupem do léčby.
Kvantitativní analýza dat proběhla pomocí frekvenční a deskriptivní statistiky v programu Jamovi.14 Na zjištění rozdílů v symptomech byl použit párový t-test. Pro porovnání trendu pociťování příznaků mezi silnými a slabými kuřáky byl použit dvouvýběrový t-test. Cílem kvalitativní analýzy v rámci schématu CMRS (C - Okolnosti, M - Motivace, R - Připravenost a S - Vhodnost) bylo získat informace o percepci nekuřáckého provozu od respondentů z řad personálu oddělení i pacientů. Čtyři sledované domény byly dotazovány na základě nestrukturovaného rozhovoru, který umožňoval obdržení relevantních odpovědí méně formálním způsobem, než by tomu bylo v případě použití polostrukturovaného interview nebo dotazníku. Respondentům byly kladeny následující okruhy otázek:
Z hlediska okolností, jak momentálně funguje kuřácká politika na Klinice adiktologie a co by znamenalo zavedení nekuřáckého provozu pro pacienty? Na zkoumání motivace ze strany personálu či pacientů šlo o prozkoumání toho, co nás motivuje k zavedení nekuřáckého provozu a proč by mohlo být nekouření motivující pro pacienty? Z hlediska připravenosti bylo zkoumáno, jak se připravit na nekuřácký provoz a proč je nebo není pro kuřáckou část pacientů nekuřácký provoz náročný? Nakonec jsme zvolili okruhy otázek zkoumající vhodnost daného provozu, tedy proč došlo k ukončení nekuřáckého provozu a jak ho hodnotí samotní pacienti. Kvalitativní analýza následně vycházela z obdržených zpětných vazeb od všech členů personálu, poskytovaných v rámci týmových porad a supervizních setkání, stejně jako zpětných vazeb od všech pacientů, kteří byli pravidelně dotazováni na své dojmy z nekuřáckého provozu v rámci terapeutických programů.
Prezentované výstupy byly stanoveny na základě konsensu mezi jednotlivými spoluautory studie, kteří se aktivně podíleli na průběhu pilotního nekuřáckého provozu buď v roli psychologa s dostatečnou zkušeností s režimovou rezidenční léčbou závislostí, nebo adiktologa s expertní zkušeností v problematice odvykání na tabáku.
VÝSLEDKY
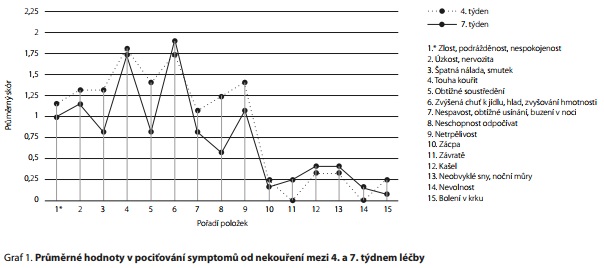
Z kvantitativního úhlu pohledu ve 4. týdnu léčby patřily mezi nejvíc zastoupené symptomy Touha kouřit (M = 1,63) a Zvýšená chuť k jídlu, hlad, zvyšování hmotnosti (M = 1,69), mezi nejméně zastoupené symptomy patřily Zácpa (M = 0,19), Neobvyklé sny, noční můry (M = 0,31), Nevolnost (M = 0,06), Závratě (M = 0). Statisticky významný rozdíl mezi 4. a 7. týdnem léčby byl zaznamenán v symptomu Neschopnost odpočívat (t(11) = 2,60; p = 0,025; d = 0,75) , který pacienti v 7. týdnu pociťovali méně. Věcně významné rozdíly byly zaznamenány v symptomech Špatná nálada (t(11) = 1,59; p = 0,14; d = 0,46), Obtížné soustředění (t(11) = 1,87; p = 0,09; d = 0,54), kde tyto symptomy pociťovali pacienti v 7. týdnu méně. Věcně významné rozdíly byly přítomné taky u symptomů Závratě (t(11) = -1,4; p = 0,19; d = -0,4) a Nevolnost (t(11) = -1, 48; p = 0,17; d = -0,43), tyto symptomy však pacienti pociťovali v 7. týdnu více. Rozdíl v celkovém skóru mezi silnými a slabými kuřáky nebyl statisticky významný. Průměrné hodnoty v pociťování symptomů jsou shrnuty v grafu 1. Kvalitativní hledisko výsledku analýzy CMRS shrnujeme v tabulce (tab. 1) a detailněji rozebíráme v diskusi.
DISKUSE
Závislost na tabáku je významným globálním problémem se závažnými dopady na úrovni jednotlivce i veřejného zdraví. Pravidelné užívání tabáku, spojené s rozvojem závislosti, představuje jednu z nejčastějších forem závislosti na světě.15 Tabák a alkohol současně patří mezi nejvíce užívané legální návykové substance, které jsou spojeny s nejvyšším výskytem osob se závislostí v ČR.16,17 Přestože závislost na tabáku z adiktologického hlediska patří mezi závislosti s projevy na somatické i psycho-sociální úrovni, kdy fixace ritualizovaného chování kuřáků připomíná fenomén fixace na jehle, známý u nitrožilních uživatelů drog,18 vnímání závislosti na kouření laickou, ale i odbornou veřejností je všeobecně bagatelizováno a hojně označováno jako zlozvyk. Podle Kulhánka19 je toto pojmenování však zcela nesprávné a zlehčující povahou se přehlížejí následky intenzivní závislosti, které užívání tabáku, respektive nikotinu, představuje. Syamlal et al.20 kupříkladu prokázali, že samotní profesionálové pracující v ošetřovatelských službách a zařízeních poskytujících rezidenční zdravotní péči vykazují nejvyšší prevalenci kouření, nejvyšší denní průměr vykouřených cigaret a výrazně nižší poměr pokusů o odvykání ve srovnání s jinými poskytovateli zdravotnických služeb. Tento fenomén se zdá být možnou příčinou, proč je i v tuzemských psychiatrických a adiktologických službách k problematice závislosti na tabáku u pacientů, ale i zaměstnanců přistupováno s větší benevolencí než u jiných návykových látek. A to navzdory faktu, že se jedná o závislost s identickým mechanismem rozvoje jako u jiných závislostí, jež jsou předmětem standardní adiktologické léčby usilující o dlouhodobou abstinenci.
S ohledem na předpoklad, že chování člověka trpícího závislostí je primárně ovlivňováno sníženou schopností odolávat spouštěčům, zvýšenou vulnerabilitou vůči příležitostem k užití návykové substance a proměnlivé míry motivace se závislostním chováním přestat,21 jsme v předkládané studii pracovali s předpokladem, že abstinence od kouření může posílit náhled pacientů ve vnímání společného vzorce závislostního chování bez ohledu na druh návykové látky. Z kvalitativního hlediska jsme se zabývali prozkoumáním změny abstinenčních symptomů u pacientů-kuřáků při dočasném nekouření v porovnání mezi čtvrtým a sedmým týdnem léčby, zatímco kvalitativní rozměr se týkal analýzy poznatků ve vztahu k připravenosti Kliniky adiktologie na nekuřácký provoz z perspektivy pacientů i personálu.
I když jsme zaznamenali statisticky a věcně významné rozdíly v pociťování některých abstinenčních příznaků (Neschopnost odpočívat, Špatná nálada/smutek, Obtížné soustředění, Závratě, Nevolnost) mezi čtvrtým a sedmým týdnem léčby, v důsledku chybějících dat od nekuřácké části pacientů nemůžeme potvrdit, zda jsou změny v pociťování symptomů skutečně způsobené nekouřením. Z výsledků pilotní studie tudíž není možné vyvozovat lineárně kauzální vztahy. Přesto uvážíme-li, že uvedené symptomy mohou být průvodním jevem odvykání také u jiných návykových látek,22 mohou tyto výsledky vypovídat pro potvrzení významu bezdrogového prostředí na celkový efekt režimové léčby závislostí, v němž minimalizace spouštěčů (v tomto případě vč. kuřáckých příležitostí) může sehrávat významnou roli. Snaha o nalezení stabilního životního prostředí, které by podporovalo trvalé zotavení, je ostatně hlavní výzvou, které čelí mnoho jedinců usilujících o abstinenci.23
Přestože DeLeon a spolupracovníci vytvořili škálu CMRS primárně k evaluaci vnějších okolností, vnitřní motivace, připravenosti k léčbě a vhodnosti terapeutické komunity pro potřeby jednotlivce (tj. pacienta jako příjemce služby),12 v naší studii chápeme terapeutickou komunitou celé léčebné milieu, v němž byl nekuřácký provoz na Klinice adiktologie realizován. Čtyři komponenty schématu CMRS v tomto ohledu analyzujeme a interpretujeme nejen na úrovni pacienta-příjemce, ale i léčebného personálu, jako poskytovatele nové služby, s níž může, ale nemusí být kongruentní, čímž se sám stává příjemcem a lze na něj schéma CMRS aplikovat identicky, jako na pacienta. Tuto skutečnost reflektuje prolínání některých níže diskutovaných faktorů v rámci jednotlivých sekcí, jak je zřejmé z tab. 1.
V sekci Okolnosti jsme se v naší analýze zabývali argumenty, které stály za rozhodnutím pro pokus o nekuřáckou rezidenční léčbu. Z pohledu personálu byla hlavním motivem snaha navázat na nekuřácké detoxifikační oddělení a tak plynule rozšířit nekuřácký režim na lůžkové oddělení. Toto východisko je v souladu s klinickými doporučeními pro léčbu závislosti na tabáku Amerického panelu,24 podle kterých by každému kouřícímu pacientovi podstupujícímu léčbu závislosti na alkoholu či drogách měla být proaktivně a kontinuálně nabízena podpora odvykání kouření. Vzhledem k dosavadní perzistenci tradičního bodovacího systému, který tvoří hlavní osu tzv. Apolinářského modelu léčby,25 je problematika závislosti na tabáku dlouhodobým problémem ve smyslu porušování pravidel o dodržování vyhrazeného času a prostoru pro kouření, které je dlouhodobě jedním z hlavních důvodů předčasného ukončení rezidenční léčby z disciplinárních důvodů. Dalším významným argumentem hovořícím pro vhodnost nekuřáckého provozu bylo propuknutí pandemie COVID-19, které si vyžádalo uzavření oddělení a jeho znovuotevření v podmínkách, které výrazně omezovaly volný pohyb pacientů mimo oddělení, aby se snížila možnost přenosu nákazy na minimum. Výzkumy navíc poukazují na výskyt horších symptomů COVID-19 u kuřáků než u nekuřáků, přestože v otázce vyšší incidence onemocnění u kuřáků se dosavadní studie rozcházejí.26 Adherence většiny léčebného personálu oddělení k integrativnímu paradigmatu závislosti, jakožto nemoci spočívající v kombinaci mechanismů, při nichž dochází k interakci faktorů okolního prostředí s vnitřními stavy a osobnostními rysy jedince,27 byla další z okolností, jež u kuřácké části personálu vedla k situaci omezené možnosti volby, neboť byli žádáni o kouření mimo dohled pacientů, aby se pro ně sami nestávali potenciálním spouštěčem. Okolnosti na straně pacientů pak byly do značné míry podmíněny potřebou řešit primární závislost, což vedlo k omezené možnosti volby, nicméně někteří jedinci pozitivně hodnotili možnost navázat na nekuřáckou detoxifikaci a vyhnout se potenciálnímu riziku spojenému s porušováním léčebného řádu.
V sekci Motivace jsme analyzovali aspekty, jež mohly sehrát roli v ochotě přijmout nekuřácký provoz za vlastní. Výše uvedená adherence 2/3 týmu k integrativnímu paradigmatu závislosti byla v souladu s veřejně prezentovanou filozofií VFN jako nekuřácké nemocnice. Většina personálu oddělení projevovala vnitřní motivaci k inovativním snahám, ale u kuřácké menšiny převažovala spíš vnější motivace zůstat součástí skupiny a přizpůsobit se.
Podobně u pacientů ztotožněných s rozhodnutím přestat kouřit mohly vstřícné podmínky z hlediska včasné informovanosti o nekuřáckém provozu a čtyřtýdenní hrazená nikotinová substituce podpořit vnitřní motivaci jako další faktory vedle uvědomovaných finančních a zdravotních benefitů plynoucích z abstinence. Oproti tomu u a priori negativně nastavených pacientů se spíše posílila negativní motivace, neboť podřízení se zákazu kouření vnímali jako nutné zlo hrozící exkomunikací z léčby. Jejich motivace vycházela z potřeby léčby primární závislosti. I když byly k dispozici individuální pohovory na vyžádání, prakticky o ně nebyl žádný zájem. Dle slov pacientů, o kouření raději nechtěli mluvit a po každé motivačně-edukační skupině popisovali vyšší chutě na cigaretu, což nezřídka vedlo k relapsu právě ve dnech, kdy se skupiny odehrávaly. Podobné situace jsou pacienty popisovány např. i v Zápiscích z Apolináře.28 Tyto poznatky do určité míry potvrzují význam svobodného rozhodnutí jakožto důležitého parametru motivace jedince k abstinenci.7,8
V sekci Připravenost jsme se zabývali faktory potenciálně ovlivňujícími účinnost nekuřáckého provozu. Na úrovni léčebného týmu připravenost spočívala v zaškolení personálu o procesním průběhu nekuřáckého provozu a používaní smokerlyzeru. Po skončení pilotního provozu vnímáme jako zásadní nedostatek absenci detailního algoritmu pro řešení krizových situací a zaškolení zdravotnického personálu v nepřetržitém provozu z hlediska základních terapeutických intervencí. V průběhu pilotního provozu rovněž vyvstávaly otázky z hlediska obložnosti oddělení, které v té době bylo vzhledem k pandemickým opatřením poloviční a zasahovalo do ekonomických zájmů nemocnice. Z pohledu pacientů bylo nekouření vnímáno spíš jako omezení, závislost na kouření nevnímali jako problém. To u některých souviselo s celkově nízkou ochotou omezit se a odolat spouštěčům v podobě pacientů z ostatních oddělení, kde nekuřácký provoz neprobíhal, ale i kuřáků z řad personálu.
V sekci Vhodnost jsme následně vyvozovali konkrétní implikace pro klinickou praxi. Z pohledu personálu stojí hlavní těžiště efektivního nekuřáckého provozu na jednotné filozofii, která by měla být sdílena na úrovni pracovníků i celé instituce. Nejednotnost byla velmi kriticky vnímána pacienty, protože viděli, jak kouří personál kliniky a pacienti jiných oddělení. Delší pracovní doba (> 18 hodin), psychologický tlak, nedostatek porozumění a podpory ze strany kolegů, nízká motivace a nedostatek programů pro odvykání kouření jsou považovány za možné vysvětlení vyššího kouření a nižší míry odvykání u pracovníků v ošetřovatelství a jiných zdravotnických profesích.29,30 Instituce aspirující na úspěšný nekuřácký program by měla být schopna nabídnout intervenční programy, jež by zmíněné rizikové faktory u exponovaných zaměstnanců se závislostí na kouření ošetřovaly, a měla by tyto zaměstnance motivovat k jejich aktivnímu využívání. Současně by měla dbát na důkladnější selekci pacientů s větší motivací k abstinenci na všech návykových látkách vč. nikotinu, protože pouze takoví pacienti mohou nekuřácký provoz vnímat jako proléčebný benefit a nikoli jako "nutné zlo".
I když byl personál důkladně obeznámen s chodem nekuřáckého oddělení a technickými aspekty, jako formy substituce nebo používaní smokerlyzeru, za limity naší práce považujeme nedostatečné zaškolení všech členů personálu z hlediska základních terapeutických intervencí při zjištění, že pacient kouřil. Z metodologického hlediska jsme při stanovení míry závislosti na nikotinu a tabáku použili informace od pacienta, kde vnímáme jako vhodnější použít metodologicky ověřené psychometrické nástroje, jako je např. Fagerstromův test nikotinové závislosti,31 od kterého by se odvíjela síla používaných náplastí. Jedním z dalších limitů jsou chybějící data od nekuřácké časti pacientů, která by pomohla lépe pochopit vývoj abstinenčních příznaků. Nekuřácký pacient byl v období pilotního provozu spíše výjimkou. Toto zjištění koresponduje s prevalenčními studiemi, které udávají obecný výskyt kuřáků mezi pacienty se závislostí až 90 %. Problematika chybějících dat se také týká nízké obložnosti oddělení, kde se mezi pacienty a personálem šířily různé hypotézy o důvodech této situace. Udání pravých příčin však vyžaduje další zkoumání. Obavy z obložnosti jsou také zmíněny ve výzkumu realizovaném v Ústřední vojenské nemocnici v Praze, kde probíhal nekuřácky režim 10 měsíců.32 Jejich obavy se nepotvrdily a ke snížení počtu pacientů nedošlo.
ZÁVĚR
Kromě jednotné filozofie instituce, kterou považují za zásadní také výzkumníci z Ústřední vojenské nemocnice v Praze,32 je zaškolení všech částí personálu z hlediska základních terapeutických intervencí při odvykání kouření také jedním z klíčových bodů implementace nekuřáckého provozu. Důležitá se zdá také práce s chutěmi na cigaretu, které pacienti pociťují po bezprostřední diskusi o kouření, a přizpůsobení terapeutické práce nekuřáckého oddělení právě těmto fenoménům. Pacient by měl být schopen nahlédnout, že kouření je závislost jako taková, a z nekuřáckého režimu čerpat zkušenosti při zvládání chutí a dodržování abstinence od všech návykových látek.
LITERATURA
- 1. Baca CT, Yahne CE. Smoking cessation during substance abuse treatment: What you need to know. Journal of Substance Abuse Treatment 2009; 36 (2): 205-219.
- 2. Campbell BK, Le T, Tajima B, Guydish J. Quitting smoking during substance use disorders treatment: Patient and treatment-related variables. Journal of Substance Abuse Treatment 2017; 73: 40-46.
- 3. Kulhanek A, Maslaniova M. Pilotní spuštění nekuřáckého detoxifikačního oddělení Kliniky adiktologie 1. LF UK a VFN v Praze. Adiktologie v preventivní a léčebné praxi 2020; 3 (2): 106-111.
- 4. Cooney NL, Cooney JL, Perry BL et al. Smoking cessation during alcohol treatment: a randomized trial of combination nicotine patch plus nicotine gum. Addiction 2009; 104 (9): 1588-1596.
- 5. Reid MS, Fallon B, Sonne S et al. Smoking cessation treatment in community-based substance abuse rehabilitation programs. Journal of Substance Abuse Treatment 2008; 35 (1): 68-77.
- 6. Stein MD, Weinstock MC, Herman DS et al. A smoking cessation intervention for the methadone-maintained. Addiction 2006; 101 (4): 599-607.
- 7. Friend KB, Pagano ME. Changes in cigarette consumption and drinking outcomes: Findings from Project MATCH. Journal of Substance Abuse Treatment 2005; 29 (3): 221-229.
- 8. Tsoh JY, Chi FW, Mertens JR, Weisner CM. Stopping smoking during first year of substance use treatment predicted 9-year alcohol and drug treatment outcomes. Drug and Alcohol Dependence 2010; 114 (2-3): 110-118.
- 9. Skála J. Projekt SONET. Zápisy z Apolináře - léčebná pomůcka 1981; 30 (1-3) : 105-107.
- 10. Patanavanich R, Glantz SA. Smoking is associated with worse outcomes of COVID-19 particularly among younger adults: a systematic review and meta-analysis. BMC Public Health [online] 2021; 21 (1) [cit. 2022-03-07]. Dostupné z: doi:10.1186/s12889-021-11579-x. ISSN 1471-2458.
- 11. Umnuaypornlert A, Kanchanasurakit S, Lucero-Prisno DE, Saokaew S: Smoking and risk of negative outcomes among COVID-19 patients: A systematic review and meta-analysis. Tobacco Induced Diseases 2021; 19: 1-13.
- 12. DeLeon G, Melnick G, Kressel D, Jainchill N. Circumstances, Motivation, Readiness, and Suitability (The CMRS Scales): Predicting Retention in Therapeutic Community Treatment. The American Journal of Drug and Alcohol Abuse 2009; 20 (4): 495-515.
- 13. Hughes JR. Minnesota Tobacco Withdrawal Scale, 2003.
- 14. The Jamovi Project. Jamovi. (Version 1.0) 2019. [Computer Software]. [cit. 2022-02-01]. Dostupné z: https://www.jamovi.org.
- 15. Gowing LR, Ali RL, Allsop S et al. Global statistics on addictive behaviours: 2014 status report. Addiction 2015; 110 (6): 904-919.
- 16. Csémy L, Fialová A, Kodl M, Skývová M. Užívání tabáku a alkoholu v České republice 2018. [cit. 2022-02-01]. Dostupné z: http://www.szu.cz/uploads/documents/szu/aktual/uzivani_tabaku_alkoholu_cr_2018.pdf.
- 17. Mravčík V, Chomynová P, Grohmannová K et al. Drug situation in the Czech Republic in 2018. [cit. 2022-02-01]. Dostupné z: https://www.drogy-info.cz/data/obj_files/33122/1009/Drug%20 situation%20in%20the%20Czech%20Republic%20in%202018.pdf.
- 18. Hinton S, Signal T, Ghea V. Needle Fixation Profile: An Exploratory Assessment of Applicability in the Australian Context. Substance Use & Misuse 2015; 50 (11): 1449-1452.
- 19. Kulhánek A. Zhodnocení efektivity eHealth intervence včetně ?lapse management? programu na populaci českých kuřáků tabáku. Disertační práce. Praha: Klinika adiktologie 1. LF UK a VFN v Praze 2020.
- 20. Syamlal G, Mazurek JM, Storey E, Dube SR. Cigarette Smoking Prevalence Among Adults Working in the Health Care and Social Assistance Sector, 2008 to 2012. Journal of Occupational & Environmental Medicine 2015; 57 (10): 1107-1112.
- 21. Michie S, van Stralen MM, West R. The behaviour change wheel: A new method for characterising and designing behaviour change interventions. Implementation Science 2011; 6 (1) [cit. 2022-03-07]. Dostupné z: doi:10.1186/1748-5908-6-42. ISSN 1748-5908.
- 22. American Psychiatric Association. DSM-5: Diagnostic and Statistical Manual of Mental Disorders. Washington D.C.: American Psychiatric Association Publishing 2013.
- 23. Polcin DL, Korcha RA, Bond J, Galloway G. Sober living houses for alcohol and drug dependence: 18-Month outcomes. Journal of Substance Abuse Treatment 2010; 38 (4): 356-365.
- 24. Liasons et al. A clinical practice guideline for treating tobacco use and dependence: 2008 update. A U.S. Public Health Service report. Am J Prev Med [online] 2008; 35 (2): 158-176 [cit. 2022-03-07] Dostupné z: doi:10.1016/j.amepre.2008.04.009.
- 25. Skála J. Alkoholismus: Terminologie, diagnostika, léčba a prevence. Praha: Státní zdravotnické nakladatelství 1957.
- 26. Shastri MD, Shukla SD, Chong WC et al. Smoking and COVID-19: What we know so far. Respiratory Medicine 2021; 176.
- 27. West R. Models of addiction. [cit. 202202-01]. Dostupné z: doi:10.2810/99994.
- 28. Skála J. Odvykání je těžší než abstinence sama. Zápisy z Apolináře - léčebná pomůcka 1982; 31 (1-4): 76-82.
- 29. Bialous SA, Sarna L, Wewers ME, Froeli-cher ES, Danao L: Nurses´ Perspectives of Smoking Initiation, Addiction, and Cessation. Nursing Research 2004; 53 (6): 387-395.
- 30. Syamlal G, Mazurek JM, Dube SR. Gender Differences in Smoking Among U.S. Working Adults. American Journal of Preventive Medicine 2014; 47 (4): 467475.
- 31. Heatherton TF, Kozlowski LT, Frecker RC, Fagerstrom KO. Fagerstrom Test of Nicotine Dependence, 1991.
- 32. Peter T, Kasal M. Zkušenosti se zaváděním nekuřácké politiky na oddělení akutní psychiatrické péče v ÚVN. Čes a slov Psychiat 2020; 116 (4): 177-182.





