Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
PROLAKTIN, OSTEOPORÓZA A VOLBA DLOUHODOBÉHO INJEKČNÍHO ANTIPSYCHOTIKA U MLADÝCH NEMOCNÝCH
PROLACTIN, OSTEOPOROSIS AND THE CHOICE OF LONG-TERM INJECTABLE ANTIPSYCHOTIC IN YOUNG PATIENTS
Jan Hubeňák1,2
1 Univerzita Karlova - Lékařská fakulta v Hradci Králové
2 Psychiatrická klinika FNHK, Hradec Králové
2 Psychiatrická klinika FNHK, Hradec Králové
Podpořeno MZ ČR - RVO (FNHK, 00179906).
SOUHRN
Hubeňák J. Prolaktin, osteoporóza a volba dlouhodobého injekčního antipsychotika u mladých nemocných
Při podávání antipsychotik je v literatuře věnován dostatek prostoru jejich účinnosti na pozitivní příznaky. Často jsou diskutovány jejich kardiovaskulární a metabolické nežádoucí účinky a vhodná doporučení k jejich korekci. Recentně je hojně prostoru věnováno i vlivu antipsychotik na negativní příznaky. Téma hyperprolaktinémie a zejména osteoporózy ve vztahu k antipsychotické léčbě je v české literatuře méně časté. Je však pravděpodobné, že zlepšováním léčby psychóz se nemocní dožijí vyššího věku, a tím více se mohou potýkat s následky polékové hyperprolaktinémie včetně osteoporózy. Léčba antipsychotiky mnohdy způsobuje vzestup sérového prolaktinu, což může vést k hypogonadismu. To pak přímo či nepřímo ovlivňuje kostní metabolismus. Schopnost jednotlivých antipsychotik ovlivňovat prolaktinémii pak může být vodítkem v redukci rizika osteoporózy vlivem dlouhodobé léčby.
Klíčová slova: antipsychotika, prolaktin, hyperprolaktinémie, hypogonadismus, osteoporóza
SUMMARY
Hubeňák J. Prolactin, osteoporosis and the choice of long-term injectable antipsychotic in young patients
When administering antipsychotics, the literature devotes sufficient space to their effectiveness on positive symptoms. Cardiovascular and metabolic side effects of antipsychotic medication and appropriate recommendations for their correction are often discussed. Recently, the impact of antipsychotics on negative symptoms has also been amply depicted. The topic of hyperprolactinemia and especially osteoporosis in relation to antipsychotic treatment is less common in the Czech literature. However, it is likely that by improving the treatment of psychoses, patients will live to an older age, and the more they may face the consequences of drug-induced hyperprolactinemia, including osteoporosis. Antipsychotic treatment often causes an increase in serum prolactin, which can lead to hypogonadism. This then directly or indirectly affects bone metabolism. The ability of particular antipsychotics to affect prolactinemia may direct the steps in reduction of the long-term antipsychotic treatment induced osteoporosis risk.
Key words: antipsychotic drugs, prolactin, hyperprolactinemia, hypogonadism, osteoporosis
ÚVOD
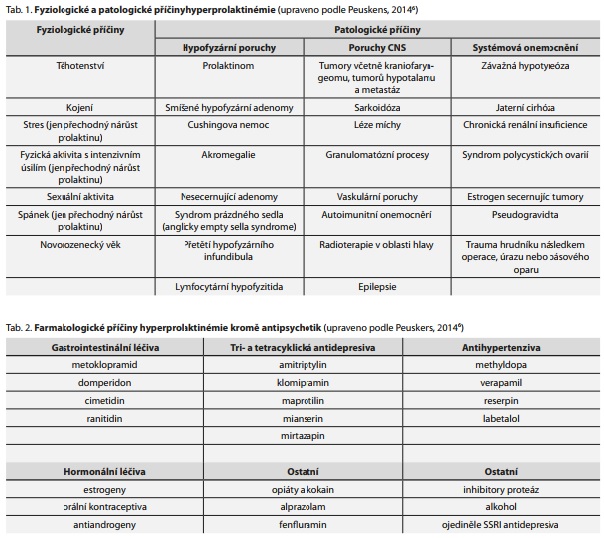
Dopaminové D2 receptory je možno nalézt i na mammotropních (syn. laktotropních) buňkách adenohypofýzy, které produkují prolaktin. Jeho produkce je fyziologicky inhibována dopaminem agonisticky působícím na D2 receptorech. Mnoho dnes užívaných antipsychotik však tytéž D2 receptory antagonizuje, a to může vést k odbrždění produkce prolaktinu s následnou hyperprolaktinémií.1 Ta poté suprimuje pulzní sekreci gonadoliberinu (GnRH) v hypotalamu, což vede ke sníženému výdeji folikulostimulačního (FSH) a luteotropního (LH) hormonu adenohypofýzou. Následkem je sekundární (syn. centrální) hypogonadismus se sníženou produkcí pohlavních hormonů (tj. testosteron, progesteron, estrogen). Jejich nedostatek způsobuje vystupňovanou osteoresorpci s výslednou osteoporózou. Hyperprolaktinémie může mít klinické projevy vedoucí ke snížení kvality života (např. sexuální dysfunkce). Stigmatizujícím projevem je gynekomastie mužů a hirsutismus žen. Tyto nežádoucí symptomy pak ovlivňují léčebnou adherenci nemocných.2 Zvýšená hladina prolaktinu však často nezpůsobí dyskomfort, a pokud nejsou jeho sérové koncentrace pravidelně kontrolovány, přetrvává tento stav u nemocných po dlouhou dobu bez ne vždy jsou hlavní etiologií hyperprolaktinémie antipsychotika. Stresem vyvolanou elevaci prolaktinu je možno nalézt i u dosud neléčených nemocných s první epizodou schizofrenie.4 Výčet dalších farmakologických a nefarmakologických příčin i souhrn klinických projevů hyperprolaktinémie uvádějí tab. 1, 2 a 3.
HODNOCENÍ PROLAKTINÉMIE

Odlišit stresové zvýšení prolaktinu od polékového lze zjistit opakovaným odběrem vzorku séra, kdy je nemocný v klidu. Při získávání vzorku v ranních hodinách je nutné dbát na provedení odběru nalačno a nejdříve za jednu hodinu po probuzení, aby nedošlo ke zkreslení spánkovými hladinami prolaktinu, které jsou fyziologicky zvýšené.5 Před odběrem je vhodné získat od nemocného anamnézu případných patologických i fyziologických příčin hyper-prolaktinémie včetně aktuální lékové anamnézy. Ačkoli se udávané fyziologické rozpětí hodnot prolaktinémie může mezi jednotlivými laboratořemi mírně lišit, většinou je udáváno okolo 20 nanogramů na mililitr (ng/ml) pro muže a 25 ng/ml pro netěhotné ženy. Laboratoře mohou používat různé jednotky sérové koncentrace prolaktinu, a proto jsou k dispozici převodní poměry. Jedna mikrojednotka (μIU/ml) na mililitr je rovna jedné milijednotce na litr (mIU/L) (tzn. 1 μIU/ml = 1 mIU/L). Převod těchto jednotek na nanogramy na mililitr (ng/ml) lze provést vynásobením hodnotou 0,047 (tzn. 1 μIU/ml nebo 1 mIU/L x 0,047 = 1 ng/ml). Pokud chceme realizovat opačný převod jednotek, pak 1 ng/ml vynásobíme hodnotou 21,2 (tzn. 1 ng/ml x 21,2 = 1 μIU/ml nebo 1 mIU/L).6 U zdravých může být nalezena falešně zvýšená hodnota prolaktinu, která vzniká zkreslením přítomností makroprolaktinu. Jedná se zde o molekuly prolaktinu navázané na imunoglobulin G (IgG) tvořený autoimunitním mechanismem jako protilátka proti prolaktinu. Tyto agregáty obvykle nezpůsobí klinické symptomy hyperprolaktinémie. Při použití precipitace s polyetylenglykolem lze odlišit makroprolaktin od prolaktinu, o což je možné požádat laboratoř, pokud to neprovádí rutinně.6
ANTIPSYCHOTIKA A PROLAKTIN
Závažnost polékové hyperprolaktinémie je závislá na míře okupance D2 receptorů na úrovni laktotropních buněk antipsychotikem a jeho aktivními metabolity. Okupance D2 receptorů narůstá s podanou dávkou a tím i s koncentrací antipsychotika v séru.7 Jedním z nejvlivnějších faktorů rozhodujících o prolaktin šetřícím či prolaktin zvyšujícím profilu antipsychotika je rychlost jeho disociace z D2 receptorů. Léky s prolaktin šetřícím profilem (např. quetiapin, klozapin) mají nejvyšší rychlost disociace. Při podávání quetiapinu v dávkách 300-600 mg/den dosahuje okupance D2 receptorů 60 % za 2 hodiny po podání léku a během 12 hodin klesne na 20 %. Naproti tomu u antipsychotik první generace a u risperidonu je disociace z D2 receptoru pomalá a vede tak k jeho delší blokádě a následně většímu uvolňování prolaktinu. Například u haloperidolu je rychlost disociace stokrát pomalejší ve srovnání s klozapinem.8 Tato hypotéza o rychlé disociaci však nevysvětlí prolaktinový profil všech antipsychotik. Kupříkladu amisulprid vykazuje rychlou disociaci z D2 receptoru, avšak prolaktinémii často významně zvyšuje. Roli pak hraje schopnost antipsychotika penetrovat hematoencefalickou bariéru (HEB). 6 Zatímco antipsychotický efekt léku závisí na ovlivnění receptorů centrální nervové soustavy ležících za HEB, nárůst prolaktinémie souvisí s blokádou D2 receptorů laktotropních buněk předního laloku hypofýzy. Ten leží mimo HEB. Některá antipsychotika (např. amisulprid, sulpirid, risperidon) mají v léčebných dávkách malou schopnost penetrovat HEB ve srovnání s jinými, jako je olanzapin nebo quetiapin. Jejich relativní nadbytek v oblasti mimo HEB pak vede k vyšší okupanci D2 receptorů v předním laloku hypofýzy a tím ke zvýšení prolaktinémie. U parciálních agonistů D 2 receptorů je dostatečná suprese uvolňování prolaktinu zajištěna díky jejich pomalé disociaci z vazby na D2 receptoru. Zřejmě proto nemají žádnou nebo mají nízkou tendenci k indukci hyperprolaktinémie. 9 Míra ovlivnění prolaktinémie však do jisté míry může souviset i s genetickými vlivy polymorfismu dopaminových receptorů.10
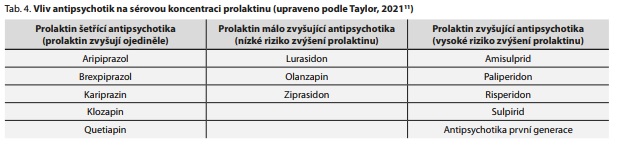
V případě, že se při léčbě antipsychotiky projeví poléková hyperprolaktinémie, je vhodná změna antipsychotika za jiné, které má menší pravděpodobnost zvýšení sérového prolaktinu (tab. 4). Pokud záměna není možná například pro závažné riziko relapsu psychózy nebo jiné okolnosti, pak další možností je přikombinovat aripiprazol. Jeho schopnost redukovat prolaktin narůstá s podávanou denní dávkou. Obvykle je doporučováno přikombinovat dávku 5 mg/den a více. U nemocných, kteří aripiprazol netolerují, je přikombinování dopaminových agonistů další možností redukce prolaktinémie.11 V tom případě je doporučován bromokryptin. Případně lze uvažovat i o podávání kabergolinu, který ale momentálně není uvolněn pro preskripci u psychiatrů v České republice (ČR). Lze uvažovat i o amantadinu, který je uvolněn pro preskripci u psychiatrů v ČR, ale v současnosti nemá schválenou indikaci pro léčbu hyperprolaktinémie. Nicméně, všichni dopaminergní agonisté teoreticky mohou vyvolat psychózu, a proto je nutná opatrnost při jejich podávání.
ANTIPSYCHOTIKA A OSTEOPORÓZA
Osteoporóza se projevuje nízkou denzitou kostní hmoty a poruchou mikroarchitektury kostní tkáně vedoucí k její nestabilitě s tendencí ke vzniku fraktur. Jako primární osteoporózu označujeme úbytek kostní hmoty neznámé příčiny před 65. rokem života (tzn. idiopatická osteoporóza) nebo související s věkem (tzn. senilní osteoporóza). U sekundární osteoporózy je její příčina známá a nejčastěji souvisí s chybným životním stylem, tělesnými onemocněními a rizikovou medikací včetně antipsychotik.12 U lidí je maximální kostní denzity dosaženo obvykle ve věku 25-30 let a od té doby dochází k jejímu poklesu. Maximum dosažené kostní denzity v rané dospělosti je prediktorem kostní denzity v dalším věku. Proto je v mládí důležité dosáhnout maximální denzity s pomocí adekvátní výživy, dostatečného přísunu vápníku, vitaminu D3 a tělesného cvičení. Je také důležité minimalizovat faktory vedoucí k poklesu kostní denzity,13 tzn. vyhnout se kuřáctví a prolaktin zvyšujícím faktorům.11 Kritickou roli v kostním metabolismu hrají pohlavní hormony. Hypogonadismus, ať už vyvolaný hyperprolaktinémií, nebo postmenopauzální, vede k úbytku kostní hmoty. Prolaktin může na kostní hmotu působit nejen prostřednictvím pohlavních hormonů, ale i přímo. Aktivace prolaktinových receptorů na osteoblastech inhibuje jejich diferenciaci a mineralizaci kostní matrix. Na modelaci a remodelaci kostní tkáně má významný vliv i funkce kosterního svalstva. Pokud je jeho aktivita omezena absencí pravidelného pohybu nebo sedativní léčbou, také může dojít k redukci kostní hmoty.14
Metaanalýza15 z roku 2014 zahrnující 19 studií a celkem 3038 nemocných se schizofrenií shledala významnou proporci postižených redukcí kostní denzity. Z toho osteopenii, coby předstupeň osteoporózy, mělo 40 % a osteoporózu 13,2 % nemocných. Ve srovnání s duševně zdravými kontrolami zde byla redukce kostní hmoty téměř dvakrát častější (odds ratio (OR) = 1,9, p < 0,001) a osteoporóza téměř třikrát více vyjádřena (OR = 2,86, p = 0,01). Další metaanalýza16 z roku 2016 s celkem 827 nemocnými se schizofrenií průměrného věku 33,8 roku ukázala, že nemocní se schizofrenií mají oproti duševně zdravým kontrolám výrazně sníženou kostní denzitu v oblasti bederní páteře (síla efektu (EF) = - 0,95). A tento výsledek byl významně ovlivněn přítomností hyperprolaktinémie a kuřáctvím. Obě zmíněné metaanalýzy ale nehodnotily vliv medikace na kostní denzitu nebo hyperprolaktinémii. Ten byl hodnocen v dvanáctiměsíční prospektivní studii17 z roku 2014. Kostní denzita zde byla stanovována u 163 nemocných s první epizodou schizofrenie (FEP) před léčbou a po dvanácti měsících. Před léčbou nebyl významný rozdíl v denzitě u nemocných s FEP ve srovnání s duševně zdravými kontrolami. Po dvanácti měsících byla významně snížená denzita přítomna u pacientů užívajících prolaktin zvyšující antipsychotika (chlorpromazin, perfenazin a sulpirid). U stejné skupiny došlo k poklesu estrogenu. U nemocných užívajících prolaktin šetřící léčiva (aripiprazol, klozapin a quetiapin) k významnému poklesu denzity ani estrogenu nedošlo. Práce tak dobře demonstrovala vliv hyperprolaktinémie na hypotalamohypofýzogonadální osu a následně zvýšené riziko osteoporózy.
VOLBA DLOUHODOBĚ PŮSOBÍCÍHO INJEKČNÍHO ANTIPSYCHOTIKA
Přímý vztah dlouhodobých injekčních formulací jednotlivých antipsychotik k riziku osteoporózy není v literatuře systematicky popisován a lze tak hypoteticky odvozovat jen nepřímo přes nejvýznamnější činitel - hyperprolaktinémii. Recentní 14. vydání The Maudsley prescribing guidelines in psychiatry doporučuje, pokud je to možné, nepodávat léčiva zvyšující prolaktin u pacientů mladších 25 let (tzn. před dosažením maxima kostní denzity). Neměla by se podávat ani u pacientů s již přítomnou osteoporózou, u nemocných s anamnézou prolaktin dependentního tumoru prsu a u mladých žen.11 Vliv antipsychotik na prolaktin je zřejmě stejný u dospělých i adolescentů,6 ale hledisko volby dlouhodobého injekčního antipsychotika s ohledem na riziko hyperprolaktinémie s potenciální osteoporózou by mělo být bráno v potaz právě u mladých nemocných. Aktuální síťová metaanalýza18 dlouhodobě působících injekčních antipsychotik (LAI) srovnávala výsledky 78 studií s celkem 11 505 probandy. Prokázala nejvyšší schopnost prevence relapsu a akceptibility (zde včetně hlediska hyperprolaktinémie) u paliperidonu (v měsíční i tříměsíční formulaci), aripiprazolu a olanzapinu. Při přímém srovnání LAI vůči sobě navzájem (aripiprazol, bromperidol, flufenazin, paliperidon v měsíční formulaci, pipothiazin, risperidon) dosáhl nejvyšší akceptibility aripiprazol. Aripiprazol dosáhl významně nižší prolaktinémie v porovnání s paliperidonem i v další studii s LAI u mladých nemocných do 25 let věku.19 Je tak nasnadě doporučit LAI aripiprazolu nebo olanzapinu jako volby s relativně nejmenší pravděpodobností polékové hyperprolaktinémie. Lze uvažovat i o favorizaci samotného aripiprazolu, který je coby molekula doporučován v redukci hyperprolaktinémie po jiných antipsychotikách. Nicméně, vždy je třeba počítat s individuální reakcí nemocného na léčivou látku. Hyperprolaktinémie se může vyskytnout při užívání LAI olanzapinu20 a kazuisticky je ojediněle popisována i po perorálním aripiprazolu.21 Přítomnost polékové hyperprolaktinémie nemusí automaticky vést k rozvoji osteoporózy. Protektivní roli při zachování kostní hmoty zde může sehrát dostatek pravidelné fyzické aktivity a přísun vápníku i vitaminu D3 v potravě.
ZÁVĚR
Poléková hyperprolaktinémie je rizikovým faktorem pro rozvoj osteoporózy, proto je u nemocných léčených antipsychotiky vhodné volit léčiva prolaktin šetřící, pokud to jejich stav dovoluje. Je také vhodné zvážit vyšetření prolaktinémie po nasazení nebo změně antipsychotické medikace i u nemocných, kde nejsou přítomny klinické symptomy hyperprolaktinémie.
LITERATURA
- 1. Meaney AM, Smith S, Howes OD et al. Effects of long-term prolactin-raising antipsychotic medication on bone mineral density in patients with schizophrenia. The British Journal of Psychiatry 2004; 184: 503-508.
- 2. Ivkovic J, Lindsten A, George V, Eriksson H, Hobart M. Effect of Brexpiprazole on Prolactin: An Analysis of Short- and Long-Term Studies in Schizophrenia. Journal of Clinical Psychopharmacology 2019; 39 (1): 13-19.
- 3. di Filippo L, Doga M, Resmini E, Giustina A. Hyperprolactinemia and bone. Pituitary 2020; 23 (3): 314-321.
- 4. Petruzzelli MG, Margari M, Peschechera A et al. Hyperprolactinemia and insulin resistance in drug naive patients with early onset first episode psychosis. BMC Psychiatry 2018; 18 (1): 246.
- 5. Marek J. Hyperprolaktinemie v praxi. Interní medicína pro praxi 2008; 10 (12): 549-554.
- 6. Peuskens J, Pani L, Detraux J, De Hert M. The effects of novel and newly approved antipsychotics on serum prolactin levels: a comprehensive review. CNS Drugs 2014; 28 (5): 421-453.
- 7. Tsuboi T, Bies RR, Suzuki T et al. Hyperprolactinemia and estimated dopamine D2 receptor occupancy in patients with schizophrenia: Analysis of the CATIE data. Progress in Neuro-Psychopharmacology and Biological Psychiatry 2013; 45: 178-182.
- 8. Kapur S, Seeman P. Does Fast Dissociation From the Dopamine D2 Receptor Explain the Action of Atypical Antipsychotics? A New Hypothesis. American Journal of Psychiatry 2001; 158 (3): 360-369.
- 9. Carboni L, Negri M, Michielin F et al. Slow dissociation of partial agonists from the D2 receptor is linked to reduced prolactin release. International Journal of Neuropsychopharmacology 2012; 15 (5): 645-656.
- 10. López-Rodríguez R, Román M, Novalbos J et al. DRD2 Taq1A Polymorphism Modulates Prolactin Secretion Induced by Atypical Antipsychotics in Healthy Volunteers. Journal of Clinical Psychopharmacology 2011; 31 (5): 555562.
- 11. Taylor DM, Barnes TR, Young AH. The Maudsley prescribing guidelines in psychiatry. Hoboken, New Jersey: John Wiley & Sons 2021: 956.
- 12. Řehořková P. Osteoporóza u mužů. Remedia: farmakoterapeutický dvouměsíčník pro lékaře a farmaceuty 2006; 16 (4): 339-345.
- 13. Kishimoto T, De Hert M, Carlson HE, Manu P, Correll CU. Osteoporosis and fracture risk in people with schizophrenia. Current Opinion in Psychiatry 2012; 25 (5): 415-429.
- 14. Calarge CA, Ivins SD, Motyl KJ et al. Possible mechanisms for the skeletal effects of antipsychotics in children and adolescents. Ther Adv Psychopharmacol 2013; 3 (5): 278-293.
- 15. Stubbs B, De Hert M, Sepehry AA et al. A meta-analysis of prevalence estimates and moderators of low bone mass in people with schizophrenia. Acta Psychiatr Scand 2014; 130 (6): 470486.
- 16. Gomez L, Stubbs B, Shirazi A et al. Lower Bone Mineral Density at the Hip and Lumbar Spine in People with Psychosis Versus Controls: a Comprehensive Review and Skeletal Site-Specific Meta-analysis. Curr Osteoporos Rep 2016; 14 (6): 249-259.
- 17. Wang M, Hou R, Jian J et al. Effects of antipsychotics on bone mineral density and prolactin levels in patients with schizophrenia: a 12-month prospective study. Hum Psychopharmacol 2014; 29 (2): 183-189.
- 18. Ostuzzi G, Bertolini F, Del Giovane C et al. Maintenance Treatment With Long-Acting Injectable Antipsychotics for People With Nonaffective Psychoses: A Network Meta-Analysis. Am J Psychiatry 2021; 178 (5): 424-436.
- 19. Shymko G, Grace T, Jolly N et al. Weight gain and metabolic screening in young people with early psychosis on long acting injectable antipsychotic medication (aripiprazole vs paliperidone). Early Interv Psychiatry 2020.
- 20. Detke HC, Lauriello J, Landry J, McDonnell DP. Within-drug benefit-risk evaluation of olanzapine long-acting injection at one and two years of treatment. Int J Methods Psychiatr Res 2014; 23 (4): 439-450.
- 21. Gunes S. Hyperprolactinemic Galactorrhea as a Side Effect of Aripiprazole: An Adolescent Case (Aripiprazole-Related Hyperprolactinemic Galactorrhea). J Clin Psychopharmacol 2018; 38 (2): 161-162.





