Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
původní práce / original article
PREŽÍVANIE PSYCHICKÉHO DISTRESU U PACIENTOV S OCHORENÍM SCLEROSIS MULTIPLEX: MEDZINÁRODNÁ KOMPARÁCIA
EXPERIENCE OF PSYCHOLOGICAL DISTRESS IN PATIENTS WITH MULTIPLE SCLEROSIS: INTERNATIONAL COMPARISSON
Jana Vindišová
Katedra psychológie Trnavskej univerzity v Trnave, Slovenská republika
Štúdia bola realizovaná s podporou agentúry VEGA, č. 1/0305/18 Kognitívno-existenciálny profil a špecifiká posttraumatického rozvoja u odliečených onkologických pacientov.
SÚHRN
Vindišová J. Prežívanie psychického distresu u pacientov s ochorením sclerosis multiplex: medzinárodná komparácia.
Cieľ: Cieľom štúdie je poskytnúť ucelený pohľad na negatívne zmeny v prežívaní pacientov s chronickým ochorením sclerosis multiplex. Ako indikátory distresu boli stanovené symptómy depresie, anxiety a znížená spokojnosť so životom. Následne bola skúmaná prevalencia, medzinárodné a medzipohlavné rozdiely, ako aj súvis jednotlivých indikátorov s mierou fyzického postihnutia.
Metóda: Výskumný súbor pozostáva z 356 respondentov, do medzinárodnej komparácie boli zahrnutí pacienti americkej, českej a slovenskej národnosti. Porovnávaciu skupinu tvorí 119 respondentov. Údaje boli zozbierané prostredníctvom online dotazníka, ktorého súčasťou boli sociodemografické položky, EDSS škála na hodnotenie stupňa postihnutia, HADS škála úzkosti a depresie a Škála spokojnosti so životom.
Výsledky: Komparačná analýza preukázala signifikantne vyššiu mieru úzkosti a depresie a nižšiu spokojnosť so životom u pacientov s SM v porovnaní s neurologicky zdravými jednotlivcami, medzinárodné a medzipohlavné rozdiely neboli potvrdené. Fyzické postihnutie vysvetľuje 19 % variancie depresívnych symptómov. Vyššia miera distresu bola preukázaná u pacientov s progresívnou formou ochorenia a na invalidnom dôchodku.
Diskusia: Pacienti s SM predstavujú rizikovú skupinu z hľadiska výskytu emocionálneho distresu, ktorý môže dosahovať úroveň psychopatológie. Preukázaný súvis s mierou fyzického postihnutia poskytuje čiastočný dôkaz spoločnej organickej etiológie s depresívnou poruchou. Výskumné a praktické implikácie zistení sú predmetom diskusie.
Klíčová slova: sclerosis multiplex, ko-morbidita, psychické príznaky, depresia, anxieta
SUMMARY
Vindišová J. Experience of psychological distress in patients with multiple sclerosis: international comparisson
Objectives: The aim of current study is to provide a view of emotional changes experienced by multiple sclerosis patients. Symptoms of depression, anxiety and decreased satisfaction with life were chosen as indicators of distress. Prevalence, international and gender differences as well as potencial association of selected indicators with physical impairment were studied.
Method: The sample consists of 356 respondents, Slovak, Czech and American patients were the subject of international comparison. The control group consists of 119 respondents. The data were collected via online questionnaire, which consists of EDSS scale of physical impairment, Hospital Anxiety and Depression Scale and Satisfaction with Life Scale.
Results: Comparative analysis confirmed significcantly higher anxiety and depression as well as satisfaction with life, international and gender differences were not found. Higher level of distress was determined among invalidised patients and those with progressive form.
Discussion: Patients with MS represent high risk group for occurance of emotional distress, sometimes reaching criteria of psychopathology. The association with physical impairment offers an evidence of commona organic etiology with depressive disorder. Research and practical implications of findings are discussed.
Key words: multiple sclerosis, comorbidity, psychological symptoms, depression, anxiety
ÚVOD
Sclerosis multiplex (ďalej len SM) je zápalové autoimunitné ochorenie centrálneho nervového systému. Je najčastejšou príčinou netraumatického neurologického postihnutia a invalidity u mladých dospelých v Európe a Severnej Amerike.1,2 Významnou charakteristikou ochorenia je variabilita príznakov, foriem a reakcií na liečbu, a s tým súvisiaca nepredvídateľnosť pribehu a náročnosť stanovenia prognózy. Predpokladá sa, že jeho vznik je podmienený interakciou environmentálnych, vrodených a imunologických faktorov.2 Ide o chronické, avšak liečiteľné ochorenie, ktoré vo svojej podstate nie je smrteľné. Okrem niekoľkých prípadov väčšina chorých dosiahne normálnu alebo takmer normálnu dĺžku života, často však s významne zníženou kvalitou.6 V tejto populácii je výrazne zvýšený výskyt suicidálnych pokusov a dokonaných suicíd. V krajinách s legalizovanou asistovanou samovraždou ukončí 5 % pacientov život týmto spôsobom.7,8
Diagnóza zahŕňa spektrum klinických obrazov s rozdielnou závažnosťou a prognózou. Relapsujúco-remitujúca forma prebieha v nepredvídateľných atakoch (relapsoch), striedaných rôzne dlhými obdobiami remisií, vyskytuje sa u 85 % pacientov. Sekundárna progresia je štádiom, ktoré nastáva po období striedania relapsov s remisiami, typická je postupujúca invalidita. Počas desiatich rokov doň prejde približne polovica pacientov. Relapsujúca-progredujúca forma sa vyznačuje nárastom neurologického deficitu aj v obdobiach medzi relapsami, prognóza je zvyčajne nepriaznivá. Primárne progresívna forma s pozvoľnou progresiou invalidity od počiatku ochorenia postihuje približne 15 % pacientov.2,3,4 Vedomie rýchlej progresie sa odzrkadľuje v psychickom prežívaní jednotlivca.5
Sclerosis multiplex v psychoneuroimunologických súvislostiach
Prijatie biopsychosociálneho modelu v posledných rokoch podnietilo výskumný záujem o psychosociálne aspekty somatických ochorení. Napriek tomu v tejto oblasti, rovnako ako v oblasti psychologickej starostlivosti o somaticky chorých, možno pozorovať isté nedostatky a tendenciu odbornej verejnosti zameriavať sa na problémy postihnutých jednotlivcov zo svojej profesionálnej perspektívy. Výskyt psychopatologických symptómov u pacientov s SM, ktoré ako prvý systematicky popísal už známy psychiater Charcot v roku 1877,9 bol opakovane empiricky potvrdený. Výskumy ukazujú, že negatívne zmeny v prežívaní nie sú len reakciou na prítomnosť fyzických symptómov či postihnutia, ale môžu tiež zohrávať významnú úlohu v etiopatogenéze a súčasne modifikovať priebeh ochorenia.
Zaradenie do skupiny autoimunitných a neurodegeneratívnych ochorení svedčí o prepojení viacerých funkčných systémov v etiopatogenéze. Z imunologickej perspektívy sú za iniciujúci agens považované agresívne T-lymfocyty v periférnej krvi. Tie sú schopné aktivácie na podnet a následného rozmnoženia, dôsledkom čoho je porušenie hematoencefalickej bariéry a zahájenie autoagresívneho útoku. Dôležitú úlohu zohráva produkcia prozápalových cytokínov.2 Vzhľadom na neuroimunologický základ sa ochorenie dostáva do centra záujmu psychoneuroimunológie, ktorá sa zaoberá najmä funkciou hypotalamo-hypofýzo-adrenálnej (HHA) osi pod vplyvom stresu. Doterajšie poznatky vypovedajú o potenciálnej existencii spoločného biologického substrátu autoimunitných ochorení a depresie. Negatívne emócie ako úzkosť či depresia zároveň môžu priamo pôsobiť na bunky imunitného systému a regulovať sekréciu prozápalových cytokínov.10 Perspektíva, postavená na biopsychosociálnom modeli, poskytuje jedinečný interpretačný rámec pre pochopenie patogenézy, symptomatológie i prežívania pacientov s SM.
V stresových situáciách paraventrikulárne jadro hypotalamu uvoľňuje corticotropin releasing hormone (CRH) a arginín-vazopresín. Tie následne stimulujú uvoľňovanie adrenokortikotropného hormónu (ACTH) v hypofýze, ktorý je krvou prenášaný do kôry nadobličiek, kde stimuluje produkciu kortizolu. Odpoveď je sprostredkovaná cytokínmi, najmä interleukínom 1-β.2,11 Kortizol vykazuje imunitu podporujúce, ako aj potláčajúce účinky, preto stresory môžu vyvolať tiež nežiaduce zvýšenie imunitnej odpovede. Zvýšená produkcia glukokortikoidov znižuje citlivosť voči CRH, pričom porušenie spätnej väzby vedie k supresii ich tvorby. Znížená schopnosť odpovede HHA osi bola zaznamenaná u pacientov s SM, ako aj pri akútnej depresii.12 Hyperkortizolizmus spôsobuje stratu neurónov v hipokampe a môže viesť k exacerbácii neurodegeneratívnych ochorení.2,11 V tejto oblasti mozgu bol zistený vyšší počet lézii súvisiacich s výskytom kognitívnych deficitov,13 atrofia hipokampu bola popísaná aj pri depresii.12 Na úrovni CNS stresom indukovaný vzostup CRH v kombinácii s aktiváciou mastocytov zvyšuje priepustnosť hematoencefalickej bariéry, výsledkom čoho je migrácia zápalových agensov. Ide o potenciálny mechanizmus, prostredníctvom ktorého stres ovplyvňuje priebeh ochorenia. Nie je však známe, či pozorované obrazy hrajú kauzálnu rolu v patogenéze SM, podporujú progresiu alebo reflektujú dôsledky neurodegeneratívnych procesov.11
Psychický distres a chronické ochorenie
Na označenie súboru negatívnych zmien v prežívaní v našej štúdii používame termín distres. Pojem sa používa v rozličných súvislostiach, dôsledkom čoho je istá terminologická nejednoznačnosť. Distres možno definovať ako protiklad subjektívnej pohody, deficit pozitívnych a prítomnosť negatívnych emocionálnych stavov,14 príp. ako nepríjemný emocionálny stav, prežívaný v reakcii na špecifický stresor.15 Verhaak et al. predstavujú koncepciu distresu u chronicky chorých, ktorý sa môže prejavovať rozmanitými spôsobmi - od nutnosti vynaložiť zvýšené úsilie na zvládanie, cez emocionálne symptómy (napr. strach) až po psychické poruchy.16 V štúdiach, zameraných na pacientov s SM, sa ako indikátor distresu často používa miera úzkosti a depresie, 17,18 príp. celkovej pokojnosti so životom.19
Pre účely našej práce a na základe preštudovanej literatúry vymedzujeme psychický distres ako negatívny emocionálny stav, ktorého zvýšené hodnoty indikujú prítomnosť psychopatológie. Osobitnú pozornosť venujeme symptómom depresie, ktorá je najčastejšie uvádzaným psychologickým dôsledkom SM, ale aj sčasti opomínaným symptómom úzkosti a spokojnosti so životom. Súčasťou štúdie je analýza výsledkov skríningu, realizovaného na populácii pacientov z USA, Slovenska a Českej republiky. Medzinárodný súbor umožňuje komparáciu prevalencie skúmaných indikátorov, nakoľko tie boli doposiaľ skúmané predovšetkým v krajinách tzv. psychologického mainstramu (t.j. u amerických pacientov).
Depresia
Depresia je najrozšírenejším psychickým ochorením u pacientov s SM. Odhadovaná prevalencia variuje v rozpätí 23-60 %, epizódy sa však pravdepodobne vyskytnú u väčšiny postihnutých.18,20,21 V prípade, že by sa na etiológii podieľali len psychické mechanizmy, výskyt depresie by bol pravdepodobne porovnateľný ako u iných progresívnych ochorení.22 Závery porovnávacích štúdií však preukázali signifikantne vyššiu prevalenciu depresívnych príznakov u pacientov s SM v porovnaní s inými chronickými ochoreninami, vrátane neurologických.23 Vzájomné vzťahy depresie a somatického ochorenia možno chápať ako príležitosť pre pochopenie patofyziológie primárnej depresívnej poruchy.24 Dôležitým východiskom je častá komorbidita s SM a spoločné znaky oboch ochorení: multifaktorálna etiológia, chronický a/alebo relapsujúci priebeh, zistený súvis stresových udalostí s výskytom exacerbácií a predpokladaný imunopatologický základ.
Afektívne poruchy sú vo všeobecnosti spájané s neurologickými ochoreniami so subkortikálnou zložkou, pričom neuropsychologické a zobrazovacie štúdie sa sústreďujú na identifikáciu poškodenia v konkrétnych oblastiach mozgu ako potenciálnych etiologických činiteľov.22 U depresívnych jednotlivcov s SM bol zistený zvýšený výskyt lézií v ľavej prednej temporálnej, resp. parietálnej oblasti a ľavej hornej časti frontálnej oblasti. Ukázalo sa tiež, že depresia sa vo vyššej miere vyskytuje u pacientov s mozgovými léziami oproti pacientom s léziami v mieche.25 Pozoruhodným spoločným znakom je zvýšená produkcia prozápalových cytokínov, ktorých hladina súvisí so stupňom depresie. Terapia je spojená so supresiou T-bunkových odpovedí, pričom dlhodobo zmierňuje príznaky oboch ochorení.26 Práve aktivácia imunity môže byť podstatným etiopatogenetickým mechanizmom depresie spojenej so somatickým ochorením.27 V súčasnosti narastá záujem o diagnózu tzv. maskovanej depresie, manifestujúcu somatickými symptómami, ktoré ustupujú po antidepresívnej liečbe, čo poukazuje na tesný vzťah depresie so somatickou symptomatológiou.28 Napriek pribúdajúcim zisteniam o spoločnom biologickom základe depresie a SM, ich etiológia nemôže byť dostatočne vysvetlená neurologickými a imunitnými činiteľmi. Alternatívnu interpretáciu ponúka reaktívny model, ktorý chápe depresiu ako reakciu na stresory spojené s ochorením.29 Viacerí autori sa preto zamerali na výskum potenciálnych psychosociálnych prediktorov depresie u pacientov s SM.
Ukazuje sa, že depresia môže zhoršovať symptómy a priebeh ochorenia, súvisí s nonkomplianciou, zvýšenou morbiditou a mortalitou30,31 a znižuje celkovú kvalitu života. Príznaky sa najčastejšie objavujú na začiatku a pri prechode do štádia chronickej progresie.23,32 Ako sa zdá, dĺžka ochorenia ani zhoršovanie stavu nevedie nutne k nárastu depresívnych symptómov,33 zistenia však nie sú jednoznačné. Výskumy potvrdzujú, že fyzický stav je nezávislým, stredne silným prediktorom depresie u pacientov s relapsujúco-remitujúcou formou, pričom vysvetľuje 10-15,7 % variancie.33,34 Vzhľadom na to, že vyššie uvedený podiel variancie je pomerne nízky, zhoršenie fyzického stavu nemožno považovať za spúšťač depresie. Opakovane preukázaný bol tiež výskyt depresívnych príznakov ako negatívny efekt často indikovanej imunosupresívnej liečby.23
Z hľadiska kognitívneho modelu depresie nie sú dôležité objektívne okolnosti, ale subjektívne presvedčenie a zmysel, ktorý im jednotlivec pripisuje.35
Súvisiacim kognitívnym konštruktom je intruzívnosť. Ide o mieru, do akej ochorenie vytvára prekážky, ktoré sú vnímané ako interferujúce s dôležitými aktivitami jednotlivca, a spolu s vnímanou neistotou sú signifikantnými prediktormi distresu.36 U depresívnych pacientov bola preukázaná signifikantne vyššia miera očakávania negatívnych udalostí, spojených s ochorením, čo čiastočne potvrduje platnosť reaktívneho modelu. Je možné, že v tejto skupine dochádza k istej identifikácii s diagnózou. Psychická pohoda sa spája so schopnosťou zachovať si aspekty seba, ktoré nie sú spojené s ochorením, poprípade vytvoriť si nové.37 Pozornosť treba venovať tiež špecifickému vzťahu depresie a kognitívneho postihnutia, ktorý je komplikovaný svojou obojsmernosťou. Poruchy kognitívnych funkcií sa podieľajú na vzniku depresie prostredníctvom reaktívneho a potenciálne i organického mechanizmu, a zároveň sú jej dôsledkom. Symptómy depresie pritom komplikujú diagnostiku kognitívnych funkcií, čo poukazuje na nutnosť oddeleného skúmania vplyvu funkčného a kognitívneho postihnutia.22
Prítomnosť depresie je spojená so zvýšenou suicidálnou hrozbou. Zo 140 pacientov kanadskej kliniky bola u 29 % zistená celoživotná prevalencia suicidálnych úmyslov a u 6,4 % pokus v anamnéze. Najvýznamnejšími prediktormi sú závažnosť depresie, abúzus alkoholu a osamelosť.7 Suicídum bolo príčinou 28,7 % úmrtí pacientov niekoľkých kanadských kliník, čo 7,5-krát prevyšuje výskyt v zdravej populácii. Často diskutovaným je súvis interferónovej liečby SM a príznakov depresie.22 Niektorí autori poukazujú na neopodstatnenosť a unáhlenosť tvrdení o negatívnom vplyve interferónov. Údaje, založené na kazuistikách, popisujúcich prípady samovrážd u pacientov liečených interferónmi, sú konzistentne spochybňované novodobými výskumami. Hoci tie súvislosť s depresívnou symptomatológiou nepotvrdili, odporúča sa monitorovať prípadný výskyt v priebehu liečby.21
Úzkosť
Úzkosť (anxieta) nepredstavuje samostatnú nozologickú jednotku, môže sa však prejaviť u celej škály porúch. Ako potenciálny spúšťací a udržiavací faktor je prítomná pri neurotických i psychotických stavoch, a môže byť tiež súčasťou reakcie na somatické ochorenie.38 V porovnaní s depresiou bola úzkostným symptómom u pacientov s SM venovaná minimálna výskumná pozornosť. V štúdiách sa na jej hodnotenie využíva najmä subškála anxiety škály HADS (Hospital Anxiety and Depression Scale), údaje prevalencii konkrétnych typov úzkostných porúch však absentujú.21 Napriek nižšiemu výskumnému záujmu je predpokladaný výskyt anxiety u jednotlivcov s SM rovnaký, alebo dokonca vyšší ako v prípade depresie.18 Údaje o prevalencii úzkosti sa pohybujú v rozmedzí 25-41 %.37 Extrémny výskyt (90 %) dokumentuje Noy et al., výsledky však môžu byť skreslené kvôli malej veľkosti výberu.40 Častá komorbidita úzkostných a depresívnych symptómov je spojená so somatickými a sociálnymi ťažkosťami i sebaubližujúcimi myšlienkami. Ako sa zdá, práve kombinácia s anxietou, a nie samotná depresia môže viesť k suicidálnym úvahám.39 Je pravdepodobné, že zvýšená úzkosť je zapríčinená pretrvávajúcimi obavami vo vzťahu k budúcnosti.41
Iné psychopatologické symptómy spojené s ochorením sclerosis multiplex
Široká škála psychopatologických symptómov, ktoré sa podľa odhadov vyskytujú až u 90 % pacientov s SM, bola popísaná už na začiatku 19. storočia. K najčastejšie uvádzaným patrí eufória, demencia, depresia, bludy a halucinácie. Vrámci úvah o premorbídnej osobnosti vznikli domnienky o predispozícii hysterických osôb k vzniku SM. Tie však môžu byť skôr dôkazom neschopnosti diagnostikovať ranné štádiá ochorenia. Britský lekár Buzzard pred 100 rokmi konštatoval, že "vo svojej mladosti bola skleróza multiplex nazývaná hystériou". Dnes predpokladáme, že "hysterické črty" môžu byť prvými príznakmi ochorenia (napr. narušenie senzorických funkcií, emocionálna labilita, sčasti aj únava).20
V minulosti bolo ochorenie dávané do súvisu najmä s eufóriou. Ide o špecifický príznak, odlišný od mánie pri bipolárnej poruche. Možno ju definovať ako pretrvávajúci stav psychickej pohody, napriek prítomnosti závažného ochorenia spojený s nedostatkom realistického náhľadu na zdravotný stav.42 Ten býva niekedy označovaný ako "požehnanie? pre ťažko postihnutých jednotlivcov.20 Charcot v tejto súvislosti hovorí o fenoméne "euphoria sclerotica".4 Novšie výskumy dokazujú, že výskyt eufórie je v porovnaní s úzkosťou či depresiou veľmi nízky. Neprimeraná nadnesená nálada sa objavuje v neskorších štádiach (prevažne u sekundárne progresívnej formy) a u pacientov s výraznými neurologickými deficitmi, pričom aj v tejto skupine je jej výskyt pomerne malý (10 %). Eufória, prudké výkyvy nálady či naopak emočná plochosť tu vznikajú ako súčasť organického psychosyndrómu v dôsledku rozsiahlych mozgových lézií.20,43
U pacientov s SM bol zistený 2-3-krát vyšší výskyt psychotických porúch v porovnaní so zdravou populáciou. Príznaky sa môžu vyskytnúť už pred nástupom ochorenia, často však neurologické symptómy predchádzajú manifestáciu psychózy, príp. sa objavujú ako komplikácia kortikoidovej liečby a sú indikáciou na jej prerušenie.44 U týchto pacientov bol zistený väčší počet mozgových lézií, najmä v periventrikulárnych oblastiach. Predpokladaným etiopatogénnym mechanizmom, spájajúcim obe ochorenia, je dysfunkcia bielej mozgovej hmoty, ktorá bola preukázaná aj u schizofrénnych pacientov.45 Popri typickom progresívnom charaktere často sa vyskytujúcich foriem oboch ochorení, ktorý sa vyznačuje striedaním relapsov a remisií, možno k ich spoločným znakom zaradiť podobný vek nástupu (najčastejšie mladá dospelosť), predpokladaná dedičnosť (miera zhody u rodinných príslušníkov). Naopak k základným odlišnostiam patrí vyrovnaný výskyt schizofrénie u oboch pohlaví (v prípade SM prevažujú ženy) a prevaha pacientov bielej rasy s diagnózov SM (v prípade schizofrénie bol zistený častejší výskyt u Afričanov). Kým v prípade SM sú zmeny degeneratívne zmeny vyvolané autoimunitným procesom, tento mechanizmus bol preukázaný len u malej časti psychotických ochorení.46
K ďalším možným psychopatologickým prejavom, spojeným so SM, patria poruchy spánku, sexuálne dysfunkcie,47 somatoformná algická porucha (5 %), bipolárna porucha (2 - 3%) a organicky podmienené zmeny osobnosti.20,42
VÝSKUMNÝ PROBLÉM
Cieľom výskumu bolo zmapovať výskyt indikátorov psychického distresu u pacientov so sclerosis multiplex. Na základe preštudovanej literatúry19 boli ako indikátory distresu stanovené hodnoty depresie, úzkosti a spokojnosti so životom. Vzhľadom na uvedený cieľ a reflektujúc závery predošlých štúdií sme formulovali hypotézu a výskumné otázky:
Hypotéza č. 1: Predpokladáme, že stupeň fyzického postihnutia je v signifikantnom pozitívnom vzťahu s celkovou úrovňou psychického distresu v skupine pacientov s SM.
Otázka č. 1: Aká je prevalencia klinicky relevantnej depresie a úzkosti u jednotlivcov s SM?
Otázka č. 2: Je rozdiel v miere indikátorov distresu (depresie, úzkosti a spokojnosti so životom) medzi pacientami s SM a neurologicky zdravými jednotlivcami?
Otázka č. 3: Existujú medzipohlavné a medzinárodné rozdiely v miere indikátorov distresu?
Otázka č. 4: Existujú rozdiely v miere prežívaného distresu z hľadiska aktuálnej zamestnanosti, formy a priebehu ochorenia?
METÓDY
Výskumný súbor
Výskumný súbor bol zostavený 356 pacientov s SM (277 žien). Pomer oboch pohlaví možno považovať za reprezentatívny, keďže v súlade s najnovšími zisteniami predstavujú ženy tri štvrtiny všetkých prípadov. Vo vzorke boli zastúpení respondenti z USA (110), Česka (101), Slovenska (85), Veľkej Británie (22), Kanady (13) a Austrálie (10). Vzhľadom na počet respondentov jednotlivých národností sme sa ďalej zaoberali len komparáciou československej a americkej skupiny. Kontrolnú skupinu tvorilo 119 respondentov (75 žien), ktorí vyplnili modifikovanú verziu dotazníka. Podmienkou zaradenia do kontrolnej skupiny bolo prehlásenie o neprítomnosti neurologického ochorenia.
Pri zostavovaní súboru bol použitý zámerný výber. Na internetových fórach a na stránkach viacerých podporných skupín boli zverejnené informácie o výskume spolu s adresou webovej lokality dotazníka, ktorý bol k dispozícii v troch verziách - slovenskej, českej a anglickej. Ak to bolo možné, oslovili sme členov fór priamo prostredníctvom informačného e-mailu. Súčasťou dotazníka bol informovaný súhlas, pričom bez jeho potvrdenia nebolo možné odoslať elektronický formulár.
Metodiky
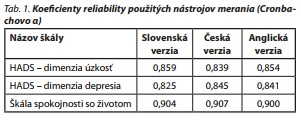
Pre účely výskumu boli vytvorené tri jazykové verzie dotazníka. Pri preklade položiek bola využitá konsenzuálna metóda, s participáciou viacerých nezávislých prekladateľov. V tab. 1 sú uvedené koeficienty reliability všetkých verzií použitých dotazníkov.
Základné sociodemografické údaje - respondenti uviedli vek, pohlavie, národnosť a aktuálnu zamestnanosť, formu diagnostikovaného ochorenia a aktuálnu prítomnosť exacerbácie.
EDSS (Expanded Disabilty Status Scale), známa ako Kurtzkeho škála, na základe posúdenia úrovne postihnutia v ôsmych funkčných systémoch hodnotí stupeň neurologického postihnutia na škále, kde 0 = žiadny postih, 10 = smrť v dôsledku SM.3,48 Zatiaľ čo v štúdiách s menšou vzorkou posudzuje stav odborník, pre účely výskumu boli vytvorené sebahodnotiace dotazníky. Skúsenosti naznačujú, že pacienti dokážu adekvátne zhodnotiť vlastný stav.49 V našej štúdii sme použili Procházkovej verziu škály, ktorá umožňuje rýchle posúdenie vlastného stavu pacientom.50
HADS (Hospital Anxiety and Depression Scale) - je screeningový nástroj, ktorý hodnotí aktuálnu mieru depresie a úzkosti.51 V zahraničí sa často využíva práve vo výskumoch so somaticky chorými, ako aj v zdravotníckych zariadeniach. Pozostáva zo 14 položiek, ktoré reprezentujú dve separátne hodnotené dimenzie - anxieta a depresia. Vyššie skóre indikuje vyššiu mieru symptómov. V našom výskume sme ako medzné skóre pre psychopatológiu v oboch dimenziách stanovili hodnotu 10, hodnoty 8 a 9 predstavujú hraničné pásmo.52
Škála spokojnosti so životom (Satisfaction with Life Scale) zisťuje mieru celkovej spokojnosti so životom ako kognitívnej zložky subjektívnej pohody. Respondent na 7-bodovej škále vyjadruje mieru súhlasu s piatimi všeobecnými výrokmi.53
VÝSLEDKY
Výskumný súbor sme popísali na základe demografických charakteristík, stupňa a formy ochorenia (rozlišovali sme relapsujúco-remitujúcu a progresívnu formu), ako aj hodnotených indikátorov distresu. Výsledky ukazujú, že vo všetkých národnostných skupinách boli zastúpení jednotlivci s celou škálou hodnôt fyzického postihnutia (od 1 do 8,5 s hodnotou mediánu M = 4 vo všetkých skupinách). Podľa hodnôt hrubého skóre v škálach anxiety a depresie boli respondenti zaradení kategórií: normalita (skóre 0-7), hraničné pásmo (8-9) a pásmo psychopatológie (10-21). Klinicky relevantná miera úzkosti bola zistená u 38 %, hraničné hodnoty dosiahlo ďalších 18 % respondentov (spolu 56 %). Klinicky relevantnú mieru depresie sme zaznamenali u 26 % a hraničné hodnoty u 15 % respondentov (spolu 41 %). V rámci kontrolnej skupiny bola klinicky relevantná úzkosť zistená u 11 % a hraničné pásmo dosiahlo 16 % respondentov. Kritériá pre zaradenie do pásma klinicky relevantnej depresie splnilo 6 %, ďalších 6 % dosiahlo hraničné hodnoty. Následne bola realizovaná analýza vybraných vzťahov a rozdielov.
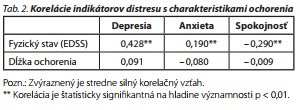
Prostredníctvom korelačnej analýzy bola zisťovaná súvislosť indikátorov distresu s charakteristikami ochorenia. Preukázaný bol stredne silný signifikantný vzťah miery fyzického postihnutia s depresiou (r = 0,428) a signifikantný, avšak len slabý vzťah s anxietou (r = 0,190), ako aj signifikantný, slabší negatívny vzťah so spokojnosťou (r = 0,290). Existencia vzťahu jednotlivých indikátorov s dĺžkou ochorenia nebola preukázaná (tab. 2).
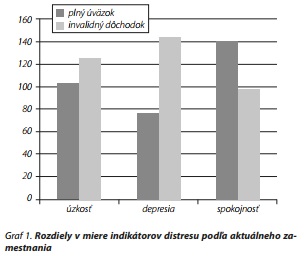
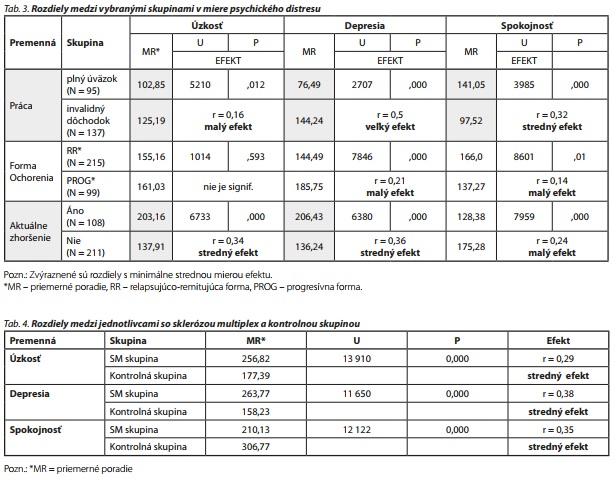
Vo výskumnom súbore nebol zistený signifikantný rozdiel v miere distresu a jednotlivých indikátorov medzi mužmi a ženami, ani medzi československou a americkou skupinou pacientov. Z hľadiska zamestnanosti sme porovnávali dve najväčšie skupiny - zamestnaní na plný úväzok a invalidný dôchodok. V skupine invalidných dôchodcov bola zistená signifikantne vyššia úzkosť (U = 5210, p = 0,012), depresia (U = 2707, p = 0,000) a nižšia spokojnosť so životom (U = 3985, p = 0,000), posledné dva rozdiely predstavujú veľký a stredný efekt (tab. 3, graf 1).
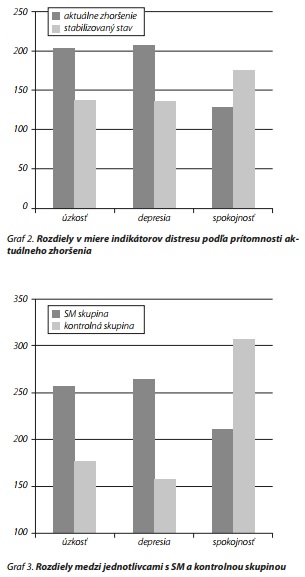
Signifikantne vyššiu depresiu (U = 7846, p = 0,000) a nižšiu spokojnosť so životom (U = 8601, p = 0,009) sme zaznamenali u respondentov s progresívnou v porovnaní s relapsujúco-remitujúcou formou, rozdiely však reprezentujú len malý efekt. Vyššiu úzkosť (U = 6733, p = 0,000), depresiu (U = 6380, p = 0,000 ) a nižšiu spokojnosť so životom (U = 7959, p = 0,000) vykazujú respondenti s aktuálnym zhoršením stavu, rozdiely predstavujú malý až stredný efekt (tab. 3, graf 2). Následne sme zisťovali, či sa respondenti s SM odlišujú od neurologicky zdravých jednotlivcov v kontrolnej skupine v miere indikátorov distresu. V klinickej skupine boli preukázané signifikantne vyššie hodnoty úzkosti (U = 13910, p = 0,000) a depresie (U = 11650, p = 0,000) pri súčasne zníženej spokojnosti so životom (U = 12122, p = 0,000) (tab. 4, graf 3).
DISKUSIA A ZÁVER
Ochorenie sclerosis multiplex je spojené so zvýšeným rizikom vzniku psychického distresu, čo potvrdzujú výsledky komparácie s neurologicky zdravými jednotlivcami. Zatiaľ čo väčšina výskumov psychických aspektov ochorenia sa zameriava výlučne na výskyt a prediktory depresie, v našej štúdii sme poukázali na viacero indikátorov distresu, čo umožňuje sprostredkovať komplexnejší pohľad na negatívne zmeny v prežívaní pacientov. Realizáca výskumu prostredníctvom internetu umožnila participáciu jednotlivcov s ťažkými formami a štádiami ochorenia, ktoré boli zastúpené vo všetkých národnostných skupinách.
V zhode s predošlými zisteniami bol preukázaný stredne silný vzťah depresie so stupňom fyzického postihnutia.33,34 Podiel variancie depresívnych symptómov vysvetliteľný týmto činiteľom je 18,3 %, čo môže sčasti vypovedať o spoločnej organickej etiológii oboch ochorení, na druhej strane potvrdzuje nutnosť hľadania ďalších, najmä psychosociálnych prediktorov, ktoré predpokladá reaktívny model depresie pri neurodegeneratívnych ochoreniach. Preukázaný signifikantný vzťah s úzkosťou vykazuje veľmi malú mieru efektu. Jej zvýšený výkyt možno v kognitívnej perspektíve hodnotiť ako dôsledok vyhodnotenia prežívaného ochorenia ako nejednoznačnej situácie s neistou perspektívou budúcnosti. Keďže zvýšená miera anxiety môže posilňovať riziko suicidálnej hrozby,41 a súčasne vedie k zníženiu celkovej kvality života pacientov, treba jej venovať zvýšenú pozornosť.
Významné medzipohlavné ani medzinárodné rozdiely v miere indikátorov distresu neboli preukázané. Vyššiu mieru depresie, úzkosti a zníženú spokojnosť so životom podľa zistení prežívajú pacienti s aktuálnym zhoršením stavu a s progresívnou formou ochorenia, preto predstavujú potenciálne rizikové skupiny z hľadiska vzniku psychopatológie. Vyššia hodnota depresie a úzkosti, ako aj nižšia spokojnosť so životom bola preukázaná u invalidizovaných pacientov v porovnaní s pracujúcimi na trvalý úväzok. V tejto súvislosti za zmienku stoja údaje o zamestnanosti jednotlivých národnostných skúpín. Kým v americkej skupine bolo v produktívnom veku invalidizovaných 31 %, v československej skupine až 43 % respondentov pri porovnateľnom stupni postihnutia. Je pravdepodobné, že možnosť pracovnej realizácie posilňuje pocit sebaúčinnosti a zmysluplnosti života, čo môže pôsobiť ako ochranný faktor pred vznikom distresu.
Výsledky realizovanej štúdie poukazujú na výrazne zvýšený výskyt symptómov distresu, ktoré u mnohých pacientov dosahujú mieru klinicky relevantnej úzkosti a depresie. Terapia sekundárnych psychopatologických dôsledkov neurodegeneratívneho ochorenia nutne vyžaduje interdiscipliinárnu spoluprácu neurológov, psychiatrov, príp. psychoterapeutov.23 Možnosti eliminovania zdrojov neistoty sú limitované aktuálnym stupňom poznania i dostupnosťou adekvátnej liečby ochorenia. Je preto nevyhnutné, aby odborná starostlivosť o jednotlivcov s SM nebola obmedzená na terapiu somatických ťažkostí, ale aby bola venovaná zvýšená pozornosť včasnej diagnostike emocionálnych, susp. psychopatologických symptómov, ako aj voľbe primeraných intervencií vo forme medikamentóznej liečby či psychoterapie. Doterajšie výskumy preukázali pozitívne účinky kognitívno-behaviorálnych postupov u jednotlivcov s SM.20,23 Kognitívna reštrukturácia s prehodnotením globálneho zmyslu života a doterajšej hodnotovej orientácie môže dať nový zmysel aktuálnej situácii neistoty, zvyšovať toleranciu voči nejednoznačnosti a popri eliminácii distresu potencovať osobnostný rast. Prínosným môže byť tiež psychoedukačný prístup, spojený so zvyšovaním kompetentnosti pacienta, ako aj osveta v oblasti využívania psychoterapie u somaticky chorých. Početné praktické implikácie vyplývajú aj z poznania ochrannej funkcie sociálnej opory. Dôležitú úlohu zohrávajú podporné skupiny, vrátane internetových fór, ktoré sú nezastupiteľným zdrojom sociálnej interakcie pre imobilných jednotlivcov.
Za možný zdroj limitácií realizovaného výskumu považujeme použitie EDSS škály pri hodnotení fyzického postihnutia. Hoci výhodou sebaposudzujúcej verzie je efektívnosť administrácie, nemôže uspokojivo nahradiť klinické posúdenie odborníkom. S istými rizikami je spojená tiež využitá internetová forma výskumu, najmä v dôsledku absencie priamej interakcie s respondentom. Na druhej strane popri časovej a ekonomickej efektívnosti umožňuje participáciu ťažšie dostupných skupín pre ľudí (napr. pacienti s ťažším stupňom postihnutia a potenciálne vyššou mierou distresu). Zároveň umožňuje získať multikultúrnu vzorku. Ďalšie obmedzenia sa týkajú interpretácie výsledkov prierezovej štúdie, keďže na základe nich nemôžeme vyvodzovať kauzálne závery.
Štúdia poukazuje na opodstatnenosť skúmania psychických aspektov chronických ochorení. Napriek tomu, že jednotlivci s SM sú vo zvýšenej miere ohrození psychickým distresom, ani ťažký stupeň postihnutia nie je nevyhnutne spojený s negatívnymi zmenami v prežívaní. Cieľom ďalších výskumov by malo byť štúdium potenciálnych osobnostných (predovšetkým kognitívnych) a sociálnych prediktorov psychického distresu. I keď doposiaľ neexistuje účinná liečba ochorenia a kvôli variabilnému priebehu a nepredvídateľnej prognóze nemožno eliminovať negatívny faktor neistoty; poznatky o význame konkrétnych psychosociálnych činiteľov naznačujú smerovanie intervencií, ktoré môžu výrazne zlepšiť kvalitu života jednotlivcov týmto ochorením. V tomto zmysle už samotná pozornosť, ktorú venujeme chronicky chorým, môže byť terapeutickou.
LITERATÚRA
- 1. Trapp B, Ransohoff R, Fischer E, Ru-dick R. Neurodegeneration in Multiple Sclerosis: Relationship to Neurological Disability. Neuroscientist 1999; 5 (1) : 48-56.
- 2. Havrdová E. Neuroimunologie. Praha: Maxdorf 2001: 451.
- 3. Simon A. Multiple Sclerosis, ADAM Reports 2009; 6/23: 1-7.
- 4. Feinstein A. An examination of suicidal intent in patients with MS. Neurology 2002; 59 (5): 674-678.
- 5. Van der Wal G, Onwuteaka-Philipsen B. Cases of euthanasia and assisted suicide reported to the public prosecutor in North Holland over 10 years. BMJ 1996; 312 (March 9): 612-613.
- 6. Klímová E. Sclerosis multiplex - informácie pre prax. Via practica 2006; 3 (5): 249-255.
- 7. Havrdová E. Roztroušená skleróza. Cesk Slov Neurol 2008; 71 (2): 121132.
- 8. Thopson A, Polman C, Miller D, Mc Donald W, Brocher B, Filippi M, Montalban X, De Sá J. Primary progressive multiple sclerosis. Brain 1998; 120 (6): 1085-1096.
- 9. Haussleiter IS, Brune M, Juckel G. Psychopathology in multiple sclerosis: diagnosis, prevalence and treatment. Ther Adv Neurol Disord 2009; 2(1):13-29.
- 10. Kiecolt-G. J, McGuire L, Robles T, Glaser R. Psychoneuroimmunology: Psychological influences on immune function and health. J Consult Clin Psych 2002; 70 (3): 537-547.
- 11. Kern S, Ziemssen T. Brain - immune communication psychoneuroimunology of multiple sclerosis. Mult Scler 2008; 14 (1): 6-21.
- 12. Sheline Y, Wang W, Gado M, Csernansky J, Varnier M. Hippocampal atro-phy in reccurent major depression. Proceedings of the National Academy of Sciences of USA 2006; 93 (9): 39083913.
- 13. Geurts J, Bô L, Roosendal S et al. Ex-tensive hippocampal demyelinization in multiplex sclerosis. J Neuropath Exp Neur 2007; 6 (9): 819-827.
- 14. Stewart A, Ware J, Sherbourne C, Wells K. Psychological Distress/Well-Being and Cognitive Functioning Measures. In: Stewart A, Ware J (eds). Measuring Functioning and Well-Being. Durham: Duke Un Press 1992: 102-142.
- 15. Ridner S. Psychological distress: Concept analysis. J Adv Nurs 2004; 45 (5): 536-545.
- 16. Verhaak P, Heijmans M, Peters L, Rijken M. Chronic Disorder and mental disorder. Soc Sci Med 2005; 60 (4): 789-797.
- 17. Pakenham K. Investigation of the coping antecedents to positive outcames and distress in multiplex sclerosis (MS). Psychol Health 2006; 21 (5): 633-649.
- 18. Brown R, Valpiani E, Tennant C et al. Longitudinal assessment of anxiety, depression and fatigue in people with multiplex sclerosis. Psychol Psychother-T 1997; 82 (1): 41-56.
- 19. Chalk H. Mind over matter: Cognitive-behavioral determinant of emotional distress in multiplex sclerosis. Psychol Health Med 2007; 12 (5): 556566.
- 20. Kesselring J, Klement N. Cognitive and affective disturbances in MS. J Neurol 2001; 248 (3): 180-183.
- 21. Siegert R, Abernethy D. Depression in multiple sclerosis: a review. J Neurol Neurosur Ps 2005; 76 (4): 469-475.
- 22. Wallin M, Wilken J, Turner A, Williams R, Kane R. Depression and multiple sclerosis: A review of lethal combination. J Rehabil Res Dev 2006; 43 (1): 45-62.
- 23. Vavrušová L. Depresívne ochorenia a sclerosis multiplex. Čes a slov Psychiat 2009; 105 (4): 173-176.
- 24. Joffe R. Depression and multiple sclerosis: a potential way to understand the biology of major depressive illness. J Psych Neur 2005; 30 (1): 9-10.
- 25. Feinstein A, Roy P, Lobaugh N, Feinstein K, O´Connor P, Black S. Structural brain abnormalities in MS patients with major depression. Neurology 2004; 62 (4): 586-590.
- 26. Mohr D, Goodkin D, Islar J, Hauser S, Genain C. Treatment of depression is associated with supression of non-specific and antigen - specific T(H)1 response in major depression disorder. Arch Neurol 2001; 58 (7): 1081-1086.
- 27. Yermiya R. Behavioral and psychological effects of immune activation: implications for depression due to medical condition. Curr Opin Psychiatr 1997; 10 (6): 470-476.
- 28. Baštecký J, Šavlík J, Šimek J. Psychosomatická medicína. Praha: Avicenum 1993: 363.
- 29. Waghorn J. Depression in chronic medical illness. Ment Health Pract 2009; 12 (9): 16-20.
- 30. Katon W, Ciechanowski P. Effect of major depression on chronic, medical illness. J Psychosom Res 2002; 53 (4): 859-863.
- 31. Mohr DC, Cox D. Multiple Sclerosis: Empirical literature for the clinical health psychologist. J Clin Psychol 2001; 57 (4): 479-499.
- 32. Novotná A, Ehler E. Výskyt deprese u nemocných s roztroušenou sklerózou. Psychiatrie pro praxi 2005; 6 (6): 294-296.
- 33. Tsivgoulis G, Triantafyllou N, Papageorgiou C et al. Associations of the Expanded Disability Status Scale with anxiety and depression in multiple sclerosis outpatients. Acta Neurol Sc 2007; 115 (1): 67-72.
- 34. Lynch S, Kroencke D, Denney D. The relationship between disability and depression in multiple sclerosis: the role of uncertainty, coping and hope. Mult Scler 2001; 7 (6): 411-416.
- 35. Bates A, Burns D, Moorey S. Medical illness and the acceptance of suffering. International J Psychiat Med 1989; 19 (3): 269-280.
- 36. Mullins L, Cote M, Fuemmeler B et al. Intrusiveness, uncertainty and distress in individuals with multiplex sclerosis. Rehabil Psychol 2001; 46 (2) : 139-153.
- 37. Moore A, MacLeod A, Barnes D, Langdon D. Future - directed thinking and depression in relapsing - remitting multiplex sclerosis. Brit J Health Psych 2006; 11 (4): 663-675.
- 38. Svoboda S (ed.), Češková E, Kučerová H. Psychopatologie a psychiatrie pro psychology a speciální pedagogy. Praha: Portál 2006: 320.
- 39. Feinstein A, O´Connor P, Gray T. The effects of anxiety on psychiatric morbidity in patients with MS. Mult Scler 1999; 5 (3): 23-26.
- 40. Noy S, Achiron A, Gabbay U et al. A new approach to affective symptoms in relapsing-remitting multiple sclerosis. Compr Psychiat 1995; 36 (5): 390-395.
- 41. Thornton E, Tedman S, Rigby S, Bashforth H, Young C. Worries and concerns of patients with MS: development of an assessment scale. Mult Scler 2006; 12 (2): 196-203.
- 42. Feinstein A. Neuropsychiatric syndromes associated with multiple sclerosis. J Neurol 2007; 254 (2): 14321459.
- 43. Fishman I, Benedict M, Bakshi M, Priore R, Weinstock B. Construct validity and frequency of euphorica sclerotica in MS, J Neuropsych Clin N 2004; 16 (3): 350-356.
- 44. Faldyna Z, Pidrman V, Bouček J. Psychiatrická problematika u roztroušené sklerózy. Psychiatrie pro praxi 2002; 3 (6): 277-278.
- 45. Hrubý R. Psychotická porucha v priebehu roztrúsenej sklerózy. Čes a slov Psychiat 2010; 106 (3): 183-186.
- 46. Arneth BM. Multiple sclerosis and schizophrenia. Int J Mol Sci 2017; 12 (18): 1760-1770.
- 47. Pekmezovic T, Drulovic J, Tepavcevic D et al. Sexual dysfunction in patients with multiple sclerosis. Rom J Neurol 2008; 7 (2): 117-123.
- 48. Kurtzke J. Rating neurologic impairment in multiple sclerosis: an expanded disability status scale. Neurology 1983; 33 (11): 1444-1452.
- 49. Chalk H. Coping with multiplex sclerosis: coping strategies, personality, and cognitive appraisals as predictors of adjustment among MS patiens. Ohio State University 2007: 212.
- 50. Procházková L. Kurtzkeho EDSS škála. Združenie SM Nádej. http://www.sclerosis-multiplex.sk/articles/showArticle.php?articleNr=34. Stiahnuté: 19. 11. 2009.
- 51. Zigmond A, Snaith R. Hospital Anxiety and Depression Scale. Acta Psychol Scand 1983; 67 (6): 361-370.
- 52. Smith S, Young C. The role ofaffect on the perception of disability in multiple sclerosis. Clin Rehabil 1998; 14 (1): 50-54.
- 53. Diener E, Emmons R, Larson R, Griffin S. The Satisfaction with life scale. J Pers Assess 1985; 49 (1): 71-75.





