Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
ŠPECIFIKÁ PSYCHOTERAPEUTICKEJ LIEČBY U PACIENTOV SO PSYCHOGÉNNYMI NEEPILEPTICKYMI ZÁCHVATMI
SPECIFICS OF PSYCHOTHERAPEUTIC TREATMENT IN PATIENTS WITH PSYCHOGENIC NON-EPILEPTIC SEIZURES
Zuzana Pechanová1,2, Jana Kopřivová2,3,
1 Neuropsychiatrická klinika SZU a PNPP, Pezinok
2 3. LF UK v Praze
3 Národní ustav duševního zdraví, Klecany
2 3. LF UK v Praze
3 Národní ustav duševního zdraví, Klecany
SÚHRN
Pechanová Z, Kopřivová J. Špecifiká psychoterapeutickej liečby u pacientov so psychogénnymi neepileptickými záchvatmi
Psychogénne neepileptické záchvaty (PNES) predstavujú špecifické ochorenie, ktoré je správne diagnostikované, a teda explicitne odlíšené od epilepsie s obvyklou niekoľkoročnou latenciou. Zlatým diagnostickým štandardom je dlhodobé video-elektroencefalografické vyšetrenie, ktoré však v našich podmienkach nie je bežne dostupné. K mylnej diagnóze dochádza hlavne u pacientov s PNES s anamnézou psychotraumatizácie, ktoré často majú dramatický priebeh pripomínajúci generalizovaný epileptický záchvat. Pri týchto záchvatoch privolaná pohotovostná lekárska služba na základe nedostatku anamnestických informácií a rýchleho klinického zhodnotenia zväčša predpokladá epileptickú genézu a iniciuje liečbu epileptického statusu, čím spochybní diagnózu. Opakované prehodnocovanie diagnózy a nejednotné závery môžu komplikovať psychologickú liečbu a oslabovať spoluprácu pacienta. Toto medziodborové ochorenie kladie vysoké nároky na odborné znalosti terapeutov pacienta. V liečbe PNES má síce psychológ/psychoterapeut kruciálnu rolu, avšak v prípade reevaluácie diagnózy je odkázaný na závery lekárov z odboru neurológie, psychiatrie či iných špecializácií, ktoré sú pre pacienta smerodajné. Prehľadový článok sa zameriava na priblíženie problematiky úskalí psychologickej liečby pacientov s PNES: pomerne časté spochybňovanie diagnózy lekármi neskúsenými v problematike PNES, ktoré narúša dôveru pacienta v zdravotnícky systém; neprijatie diagnózy pacientom, príbuznými. Taktiež sa zaoberá možnými východiskami: dôležitosťou nadviazania spolupráce pri prvom kontakte s pacientom, multidisciplinárnej spolupráce, individualizovaného psychoterapeutického prístupu vrátane práce s rodinou pacienta. Ponúka prehľad odporúčaných vhodných postupov pri rozvoji PNES počas psychoterapeutického sedenia.
Klíčová slova: psychogénne neepileptické záchvaty, psychoterapia, multidisciplinárny tím, videoelektroencefalografia, etiologické faktory PNES
SUMMARY
Pechanová Z, Kopřivová J. Specifics of psychotherapeutic treatment in patients with psychogenic non-epileptic seizures
Psychogenic non-epileptic seizures (PNES) are a specific disease that is correctly diagnosed and therefore explicitly distinguished from epilepsy with the usual latency of several years. The gold diagnostic standard is a long-term video-electroencephalographic examination, which, however, is not commonly available in present medical conditions. Misdiagnosis occurs usually in PNES patients with a history of psychotraumatization, whose seizure often have a dramatic course resembling a generalized epileptic seizure. With these patients, the summoned emergency medical service usually assume epileptic genesis due to a rapid clinical evaluation and a lack of anamnestic information and initiates treatment of epileptic status, thus challenging the diagnosis. Repeated re-evaluation of the diagnosis and inconsistent conclusions may complicate psychological treatment and may lead to the cooperation of the patient. PNES, as an interdisciplinary disease, requires high demands on the expertise of the patienťs therapists. Although the psychologist / psychotherapist has a crucial role in the PNES treatment, in the case of re-evaluation of the diagnosis, the psychologist/psychotherapist relies on the conclusions of doctors from the field of neurology, psychiatry or other specializations relevant for the patient. The submitted paper focuses on the description of the issues related to the psychological treatment of patients with PNES. Among the most common issues belong frequent challenging of the determined diagnosis by doctors, who are not experienced in PNES, which lead to the patient´s low trust in the healthcare system, as well as non-acceptance of the diagnosis by patients and their relatives. The paper also discusses the possible solutions of mentioned issues, emphasizing the importance of establishing cooperation with the patient during the first contact, multidisciplinary cooperation, individual psychotherapeutic approach with patient and the patients family.
Key words: psychogenic non-epileptic seizures, psychotherapy, interdisciplinary cooperation, videoelectroencephalography, etiological factors PNES
ÚVOD
Psychogénne neepiletické záchvaty (psychogenic non-epileptic seizures, PNES) sú náhle záchvatové stavy v správaní, vnímaní alebo prežívaní, ktoré pripomínajú epilepsiu, no nie sú sprevádzané pre epilepsiu typickými elektrofyziologickými zmenami. Prevalencia PNES je 2-33/100 000.1 Pacient sa v rámci svojho "interdisciplinárneho" ochorenia stretáva s rôznymi prístupmi a postupmi v závislosti od toho, v koho starostlivosti sa práve nachádza (neurológ / psychiater / pohotovostná zdravotná služba / epileptologické centrum) a akými znalosťami o PNES vyšetrujúci disponuje. Optimálny multidisciplinárny manažment pacienta s PNES v našich podmienkach často zlyháva. Zlatým diagnostickým štandardom je videoelektroencefalografické vyšetrenie. Obvyklá latencia správne stanovenej diagnózy je 7 rokov, no aj tak býva opakovane spochybňovaná. Prvou voľbou liečby pacientov s PNES je psychologická intervencia, avšak chýbajú jasne stanovené postupy, čo je dané najmä heterogenitou pacientov s PNES. Psychoterapeutickú liečbu sťažuje neprijatie diagnózy pacientom, príbuznými a pomerne časté spochybňovanie lekármi neskúsenými v problematike PNES, ktorá oslabuje dôveru pacienta v zdravotnícky systém. Psychológ (psychoterapeut) by mal poznať úskalia liečby pacientov s PNES a predísť im spoluprácou s lekármi už od diagnostiky. V našom článku sme chceli vyzdvihnúť dôležitosť nadviazania spolupráce pri prvom kontakte s pacientom, multidisciplinárnej spolupráce a individualizovaného psychoterapeutického prístupu vrátane práce s rodinou pacienta.
Zvýšenú pozornosť si zasluhuje príprava terapeutov na možný výskyt záchvatov počas sedení, preto ponúkame aj prehľad publikovaných postupov, ako v daných situáciách optimálne reagovať.
DÔLEŽITOSŤ PRVÉHO KONTAKTU SO PSYCHOLÓGOM
(či už počas
psychodiagnostického vyšetrenia, alebo pri psychoterapii)
Prvý kontakt so psychológom ovplyvňuje ďalšiu spoluprácu pacienta aj pri následnej psychologickej liečbe. Optimálne k nemu dochádza už v rámci diagnostického procesu v špecializovaných centrách, kde by mal byť psychológ súčasťou diagnosticko-terapeutického tímu. Avšak ako vyplýva z nášho elektronického prieskumu,2 v podmienkach ČR/SR nie je psychológ samozrejmosťou nielen na štandardných neurologických pracoviskách, ale ani v epileptologických centrách, resp. pracoviskách s možnosťou videoencefalografického monitoringu (video-EEG), kde sa diagnóza PNES stanovuje.
Najčastejšie pacient prichádza najprv na psychologické vyšetrenie, ktoré je doplňujúcou diagnostickou metódou v rámci stanovenia diagnózy PNES. Psychodiagnostické vyšetrenie napomáha ozrejmiť "psychogénnosť" záchvatov a zameriava sa najmä na zmapovanie psychologických faktorov podieľajúcich sa na PNES.
Bodde3 systematizoval psychosociálne faktory a psychologické mechanizmy do piatich úrovní, pričom zohľadnil ich podiel na rozvoji, provokácii a prolongácii PNES:
1. Psychologická etiológia - faktory, ktoré zapríčiňujú PNES. Ide o traumatické zážitky, akými sú sexuálne zneužívanie, násilie, konflikty v rodine a závažné emočné straty.
2. Vulnerabilita - predisponujúci faktor osobnosti k rozvoju psychosomatických symptómov, ako je PNES. Patria sem osobnostné faktory (eventuálne poruchy), vek, pohlavie a neuropsychologické fungovanie.
3. Formujúce faktory - faktory, pre ktoré symptómy nadobúdajú podobu "záchvatov". Majú súvis s výskytom epilepsie u pacienta alebo v jeho okolí, jeho skúsenosti s epilepsiou a podvedomé psychické schémy.
4. Spúšťače - okolnosti a situácie, ktoré provokujú PNES. Sú to faktory týkajúce sa primárnych ziskov, taktiež psychologické mechanizmy pretransformujúce emocionálny stav do záchvatov (somatizácia, disociácia). Tieto faktory vysvetľujú, prečo sa záchvaty objavujú v konkrétne dni, prípadne sú miestami frekventovanejšie alebo aj v remisii. To PNES odlišuje od konverzných stavov, ktoré sú prevažne stále.
5. Udržiavacie faktory - faktory vysvetľujúce pretrvávanie a chronifikáciu PNES. Sú to aspekty sekundárnych ziskov a zaužívané spôsoby zvládania záťažových situácií. Majú vplyv na ich frekvenciu a rezistenciu voči liečbe.
Vzhľadom na heterogenitu nie je jednoznačný psychologický profil pacientov s PNES. Valídne rozlišuje epilepsiu od PNES len video-EEG, psychologické vyšetrenie tak skôr slúži na zachytenie individuálnych charakteristík konkrétneho pacienta, čo umožňuje presnejšie zacieliť liečbu.4
Pacienti môžu záchvaty považovať za samostatný problém a väčšinou nie sú schopní zachytiť skryté problémy, ktoré môžu byť etiológiou.5,6 K odhaleniu jadrových faktorov môže dôjsť až v procese psychoterapie.
Prezentovanie a prijatie diagnózy je prvým krokom v liečbe PNES. Najčastejšie je realizované neurológom, resp. epileptológom. Samotné informácie o ochorení je vhodné obohatiť o demonštráciu zachyteného záchvatu pacienta na video-EEG. Pre neurológov je náročné vysvetliť pacientom psychologické konštrukty a mechanizmy. Záleží na konkrétnych slovách, ktoré sa použijú a ktoré významne ovplyvnia akceptáciu a dôveru pacienta v diagnózu.7 Avšak hlavne v prípade preklasifikovania z dlhoročnej diagnózy epilepsie je potrebné poskytnúť pacientovi priestor na spracovanie emócií a prispôsobenie sa zmene identity viazanej na diagnózu.8 Práve z týchto dôvodov môže byť prítomnosť psychológa prospešná.
Z našich skúseností má informovanie o diagnóze kruciálny vplyv na ďalšiu liečbu. Pacienti udávajú skúsenosti s obvinením zo simulácie, bagatelizáciou ich záchvatov, čo vedie k prežívaniu pocitov hanby, hnevu a často k lipnutiu na somatických interpretáciách ich ťažkostí.
MULTIDISCIPLINÁRNA (NE)SPOLUPRÁCA MEDZI PSYCHOLÓGOM, PSYCHIATROM A NEUROLÓGOM
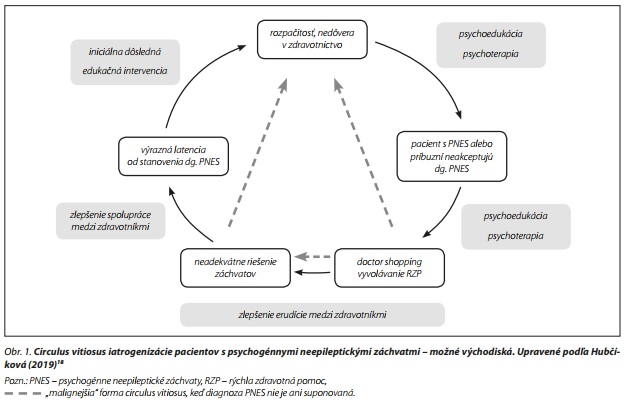
Nevyhnutná koordinácia medzi neurologickou, psychiatrickou a primárnou starostlivosťou pre týchto pacientov je veľkou výzvou.9 Sú rôzne prístupy manažmentu starostlivosti o pacientov s PNES.10 Niektorí neurológovia preferujú ponechať pacienta v neurologickej starostlivosti, zatiaľ čo väčšina neurológov poskytne po stanovení diagnózy PNES limitovaný počet kontrol, kým pacient prejde do psychiatrickej dispenzarizácie; a niektorí prepustia pacienta po nanajvýš jednej kontrole rovno do starostlivosti praktického lekára.10 V našej klinickej praxi sa po zdiagnostikovaní pacienta na špecializovaných pracoviskách prevažne stretávame s odporúčaniami návštevy psychológa, pričom býva opomínaná psychiatrická starostlivosť v snahe nestigmatizovať pacienta, keďže záchvaty môžu odznieť aj spontánne len po správnom zdiagnostikovaní. Je pravdou, že odkomunikovanie diagnózy PNES môže niekedy krátkodobo záchvaty aj zastaviť, nezlepší však asociovanú psychopatológiu a bez špecializovanej nasledujúcej liečby sa PNES znovuobjavia u väčšiny pacientov. Preto by psychiatrické, resp. psychologické vyšetrenie, ktoré môže odhaliť asociovanú psychopatológiu, malo byť samozrejmosťou.11 Na odhalenie signifikantných psycho-sociálnych faktorov podieľajúcich sa na PNES často nepostačuje jednorazová explorácia. Pri závažnej symptomatike (tj. prolongovaný priebeh s úrazmi, pádmi, disociatívnymi príznakmi, ťažko rozlíšiteľné od epileptických záchvatov) je pravdepodobná prítomnosť aj závažných tráum, ktoré pacient dokáže odhaliť až po vytvorení terapeutického vzťahu. Na druhej strane psychiatri často neveria stanovenej diagnóze PNES, dokonca ani pri potvrdení diagnózy video-EEG vyšetrením.10 Najmä ak sa im nepodarilo odhaliť "zrejmý" etiologický faktor a záchvaty pretrvávajú aj napriek symptomatickej liečbe (anxiolytiká, antidepresíva, podporné psychoterapeutické intervencie a pod.). Často vracajú pacienta neurológom k reevaluácii,12 k čomu významne prispieva aj fakt, že pacienti s PNES majú v rámci svojej záchvatovej anamnézy opakovanú históriu epileptických "statusov", ktoré tak boli vyhodnotené lekármi záchrannej zdravotnej služby. Tí však nemusia mať potrebnú skúsenosť na rozlíšenie PNES od epileptického záchvatu. Predpokladajú skôr "závažnejšiu" epileptickú genézu, a preto iniciujú liečbu epileptického statusu.13 Aktuálne trendy v liečbe14 upriamujú pozornosť na kvalitný manažment záchvatu v domácom prostredí bez potreby volania záchrannej zdravotnej služby. Chybné diagnostické zhodnotenie PNES statusu ako epileptického vedie k bezdôvodnému parenterálnemu podávaniu antiepileptík, endotracheálnej intubácii, uvedeniu do kómy s celkovou anestéziou a umelou pľúcnou ventiláciou.13,15,16 Proces psychoterapeutickej liečby tak môžu narúšať opakované hospitalizácie i spochybňovanie diagnózy vedúce k celkovému oslabeniu dôvery v zdravotníkov. Zvýšené riziko dlhodobej psychiatrickej nonadherencie majú pacienti s PNES, u ktorých bola diagnóza PNES spochybňovaná, boli odosielaní k reevaluácii, ako i pacienti, u ktorých zlyhal prvý poskytnutý psychoedukačný program.17 Circulus vitiosus iatrogenizácie pacientov s PNES ilustruje obr. č. 1.18 Pre prekonanie vnášanej neistoty je optimálne rozlišovať relevantnosť diagnostických záverov z jednotlivých pracovísk a v prípade spochybnenia motivovať pacienta k opätovnému diagnostickému pobytu v špecializovaných pracoviskách s možnosťou video-EEG. Psychológ, psychoterapeut zaoberajúci sa liečbou pacientov s PNES by mal nadviazať spoluprácu s týmto špecializovaným pracoviskom, a tým si aj zvyšovať erudíciu o danej problematike, ktorá mu poskytne väčšiu istotu.
PRÁCA S RODINOU
Terapeuti cítia tlak od pacientov a ich rodinných príslušníkov, ktorí sú často zúfalí a až horúčkovito požadujú odpovede. Tlak sa môže zvyšovať najmä po opätovnom vyskytnutí záchvatov aj počas psychoterapeutickej liečby, čo vnímajú ako jej zlyhanie.5,6 Vzniku tohto chybného presvedčenia možno predísť edukáciou v úvode liečby.
Rodinní príslušníci a opatrovatelia by mali byť povzbudzovaní, aby počas záchvatov zachovali pokoj a "neponáhľali sa na pomoc". LaFrance19 zvýrazňuje benefit pre pacientov, ktorí sa naučia regulovať svoje záchvaty, pričom by im to okolie malo umožniť.
ZÁCHVATY POČAS PSYCHOTERAPEUTICKÉHO SEDENIA
PNES môžu vyzerať nepredikovateľne a často sú zdrojom masívnej úzkosti, najmä vtedy, keď majú prolongovaný priebeh.5,6 U pacientov s PNES sa súčasne môžu vyskytovať aj iné disociatívne prejavy, napr. disociatívne poruchy chôdze, reči.20
Počas terapeutických sedení je riziko objavenia sa záchvatov u pacientov s PNES významne vyššie než u epileptikov.21 Poskytovatelia psychoterapie by mali očakávať výskyt záchvatov a hlavne by mali mať stanovený plán zvládania záchvatu.
LaFrance19 dokonca odporúča pri záchvate počas terapeutického sedenia ponechať pacienta osamote, aby záchvat zvládol. Aj keď je ľudsky prirodzené poskytnúť pomoc, prehnaná rekcia na pacientov záchvat posilňuje identitu "chorého" a sekundárne zisky, ktoré pacient vedome či podvedome získava z ochorenia. Pokiaľ nedochádza počas záchvatu k zraneniu, optimálnou reakciou je pokojne reflektovať situáciu, teda to, že má pacient záchvat, a informovať ho o pokračovaní terapie po odznení záchvatu. Záchvat počas terapeutického sedenia možno následne využiť ako materiál na ďalšiu identifikáciu spúšťačov.
U pacientov s PNES sa počas terapeutických sedení najčastejšie identifikuje ako spúšťač traumatická spomienka (na stratu), úzkosť či iné emócie evokované počas psychologickej liečby.21
Kemp21 zmapoval bežné reakcie terapeutov na záchvat počas psychoterapeutických sedení. Terapeuti reagovali prevažne zaistením bezpečia odstránením potenciálne nebezpečných objektov, upokojujúco rozprávali na pacienta, pričom limitovali konverzáciu na uisťovanie, že s pacientom zostávajú. Terapeuti sa vyhýbali dotykom, pokiaľ to nebolo nutné na zníženie rizika zranenia. V 14 % zaznamenali iné odpovede - reakcia zahŕňala uloženie vankúša pod pacientovu hlavu, upriamovaním na "tu a teraz", napr.: "Je to v poriadku. Nie ste sám. Nič zlé sa nedeje, sme v terapeutickej miestnosti."21 Zo 136 záchvatov bolo 135 zvládnutých bez iného potrebného zásahu, v jednom prípade zotrval pacient na krátkej (niekoľkohodinovej) neurologickej observácii. Pre primerané zvládnutie je vhodné oboznámiť sa so sémiológiou záchvatu konkrétneho pacienta. Tu vidíme potenciál v spolupráci s neurológom, ktorý terapeutovi umožní pozrieť si záznam záchvatu zachytený na video-EEG.

PSYCHOTERAPIA PODĽA HETEROGENITY OCHORENIA
Ak sú pacienti zapojení do terapeutického procesu, naučia sa rozumieť okolnostiam predchádzajúcim záchvatu a celkovému kontextu záchvatov. Liečba adherujúcich pacientov síce nevedie často k bezzáchvatovosti, ale signifikantne zlepšuje kvalitu života pacientov a redukuje počet návštev pohotovostnej zdravotnej služby.5,6 Pri liečbe PNES je vhodné osvojiť si na klienta zameraný a flexibilný prístup, pri ktorom sa dosahujú lepšie výsledky než pri liečbe podľa všeobecného manuálu.22
Návrh komplexného multidisciplinárneho prístupu od stanovenia diagnózy, od prvotnej edukačnej intervencie23 až po špecifickú individualizovanú liečbu znázorňuje obr. 2.8
V rámci zistenej psychopatológie a psychologických faktorov podieľajúcich sa na PNES sa javia klinicky významné skupiny pacientov s psychotraumou, s problematickým spracovaním emócií a intelektovým oslabením.
Pacienti s psychotraumou
Najčastejší mechanizmus rozvoja PNES je reaktivácia psychotraumy a emócií z minulosti bezprostredne vyvolávajúcim momentom. PNES môžu provokovať zdanlivo bežné situácie a podnety. Zároveň sa PNES môžu vyvinúť aj ako reakcia na nedávnu traumu.24 Pacienti s PNES, ktorí boli sexuálne zneužití, sú v porovnaní s ostatnými vo väčšej psychickej nepohode, sú viac sociálne znevýhodnení a majú záchvaty, ktoré sa ťažšie odlišujú od epileptických záchvatov.25 Snaha vyhnúť sa opätovnému prežívaniu traumatických udalostí vedie k rozvoju disociatívneho obranného mechanizmu. Pri ňom dochádza k dezintegrácii normálnych funkcií vedomia, pamäti, vnímania alebo identity, 24 čo sa môže javiť ako pozáchvatová obnubilácia, parciálne záchvaty s komplexnou symptomatológiou, či záchvaty typu absencií. Pacienti s traumou v anamnéze majú psychiatrickú komorbitu a závažnejšie disociatívne symptómy. Identifikovanie psychiatrickej komorbidity u pacienta s PNES by malo podporiť podozrenie na traumu.26
Pacienti s problematickým spracovaním emócií
Zaradenie PNES do kategórie konverzných porúch implikuje, že psychogénne symptómy sú výsledkom nedostatočnej kapacity vedomého spracovania emócií. Energia spojená s podvedomou emóciou môže byť vtedy spracovaná len fyzicky.27 Fairclough28 poukázal na potrebu emočného uvoľnenia v psychoterapii, keďže pacienti majú tendenciu zadržiavať emócie. Dôvodom ťažkostí otvoriť sa iným bývajú obavy zo znevažovania a popierania ich prežívania. Narušená schopnosť spracovať emócie koreluje so zvýšeným emočným utrpením, negatívnym vnímaním ochorenia a závažnejšími fyzickými prejavmi počas záchvatov.29 Dôležitosť zamerania sa na identifikáciu a spracovávanie emócií dokumentujú aj používané psychoterapeutické intervencie vyvinuté pre pacientov s PNES.11
Pacienti s intelektovým oslabením
Pacienti s intelektovým oslabením pre limitovanú flexibilitu a obmedzenú schopnosť verbálne uchopiť problémy nedokážu adekvátne zvládať záťaž. Objavenie PNES je často neverbálnym vyjadrením "volania o pomoc". Odborníci zaoberajúci sa liečbou pacientov s mentálnym postihnutím trpiacim PNES upriamujú pozornosť na úpravu prostredia, ktoré vedie k ústupu záchvatov. To sa týka nielen zmeny prístupu opatrovateľov a príbuzných, ale aj usmernenia širšieho okolia, s ktorým prichádza pacient do kontaktu (škola, pracovisko a pod.).30
ZÁVER
Pre terapiu PNES je kľúčová psychologická liečba. Aj keď nedochádza často k úplnej remisii záchvatov, pacienti pociťujú zlepšenie kvality života. Pre udržanie motivácie v psychoterapii pre pacienta (i terapeuta) je zásadné stanovenie si primeraných očakávaní vzhľadom na závažnosť stavu a individuálne charakteristiky pacienta. Základná medziodborová spolupráca a psychoterapeutické vedenie prináša pacientovi zlepšenie stavu porovnateľné s efektom antikonvulzív pri epileptických záchvatoch.5,6
LITERATÚRA
- 1. Szaflarski JP, Szaflarski M, Hansen B. Epidemiology and classification of nonepileptic seizures. In: LaFrance WC Schachter SC (eds.). Gates and Rowan´s Nonepileptic Seizures. Cambridge: Cambridge University Press 2018: 1-18.
- 2. Pechanová Z, Hubčíková K. Prieskum ohľadom používaných psychodiagnostických metód a psychoterapeutických prístupov u pacientov s psychogénnymi neepileptickými záchvatmi na psychiatrických a neurologických pracoviskách v Českej a Slovenskej republike. Odborný program a abstrakty XIII. Slovenský psychiatrický zjazd; 2018, 21.-23. Jún. Žilina. Bratislava: Solen 2018: 55.
- 3. Bodde NM. Psychogenic non-epileptic seizures - definition, etiology, treatment and prognostic issues: a critical review. Seizure 2018; (18): 543553.
- 4. Locke DEC, Willamson DJ, Drane DL. Use of neuropsychological and personality testing to identify adults with psychogenic nonepileptic seizures. In: LaFrance WC, Schachter SC. Ga-tes and Rowan´s nonepileptic seizures (eds.). Cambridge: Cambridge University Press 2018: 150-156.
- 5. Tolchin B, Dworetzky BA, Martino S, Blumenfeld H et al. Adherence with psychotherapy and treatment out-comes for psychogenic nonepileptic seizures. Neurology 2019; (92): 675679.
- 6. Salpekar J. Treatment Works, so who´s afraid of PNES? Epilepsy currents 2019; (19): 159-60.
- 7. Kanner AM. Who should treat psychogenic nonepileptic seizures? In: LaFrance WC, Schachter SC. Gates and Rowan´s nonepileptic seizures (eds.), Cambridge, Cambridge University Press 2018: 276-282.
- 8. Agrawal N, Gaynor D, Lomax A, Mula M. Multimodular psychotherapy intervention for nonepileptic attack disorder: An individualized pragmatic approach. Epilepsy Behav 2013; (41): 144-148.
- 9. Altalib HH, Elzamzamy K, Pugh MJ et al. Communicating diagnostic certainity of psychogenic nonepileptic seizures - a national study of provider documentation. Epilepsy Behav 2016; (64): 4-8.
- 10. McMillan KK, Pugh MJ, Hamid H et al. Providers´ perspectives on treating psychogenic nonepileptic seizures: frustration and hope. Epilepsy Behav 2014; (37): 276-281.
- 11. LaFrance WC, Reuber M, Goldstein LH. Management of psychogenic nonepileptic seizures. Epilepsia 2013; (54): 53-67.
- 12. Harden CL, Burgut FT, Kanner AM et al. The diagnostic significance of video-EEG monitoring findings on pseudoseizure patients differ between neurologist and psychiatrist. Epilepsia 2003; (44): 453-456.
- 13. Ramos JA, Brull SJ. Psychogenic non-epileptic seizures in the post-anesthesia recovery unit. Braz J Anesthesiol 2016; (66): 426-429.
- 14. Duncan R, Oto M. Managing psychogenic nonepileptic seizures in patients with comorbid epilepsy. In: LaFrance, WC, Schachter SC (eds.). Gates and Rowans Nonepileptic Seizures, Cambridge: Cambridge University Press 2018: 262-267.
- 15. Rechlin T, Loew TH, Joraschky P Pseudoseizure "status". J Psychosom Res 1997; (42): 495-498.
- 16. Howell SJ, Owen L, Chadwick DW Pseudostatus epilepticus. Q J Med 1989; (71) : 507-519.
- 17. Tolchin B, Dworetzky BA, Baslet G. Long-term adherence with psychiatric treatment among patients with psychogenic nonepileptic seizures. Epilepsia 2018; (59): 18-22.
- 18. Hubčíková K, Bušková J. Iatrogenizácia pacientov so psychogénnymi neepileptickým záchvatmi - možné východiská. Česká a slovenská neurologie a neurochirurgie 2019; (82): 30-36.
- 19. LaFrance WC, Wincze JP Treating nonepileptic seizures: therapeutist guide. New York: Oxford University Press 2015.
- 20. Ekanayake V, Kranick S, LaFaver K et al. Personality traits in psychogenic nonepileptic seizures (PNES) and psychogenic movement disorder (PMD): Neuroticism and perfectionism. Journal of Psychosomatic Research 2017; (97): 23-29.
- 21. Kemp S, Graham CD, Chan R et al. The frequency and management of seizures during psychological treatment among patients with psychogenic nonepileptic seizures and epilepsy. Epilepsia 2018; (59): 844-853.
- 22. Carlson P, Nicholson PK. Psychological interventions for psychogenic non-epileptic seizures: A meta-analysis. Seizure - European Journal of Epilepsy 2017; (45): 142-150.
- 23. Shen W, Bowman ES, Markand ON. Presenting the diagnosis of pseudoseizure. Neurology 1990; (40): 756-759.
- 24. Vojtěch Z, Hadač J, Nešpor E. Diferenciální diagnostika epileptických a ne-epiletických záchvatů. In: Brázdil M. Farmakorezistentní epilepsie. Praha: Triton 2011: 495-497.
- 25. Selkirk M, Duncan R, Oto M, Pelosi A. Clinical differences between patients with nonepileptic seizures who report antecedent sexual abuse and those who do not. Epilepsia 2008; (49): 1446-1450.
- 26. Hingray C, Maillard L, Hubsch C et al. Psychogenic nonepileptic seizures: Characterization of two distinct patient profiles on the basis of trauma history. Epilepsy Behav 2011; (22): 532-536.
- 27. Kaplan MJ, Dwivedi AK, Privitera MD et al. Comparisons of childhood trauma, alexithymia, and defensive styles in patients with psychogenic non-epileptic seizures vs. epilepsy: Implications for the etiology of conversion disorder. J Psychosom Res 2013; (75): 142-146.
- 28. Fairclough G, Fox J, Mercer G et al. Understanding the perceived treatment needs of patients with psychogenic nonepileptic seizures. Epilepsy Behav 2014; (31): 295-303.
- 29. Novakova B, Howlett S, Baker R., Reuber M. Emotion processing and psychogenic non-epileptic seizures: A cross-sectional comparison of patients and healthy controls. Seizure 2015; (29): 4-10.
- 30. Kanemoto K, Goji H, Tadokoro Y, Kato E, Oshima T. Psychogenic non-epileptic seizure in patients with intellectual disability with special focus on choice of therapeutic intervention. Seizure 2017; (45): 2-6.





