Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
kazuistika / case report
VYUŽITÍ AGOMELATINU V PRAXI
AGOMELATINE USE IN CLINICAL PRACTICE
Sylva Racková
Psychiatrická ambulance, Plzeň
SOUHRN
Racková S. Využití agomelatinu v praxi
V článku se zaměřujeme na praktické aspekty změny léčby antidepresivy. Popisujeme několik variant převedení antidepresivní medikace. U agomelatinu doporučujeme nasazení při postupném snižování dávky původního antidepresiva. Léčba agomelatinem je účinná a dobře tolerovaná i v kombinaci s jinými antidepresivy. U pacientů s nedostatečnou odpovědí na léčbu je přínosné navýšení jeho dávky z 25 mg na 50 mg. Článek obsahuje několik kazuistik týkajících se výše uvedené problematiky.
Klíčová slova: agomelatin, deprese, převod, kombinace
SUMMARY
Racková S. Agomelatine use in clinical practice
There are described practical aspects of antidepressant treatment and switch of antidepressant medication in this article. We introduce several types (strategies) of antidepressant switch. We recomend the initiation of agomelatine treatment with long-tapering of the previous medication to decrease the risk of withdrawal syndrome onset. The agomelatine treatment and combination with other antidepressants is effective and well tolerated. The dose increase of agomelatine from 25 mg to 50 mg is recomended in patients who do not respond. This article contains several case-reports.
Key words: agomelatine, depression, switch, combination
ÚVOD
Studie STAR-D1 v roce 2006 potvrdila, že pravděpodobnost dosažení remise při léčbě depresivní poruchy klesá s přibývajícím počtem kroků léčby (zhruba ze 37 % v 1. kroku na 13 % ve 4. kroku léčby) a zároveň narůstá riziko farmakorezistence. Při nedostatečné odpovědi na léčbu antidepresivy je proto velmi důležité zvolit co nejúčinnější postup. Ten může spočívat v čekání na delší nástup účinku např. u starších nemocných nebo u pacientů s komorbiditami. Dalším možným krokem je navýšení dávky, změna antidepresiva za jiný preparát, kombinace antidepresiv nebo augmentace antidepresivní medikace jiným farmakem (např. přidání antipsychotika). V první řadě je ale třeba správně zhodnotit účinek dosavadní léčby včetně posouzení non-adherence, možného vlivu psychiatrických, somatických komorbidit nebo abúzu návykových látek včetně alkoholu. To všechno jsou negativní prediktory dosažení remise při léčbě deprese. Při změně medikace hraje roli stav pacienta (tíže příznaků), odpověď na předchozí léčbu, výskyt nežádoucích účinků, přání pacienta, schopnost pacienta spolupracovat, ale i to, z jakého antidepresiva léčbu převádíme (dávka, biologický poločas, mechanismus účinku, riziko interakcí).
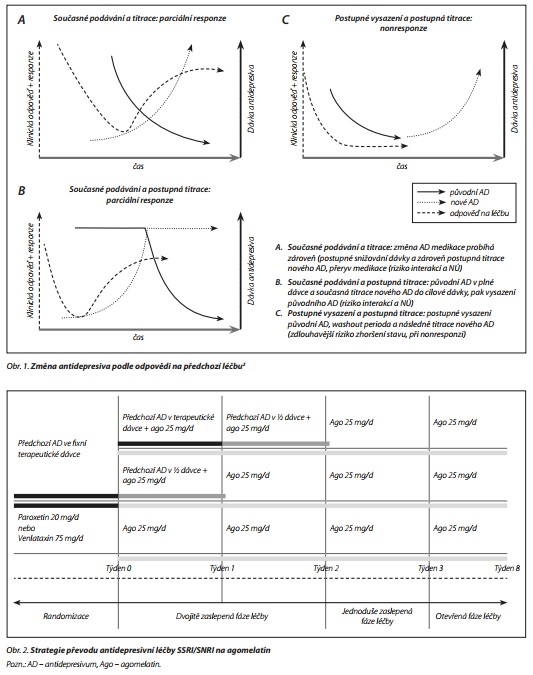
Existuje několik variant převedení léčby. Možný je přímý převod, kdy AD medikaci naráz zaměníme, což připadá v úvahu zejména při použití léku se stejným nebo podobným mechanismem účinku. Další možností je postupně vysadit původní látku a nový lék nasadit hned nebo po vymývací (washout) periodě. Nejčastěji užívaným převodem je zkřížené vysazení a nasazení, kdy během postupného snižování dávky původního léku postupně titrujeme nové antidepresivum. Dalším faktorem, který ovlivňuje způsob změny AD medikace, je i stav pacienta, zda se jedná o parciální responzi, nebo o nonresponzi. Tato doporučení, vycházející z australských doporučených postupů, znázorňuje obr. 1.2
KAZUISTIKA 1
U 40leté ženy, která byla 3 roky ambulantně léčená pro depresivní poruchu a somaticky zcela zdravá, byly v popředí klinického obrazu depresivní nálada, úzkost, podrážděnost, poruchy spánku a změny hmotnosti. Depresivní porucha nasedla na traumatické změny v životě včetně onkologického onemocnění manžela. Pacientka užívala citalopram 20 mg bez efektu, poté venlafaxin 150 mg s parciálním efektem, ale s nežádoucími účinky (výrazné pocení), vortioxetin 5-10 mg také s parciálním účinkem provázeným nevolností a escitalopram 10 mg, který vykázal dobrý efekt na náladu a nervozitu, ale vedl ke zhoršení spánku a nebylo dosaženo úplné remise. Léčba byla postupně převedena na agomelatin 25 mg. Došlo k rychlému zlepšení spánku, ovšem vysazení escitalopramu bylo provázeno plačtivostí. K agomelatinu byl vrácen escitalopram v dávce 5 mg. Na této kombinaci je nyní pacientka již 2 roky stabilizována.
PŘEVEDENÍ NA LÉČBU AGOMELATINEM
Existuje několik možností, jak přecházet na medikaci agomelatinem. V roce 2015 byla publikována randomizovaná studie, která hodnotila převedení antidepresivní léčby ze SSRI (paroxetin) / SNRI (venlafaxin) pro neúčinnost na agomelatin.3 Porovnávány byly 3 strategie převodu: 1) přímé vysazení a nasazení; 2) snížení dávky původního AD na polovinu a přidání agomelatinu 25mg po dobu 1 týdne, pak bylo původní AD vysazeno a ponechán jen agomelatin; 3) k plné dávce původního AD byl přidán agomelatin 25 mg po dobu 1 týdne a pak byla původní medikace po dobu 2 týdnů postupně vysazena a byl ponechán pouze agomelatin 25 mg (obr. 2).
Při přímém převedení se u 48 % pacientů objevil syndrom z vysazení, který byl ve skupinách s postupným převedením pozorován jen u 20-30 % pacientů, doporučováno je proto spíše postupné převedení léčby na agomelatin.
Při změně terapie může někdy dojít k záměně příznaků syndromu z vysazení s nežádoucími účinky nově nasazené léčby, proto je dobré znát klinický obraz syndromu z vysazení a postupným snižováním dávky AD a edukací pacienta se mu vyhnout.4
Jeho příznaky se rozvíjejí po náhlém vysazení nebo snížení dávky antidepresiv za 2-4 dny a mohou přetrvávat týdny. Objevují se u 40-56 % pacientů. Mezi rizikové faktory syndromu z vysazení patří délka medikace (nad 2 měsíce), vysoké dávky AD, krátký biologický poločas přípravku, náhlé vysazení, přítomnost nežádoucích účinků při nasazení, úzkost či užívání další medikace. Klinický obraz shrnuje zkratka FINISH: flulike příznaky (podobné chřipce), insomnie, nauzea, nerovnováha, smyslové poruchy, podrážděnost. V diferenciální diagnostice je třeba odlišit relaps onemocnění, nežádoucí účinky nové medikace a somatické onemocnění. Prevencí je postupné vysazování antidepresiv.5
KOMBINOVANÁ LÉČBA DEPRESE
Metaanalýza studií6 porovnávající kombinace antidepresiv s monoterapií u více než 4500 pacientů ukázala, že kombinovaná léčba je mírně účinnější než monoterapie a dobře snášená. Došla k závěru, že smysluplná je kombinace antidepresiv s různým mechanismem účinku. Studie7 s pacienty bez dostatečné odpovědi na léčbu escitalopramem porovnávala přidání bupropionu do kombinace nebo převedení na duloxetin. Kombinace vykázala rychlejší nástup účinku a větší podíl pacientů, kteří dosáhli remise ve srovnání s monoterapií duloxetinem.
Agomelatin lze bezpečně kombinovat s jinými antidepresivy především díky odlišnému mechanismu účinku. Výjimkou je kombinace s fluvoxaminem, která je kvůli metabolizaci obou přípravků kontraindikována. V německé studii VIVALDI8 vykázal agomelatin v kombinaci s jinými antidepresivy u 856 pacientů vysoký podíl remisí, a to včetně rizikových nemocných se somatickými a psychiatrickými komorbiditami, větším počtem depresivních epizod. Ruská studie VREMYA9 hodnotila účinnost a snášenlivost agomelatinu v kombinaci s dalšími antidepresivy po dobu 8 týdnů. U 220 pacientů se jednalo o kombinaci s TCA, u 66 s SSRI a u 23 se SNRI. Kombinace se ukázaly jako účinné a dobře snášené. Byl popsán pouze nárůst tělesné hmotnosti ve skupině užívající TCA.
KAZUISTIKA 2
36letý muž je 1 rok ambulantně léčen pro depresivní poruchu. V anamnéze měl pouze benigní hyperbilirubinémii. Nyní kvůli letitým problémům (úmrtí v rodině, finanční problémy, náročné zaměstnání) došlo k rozvoji depresivní poruchy: apatie, abulie, anhedonie, nespavost, objevily se myšlenky na sebevraždu. Pacient užíval krátce mirtazapin v dávce 30 mg, který byl ale vysazen pro útlum a výrazné zvýšení chuti k jídlu. Nasazen byl agomelatin v dávce 25 mg s dobrým efektem na náladu během prvního měsíce. Během 3 měsíců došlo postupně i ke zlepšení a normalizaci spánku.
Kazuistika ilustruje lineární průběžný nástup účinku agomelatinu v porovnání se spíše skokovým nástupem účinnosti SSRI/SNRI. Taková postupná změna není příliš nápadná, v praxi je proto důležité pečlivé zhodnocení účinnosti agomelatinu, např. pomocí vizuální analogové škály, či porovnání klinického obrazu před nasazením s aktuální situací při léčbě.
NAVÝŠENÍ DÁVKY ANTIDEPRESIV
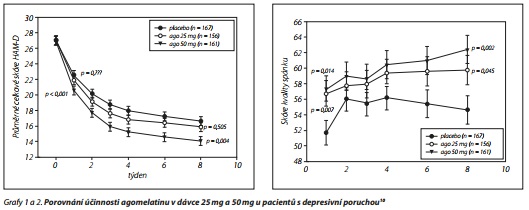
Často zvažujeme, zda zkusit AD medikaci navýšit, ponechat původní, anebo změnit typ antidepresiva. Placebem kontrolovaná studie,10 která porovnávala dávky agomelatinu 25 mg a 50 mg během 8týdenní léčby 511 pacientů s depresivní poruchou, ukázala větší účinnost vyšší dávky z hlediska snížení skóre HAM-D a vyšší podíl pacientů s odpovědí na léčbu a dosažením remise i úpravy spánku. Výskyt nežádoucích účinků byl srovnatelný s placebem, u vyšší dávky agomelatinu 50 mg byl pouze častější výskyt elevace jaterních testů než u dávky 25 mg (grafy 1 a 2).
Navýšení dávky agomelatinu na 50 mg hodnotila 6týdenní studie zahrnující pacienty s nedostatečnou odpovědí na léčbu při dávce 25 mg.11 U pacientů s navýšením dávky bylo dosaženo lepších výsledků. Zvýšení dávky antidepresiv ale nemusí vždy znamenat vyšší účinnost. Metaanalýza12 studií s SSRI neprokázala lepší účinnost po navýšení dávky u pacientů s částečnou odpovědí na léčbu. Tento postup může být navíc spojen s častějším výskytem nežádoucích účinků.
KAZUISTIKA 3
Somaticky zdravá 39letá kuřačka se druhý rok ambulantně léčí pro depresivní poruchu. Uváděla skleslost, depresivní náladu, nezájem, úzkost s tlakem na hrudi, bušení srdce, vyhýbala se lidem. Užívala 2 měsíce escitalopram bez efektu, navíc došlo k rozvoji sexuální dysfunkce. Léčba byla změněna na vortioxetin, který byl ale vysazen pro nevolnost. Nasazen byl agomelatin v dávce 25 mg. Vykázal dobrý efekt na náladu, přetrvávala ale úzkost. Po zvýšení dávky na 50 mg došlo k postupné úpravě stavu a pacientka je nyní dobře kompenzovaná.
ZÁVĚR
Změna antidepresiva je vhodná při výskytu nežádoucích účinků nebo chybějící odpovědi na léčbu (za předpokladu podávání dostatečné dávky, po dostatečnou dobu a adherence pacienta k léčbě). Při změně antidepresiva přecházíme na AD buď v rámci skupiny, anebo s jiným mechanismem účinku. U agomelatinu je doporučen přechod přes kombinaci obou přípravků s postupným vysazením původního antidepresiva. Zde je třeba dát pozor na záměnu syndromu z vysazení za nežádoucí účinky nové medikace. Navýšení dávky agomelatinu z 25 na 50 mg je namístě při nedostatečné nebo chybějící odpovědi na léčbu. Na rozdíl od navýšení dávky SSRI a SNRI není navýšení dávky agomelatinu spojeno s vyšším rizikem výskytu nežádoucích účinků (kromě elevace jaterních testů). Při částečné odpovědi na léčbu je agomelatin možné kombinovat s jiným antidepresivem. Kombinace je dobře tolerovaná s výjimkou fluvoxaminu. Obecně je smysluplná kombinace antidepresiv s různým mechanismem účinku. Kazuistiky dokládají, že agomelatin naplňuje potřeby pacientů s depresivní poruchou v produktivním věku.
LITERATURA
- 1. Rush AJ, Trivedi MH, Wisniewski SR et al. Acute and longer-term outcomes in depressed outpatients requiring one or several treatment steps: a STAR*D report. Am J Psychiatry 2006 Nov; 163 (11): 1905-1917.
- 2. Malhi GS, Outhred T, Hamilton A et al. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for mood disorders: major depression summary. Med J Aust 2018 Mar 5; 208 (4): 175-180.
- 3. Lejoyeux M, Matharan S, de Bodinat C. How to switch to agomelatine after an unsuccessful try with paroxetine or venlafaxine. CNS Spectr 2015 Feb; 20 (1): 29-38.
- 4. Bhat V, Kennedy SH. Recognition and management of antidepressant discontinuation syndrome. J Psychiatry Neurosci 2017 Jun; 42 (4): E7-E8.
- 5. Davies J, Read J. A systematic review into the incidence, severity and duration of antidepressant withdrawal effects: Are guidelines evidence-based? Addict Behav 2019 Oct; 97: 111-121.
- 6. Henssler J, Bschor T, Baethge C. Combining Antidepressants in Acute Treatment of Depression: A Meta-Analysis of 38 Studies Including 4511 Patients. Can J Psychiatry 2016 Jan; 61 (1): 29-43.
- 7. Zuilhof Z, Norris S, Blondeau C et al. Optimized regimens of combined medications for the treatment of major depressive disorder: a double-blind, randomized-controlled trial. Neuropsychiatr Dis Treat 2018 Nov 22; 14: 3209-3218.
- 8. Laux G, Huttner NA; VIVALDI study group. Subgroup analysis of the non-interventional study VIVALDI: agomelatine in treatment-naive patients, in combination therapy and after treatment switch. Int J Psychiatry Clin Pract 2014 Jun; 18 (2): 86-96.
- 9. Medvedev VE. Valdoxan (agomelatine) in combined therapy of moderate and severe non-psychotic depressions. Zh Nevrol Psikhiatr Im S S Korsakova 2012; 112 (5): 37-40.
- 10. Zajecka J, Schatzberg A, Stahl S et al. Efficacy and safety of agomelatine in the treatment of major depressive disorder: a multicenter, randomized, double-blind, placebo-controlled trial. J Clin Psycho-pharmacol 2010 Apr; 30 (2): 135-144.
- 11. Kennedy SH, Emsley R. Placebo-controlled trial of agomelatine in the treatment of major depressive disorder. Eur Neuropsychopharmacol 2006 Feb; 16 (2): 93-100.
- 12. Rink L, Braun C, Bschor T et al. Dose Increase Versus Unchanged Continuation of Antidepressants After Initial Antidepressant Treatment Failure in Patients With Major Depressive Disorder: A Systematic Review and Meta-Analysis of Randomized, Double-Blind Trials. J Clin Psychiatry 2018 May/Jun; 79 (3).





