Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
PRIMÁRNÍ PREVENCE A INTERVENCE U AGITOVANOSTI A AGRESIVITY V KLINICKÉ PRAXI
PRIMARY PREVENTION AND INTERVENTION IN AGITABILITY AND AGGRESSION IN CLINICAL PRACTICE
Jan Vevera1,2,3,4, Andrea Nichtová1,5, Věra Strunzová1,5, Tomáš Petr6, Alexander Nawka7
1 Psychiatrická klinika 1. LF UK a VFN, Praha
2 Fakultní nemocnice Plzeň
3 Národní ústav duševního zdraví, Klecany
4 Institut postgraduálního vzdělávání ve zdravotnictví, Praha
5 Psychiatrická nemocnice Bohnice, Praha
6 Ústřední vojenská nemocnice - Vojenská fakultní nemocnice Praha
7 Institut neuropsychiatrické péče (INEP), Praha
2 Fakultní nemocnice Plzeň
3 Národní ústav duševního zdraví, Klecany
4 Institut postgraduálního vzdělávání ve zdravotnictví, Praha
5 Psychiatrická nemocnice Bohnice, Praha
6 Ústřední vojenská nemocnice - Vojenská fakultní nemocnice Praha
7 Institut neuropsychiatrické péče (INEP), Praha
Tato práce byla podpořena Ministerstvem zdravotnictví České republiky, Agenturou pro zdravotnický výzkum České republiky, čísle grantu AZV 17-32445 a Výzkumným centrem Karlovy univerzity, program číslo 9.
SOUHRN
Vevera J, Nichtová A, Strunzová V, Petr T, Nawka A. Primární prevence a intervence u agitovanosti a agresivity v klinické praxi
Většina psychiatrických pacientů se nechová agresivně. Mnohem častěji se stávají oběťmi násilných činů. Násilí se objevuje především u pacientů s psychotickým onemocněním, bipolární afektivní poruchou nebo s organickým poškozením mozku. V psychiatrické péči se s agresivním pacientem setká téměř každý zdravotnický pracovník a zdůrazňujeme, že bezpečnost zdravotníka je v této situaci prioritou. I když se toto chování odehrává na našem území, tj. v nemocnici, nejsme na ně vždy adekvátně připraveni. V textu shrnujeme možnosti primární prevence násilného chování a strategie, jak předcházet stupňování konfliktů.
Klíčová slova: agitovaný pacient, agrese, prevence, rizikové faktory
SUMMARY
Vevera J, Nichtová A, Strunzová V, Petr T, Nawka A. Primary prevention and intervention in agitability and aggression in clinical practice
Most patients with stable mental illness do not present an increased risk of aggressive behavior; however, they are frequently victims of violent acts. The aggression by patients predominantly occurs in patients with psychotic disorder, bipolar affective disorder or in patients with organic brain damage. Almost every healthcare worker meets patients with aggressive behavior and -under these conditions - it is always necessary to keep in mind that the health of the healthcare professional is essential. Although this behavior takes place in our territory, ie in a hospital, we are not always fully prepared for dealing it. In the current article we summarize the possibilities of primary prevention of violent behavior and strategies to prevent conflict escalation.
Key words: agitated patient, aggression, prevention, risk factors
ÚVOD
Agitovanost, neklid a násilí nejsou diagnostickými kategoriemi. Jedná se o typ chování v mezilidské interakci, které je spojeno s různými psychopatologickými příznaky.1 Termínům souvisejícím s násilným chováním rozumíme takto:
Frustrace - psychický stav, který vzniká v důsledku zamezení uspokojení potřeby nebo dosažení cíle.2
Neklid - stav zvýšené pohybové aktivity, která přechází od mírných forem (jako jsou zvýšená gestikulace, přešlapování, podupávání) až po výrazný celkový neklid, kdy jedinec bezcílně pobíhá a aktivně zasahuje do okolí.3
Agitovanost - vystupňovaná forma neklidu, doprovázená celkovou motorickou aktivací. Neklid i agitovanost jsou doprovázeny pocitem vnitřního neklidu.4
Agrese (z lat. agressio = výpad, útok) je chování, které směřuje k dosažení vytyčeného cíle a projevuje se záměrným poškozováním nebo omezováním jiné osoby nebo věci. Jedná se o chování, které má vědomý cíl nebo účel.5
Verbální agresí rozumíme vyhrožování a urážky. Mohou, ale nemusejí být doprovázeny agitovaností.6
Násilné chování je patologická agrese, jejímž cílem je záměrně někoho poškodit. Jedná se o fyzicky agresivní chování, jako je např. bití, kopání, strkání, házení předmětů, používání zbraně a vyhrožování jejím užitím. Do této definice nezařazujeme násilí proti vlastní osobě, agresivní sny, fantazie a plány.6
Antisociální chování - v angloamerické literatuře se jedná o termín charakterizující chování sahající od verbální agrese až po násilné chování doprovázené nedostatkem empatie.5
Pasivní agresivitou rozumíme chování aktivně znemožňující dosažení rozumného kontaktu nebo vytyčených cílů.5
Hostilita - negativní, nepřátelský, zatrpklý postoj jedince k jinému jedinci nebo k více lidem, nemusí se ale projevovat násilím.6
Stupně agrese - agrese se typicky projevuje ve čtyřech stupních. Prvním stupněm je agrese ideatorní, myšlenková. Druhým stupněm je agrese verbální. Následuje agrese proti předmětům (např. kopání do dveří). Posledním stupněm je fyzická agrese vůči lidem, tato bývá obvykle označována jako násilí.5
Většina duševně nemocných se nechová násilně. Často jsou naopak oběťmi násilných činů. Evolucí a výchovou získané přirozené zábrany agresivity a násilí (genetická příbuznost, infantilní zjev) či její facilitátory (ohrožení způsobené ztrátou zdrojů, včetně zdrojů reprodukčních) mohou být ale vlivem psychických poruch narušeny a riziko agresivního chování je tak u psychiatrických pacientů zvýšeno.4,7 Uživatelé psychiatrické péče jsou ale laickou veřejností považováni za nepředvídatelné a nebezpečné.8 Právě tato domnělá nepředvídatelnost se největší měrou podílí na stigmatizaci duševně nemocných.
Stigmatizační postoje jsou v ČR výrazně vyšší než v jiných evropských státech9 a jsou běžné i v českém denním tisku10 a pomáhají tak vytvářet bariéru v reintegraci pacientů do běžného života. Obavy z nepředvídatelnosti násilného chování se ale nezakládají na faktech. Naše retrospektivní studie11 ukázala, že pokud se pacienti chovají násilně, je jejich jednání nejčastěji zaměřeno proti rodinným příslušníkům a poskytovatelům péče, kteří tvoří tři čtvrtiny obětí11 a riziko si obvykle uvědomují. Kazuistická sdělení naznačuji, že v ČR to byla často policie, kdo nedostatečně reagoval, jak ukazuje např. napadení psychiatra z roku 200312 nebo vražda spáchaná pacientkou propuštěnou z Psychiatrické nemocnice Bohnice v roce 2016.13 Nicméně velká část zdravotnického personálu se s agresivním chováním setká,14 a měla by být proto vyškolena v technikách jeho zvládání.
V české psychiatrické literatuře se ale větší pozornost věnuje farmakologickým intervencím,15,16 zatímco psychoterapeutické intervence nejsou dostatečně popsány a praktikovány.
BEZPEČNÉ PROSTŘEDÍ
Základní podmínkou pro práci s agitovaným či agresivním pacientem je zajistit dostatečný čas, bezpečný prostor a redukci rušivých environmentálních stimulů. Přijetím k akutní hospitalizaci přebírá zdravotnické zařízení část odpovědnosti za průběh zdravotní péče, především za to, že poskytovaná péče bude probíhat bezpečně a bez komplikací. Sebepoškození, sebevražda nebo útěk s následným poruchovým chováním mohou být vnímány jako selhání při poskytování zdravotních služeb, s následným rizikem soudních sporů.
BEZPEČÍ ZDRAVOTNÍKA JE PRIORITOU
Pro zajištění bezpečí zdravotnického personálu je třeba dodržovat obecné bezpečnostní zásady, které shrnujeme v tab. 1. Při poskytovaní lékařské pomoci tváří v tvář nebezpečí, jak je tomu například při lékařských zákrocích u vojenských zdravotníků, platí, že účinnou pomoc může poskytnout pouze zdravý lékař a zdraví zdravotníka je v této situaci prioritou. Při přímém útoku se např. přerušují operace, obdobně lékař neposkytuje pomoc zraněnému v minovém poli, ale vyčká na vyproštění raněného pacienta. Stejně tak v civilním sektoru záchranář vstupuje do rizikového prostoru (např. vraku letadla) teprve tehdy, když to hasiči či bezpečnostní technici označí za bezpečné. Obdobně při kontaktu s agresivním pacientem je základem zajistit bezpečí zdravotníka.17

Při řešení obtížných situací je pro personál důležitý pocit, že se může spolehnout na své kolegy. Zároveň mu v jejich řešení pomáhá jistota vhodně technicky zajištěného a uzpůsobeného oddělení. Pro vytvoření bezpečné atmosféry na oddělení je proto důležité věnovat pozornost obsazení týmu s ohledem nejen na kvalifikaci personálu, ale také na jeho zkušenosti a genderové uspořádání týmu (přítomnost mužského personálu ve směně).
BEZPEČÍ PACIENTA
Agitovanost či násilí mohou narušit běžné standardní diagnostické procedury, které obvykle předcházejí hospitalizaci na psychiatrických odděleních. V počáteční fázi diagnostického procesu není nutné stanovit přesnou psychiatrickou diagnózu, ale prvořadé je vyloučit somatické komorbidity ohrožující pacientův život. Pokud se tyto objeví, nemocného neprodleně odesíláme k adekvátní somatické péči a léčbě. Nejčastější varovné příznaky jsou uvedeny v tab. 2.
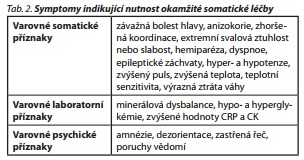
Častým důvodem agitovanosti je kognitivní deficit, který se demaskuje nebo prohloubí po přemístění z pacientova důvěrně známého místa (např. domova) do nemocnice. Adekvátním řešením je co nejrychlejší úprava somatického stavu a návrat do původního prostředí, nikoliv krátkodobé překlady na psychiatrii "aby se pacient uklidnil", protože opakované změny prostředí naopak prohlubuji zmatenost, agitovanost a z ní pramenící agresi pacienta.
PSYCHOLOGICKÉ FAKTORY
Většina pacientů vyhledává lékaře kvůli symptomům, které jsou doprovázeny fyzickou bolestí, psychickým napětím, úzkostmi, obavami a strachem, ať už o sebe, či o své blízké. Tyto symptomy vedou k frustraci, která je jedním z nejčastějších spouštěčů agresivního jednání. Je nutné zdůraznit, že frustrace vždy nevyplývá pouze z jednání ostatních, ale i z pocitů vlastního selhání. Často nepochopeným důvodem agrese je snaha překonat úzkost nebo hájit svou důstojnost a čest. Pacient, který se náhle ocitl na neznámém místě (např. v nemocnici), se může cítit frustrovaný a bezmocný. Vyšetření či hospitalizaci může vnímat jako svoje selhání nebo ponížení, proto je vhodné s ním empatizovat a opakovaně mu nestigmatizujícím způsobem vysvětlovat smysl vyšetření. Nemocný citlivě vnímá a reaguje na skutečnosti, které nové prostředí přináší, např. nedostatek času, delší čekací doba či nedostatky v nemocničních službách (strava, ubytování). Tyto faktory může pacient zaměňovat za nedostatek respektu vůči své osobě. Adekvátní reakcí je omluvení se za nedostatky, i když za daný problém (např. rekonstrukce oddělení, velké množství pacientů, nefungující přístup do databáze laboratorních údajů, nefungující WC atd.) není ošetřující personál osobně zodpovědný. V očích pacienta je zdravotník reprezentantem daného zařízení a omluva je namístě. Vždy je třeba si připomínat, že agitovaný nebo rozrušený pacient neuvažuje a nejedná racionálně.
ENVIRONMENTÁLNI STRESORY
Vliv prostředí na poskytování psychiatrické péče bývá často podceňován. Agresivní reakce je pravděpodobnější při vyšší teplotě a hluku, nepořádku, přítomnosti nebezpečných předmětů a v nepřehledném prostoru.4,18,19 Tyto environmentální faktory představují podobné stresory jako fyzická bolest. Expozice násilným stimulům ve formě filmů, TV, videoher, agresivních sportovních událostí a zbraní usnadňuje přístup k hostilním myšlenkám a afektivním stavům spojeným s agresí.
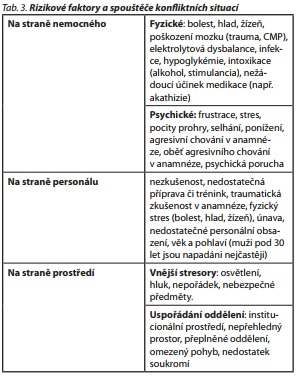
Pravděpodobnost výskytu agrese zvyšuje také přeplněnost oddělení.20 Nedostatek fyzického prostoru způsobuje hlavně vznik verbální agrese. Jako vysvětlení se nabízí eskalace stresu. Přeplněnost způsobuje narušení osobního prostoru pacienta. Frustrující je i neustále vyrušování ostatními pacienty nebo personálem a nucení do socializace v omezeném prostoru. Rizikové faktory a spouštěče agresivního chovaní jsou shrnuty v tab. 3.
Institucionální prostředí, syndrom vyhoření personálu a nedostatek času na práci s pacientem v porovnání s administrativní činností jsou další faktory zvyšující pravděpodobnost agitovanosti a agrese.21 Mezinárodní normy doporučují řadu skupinových a individuálních terapeutických aktivit, které dohromady dosahují v průměru nejméně 2,5 hodiny denně a více, a k tomu ještě individuální kontakt s lékařem. Ve skutečnosti jsou ale tyto normy např. v Anglii zřídka splněny.22 Syndrom vyhoření u personálu jako facilitator vzniku násilí je dokonce v ČR někdy označován za diagnózu českého zdravotnictví.23 To, co může na druhé straně pomoci jako protektivní faktor před vznikem násilí, je ze strany zdravotnického zařízení dostatečná délka akutní hospitalizace.21
Detailně byl zkoumán vliv prostředí na používání omezovačích opatření.18 V rámci rozsáhlé studie byly identifikovány tři hlavní faktory vedoucí ke snižování použití omezovačích opatření:
- dostatečné soukromí pro pacienty (možnost uchýlit se do privátního prostoru);
- vyšší úroveň pohodlí (pozitivní "domácí" atmosféra na oddělení);
- dobrá přehlednost oddělení (široké chodby, centrálně umístěná pracovna sester aj.).
Naopak v prostředí s přílišným důrazem na bezpečnost a sledování pacientů na úkor pozitivní domácí atmosféry byl zaznamenán vyšší výskyt situací s nutností použití omezovačích prostředků.
Nedílnou součástí vybavení akutních psychiatrických oddělení by měl být funkční kamerový systém a také systém tísňového volání pomoci. Vhodným doplňkem monitoringu mohou být čidla pohybu na toaletách či v koupelnách a užití bezpečnostního zapalovače na kuřárnách.
ZÁVĚR
Většina psychiatrických pacientů se nechová agresivně, ale v psychiatrické péči se s agitovaným nebo agresivním pacientem setká téměř každý zdravotnický pracovník. Toto chování se odehrává na našem pracovišti a je možné se na ně připravit. Rizikové faktory a spouštěče agresivního chovaní můžeme identifikovat na straně personálu, na straně nemocného a rovněž ho ovlivňují faktory prostředí. Všechny tyto faktory můžeme ovlivňovat a riziko agitovanosti a agresivity zmenšovat. Při jednání s násilně se chovajícím pacientem je prioritou bezpečí zdravotníka. Násilné chování u pacienta může vést k změně běžných postupů. V počáteční fázi diagnostického procesu není nutné stanovit přesnou psychiatrickou diagnózu, ale je nutné vyloučit somatické komorbidity ohrožující pacientův život. Pokud k agresivnímu chování dojde, základní intervencí je deeskalace, kterou popíšeme v druhém díle tohoto článku.
LITERATURA
- 1. Vevera J, Jirák R, Uhrová T et al. Možnosti ovlivnění agitovaného a násilného chování v psychiatrické praxi. Psychiatrie pro praxi 2007; 2: 66-71.
- 2. Paulík K. Psychologie lidské odolnosti. Praha: Grada Publishing 2010: 240.
- 3. Petr T, Marková E. Ošetřovatelství v psychiatrii. Praha: Grada Publishing 2014: 296.
- 4. Latalová K. Agresivita v psychiatrii. Praha: Grada Publishing 2013: 240.
- 5. Vevera J, Stopka R Agrese a násilí. In: Raboch J, Pavlovský P et al. Psychiatrie. Praha: Nakladatelství Karolinum 2012: 139-161.
- 6. Höschl C, Libiger J, Švestka J. Psychiatrie. Praha: Tigis 2004: 883.
- 7. Černý M. Violence in persons with and without psychosis in the Czech Republic: Risk and protective factors. Neuropsychiatr Dis Treat 2018; přijato k publikaci.
- 8. Angermeyer MC, Matschinger H. The stigma of mental illness: effects of labelling on public attitudes towards people with mental disorder. Acta Psychiatr Scand 2003; 108: 304-309.
- 9. Winkler P, Mlada K, Janoušková M et al. Attitudes towards the people with mental illness: comparison between Czech medici doctors and general population. Soc Psychiatry Psychiatr Epidemiol 2016; 51 (9): 1265-1273.
- 10. Nawková L, Nawka A, Adámková T et al. The Picture of Mental Health/ Illness in the Printed Media in Three Central European Countries. J Health Commun 2012; 17 (1): 22-40.
- 11. Vevera J, Hubbard A, Veselý A, Papežova H. Violent behavior in schizophrenia: retrospective study off our independent samples from Prague 1949 to 2000. Br J Psychiatry 2005; 187: 426-430.
- 12. Riebauerová M. Ještě dnes občas vidím tu mačetu, říká psychiatr Hynek. iDNES.cz. Získáno 5. 4. 2008 z https://zpravy.idnes.cz.
- 13. Kabátová M, Kabátová Š. Vražda na Andělu: Chybovali policisté, když útočníci před 14 dny nezadrželi?. Lidovky.cz. Získáno 23. 7. 2016 z https://www.lidovky.cz.
- 14. Phillips JR Workplace Violence against Health Care Workers in the United States. N Engl J Med 2016; 374 (17): 1661-1669.
- 15. Vevera J, Oktábec Z, Perlík F et al. Diazepam i. m. - the Most Common, but Inappropriate Medication for Management of Acute Anxiety, Agitation and Aggression. Česká a Slovenská Neurologie a Neurochirurgie 2014, 77/110 (6): 760-764.
- 16. Mohr P, Knytl P, Voráčková V, Bravermanová A, Melicher T. Long acting intertable antipsychotics for prevention and management of violent behaviour in psychotic patiens. Int J ClinPract 2017; 71: 1-7.
- 17. Vevera J, Černý M. Zvládání agitovanosti a násilného chování. Psychiatrie pro praxi 2011; 12 (2): 58-60.
- 18. van der Schaaf PS, Dusseldorp E, Keuning FM, Janssen WA, Noorthoorn EO. Impact of the physical environment of psychiatric wards on the use of seclusion. Br J Psychiatry 2013; 202: 142-149.
- 19. Virtanen M, Vahtera J, Batty GD. Overcrowding in psychiatric wards and physical assaults on staff: data-linked longitudinal study. Br J Psychiatry 2011; 198: 149-155.
- 20. Bradley NG, Kumar S, Ranclaud M, Robinson E. Ward crowding and incidents of violence on an acute psychiatric inpatient unit. Psychiatr Serv 2001; 52 (4) : 521-525.
- 21. Craig TKJ. Shorter hospitalizations at the expense of quality? Experiences of inpatient psychiatry in the post institutional era. World Psychiatry 2016; 15 (2): 91-92.
- 22. Csipke E, Flach C, McCrone P, Rose D, Tilley J, Wykes T, Craig T. Inpatient care 50 years after the process of deinstitutionalisation. Soc Psychiatry Psychiatr Epidemiol 2014; 49 (4): 665-671.
- 23. Raboch J, Ptáček P, Kebza V. Burnout syndrom jako mezioborový jev. Praha: Grada Publishing 2013: 168.





