Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
DEESKALACE - ZÁKLADNÍ INTERVENCE KE ZVLÁDÁNÍ NÁSILÍ
DEESCALATION - BASIC INTERVENTIONS FOR COPING WITH VIOLENCE
Jan Vevera1,2,3,4, Andrea Nichtová1,5, Věra Strunzová1,5, Tomáš Petr6, Alexander Nawka7
1 Psychiatrická klinika 1. LF UK a VFN v Praze
2 Fakultní nemocnice Plzeň
3 Národní ústav duševního zdraví, Klecany
4 Institut postgraduálního vzdělávání ve zdravotnictví, Praha
5 Psychiatrická nemocnice Bohnice, Praha
6 Ústřední vojenská nemocnice - Vojenská fakultní nemocnice Praha
7 Institut neuropsychiatrické péče (INEP), Praha
2 Fakultní nemocnice Plzeň
3 Národní ústav duševního zdraví, Klecany
4 Institut postgraduálního vzdělávání ve zdravotnictví, Praha
5 Psychiatrická nemocnice Bohnice, Praha
6 Ústřední vojenská nemocnice - Vojenská fakultní nemocnice Praha
7 Institut neuropsychiatrické péče (INEP), Praha
SOUHRN
Vevera J, Nichtová A, Strunzová V, Petr T, Nawka A. Deeskalace - základní intervence ke zvládání násilí
Deeskalace je způsob chování a komunikace, který vede ke snížení napětí u pacienta i u ošetřujícího personálu. Vždy je třeba mít na paměti, že bezpečnost zdravotníka je prvořadá. Prvním krokem deeskalace je vyhodnocení situace a zjištění anamnestických informací o pacientovi. V počáteční fázi diagnostického procesu není nutné stanovit přesnou psychiatrickou diagnózu, ale vyloučit somatické komorbidity ohrožující pacientův život. Zjišťujeme důvody, stadia a rizikové faktory konfliktu. Důležité je uvědomit si vlastní reakce, zachovat klid a nedat impulsivní odpověď. Druhým krokem je správná komunikace, která obnáší informovanost pacienta o tom, co se s ním děje a bude dít, což podporuje jeho důvěru. Podstatný je soulad mezi verbální a neverbální komunikaci. V neverbální komunikaci je důraz kladen na proxemiku, kineziku a adekvátní prozodii. Třetím krokem je vyjednávání, jehož základním cílem je změnit konfrontaci na diskusi. S pacientem potřebujeme dosáhnout shody. Pro ulehčení komunikace je vhodné zajistit i násilně se chovajícímu pacientovi alespoň jistou míru kontroly nad situací. Usilujeme ale o jasné nastavení hranic. Použitím správného postupu deeskalace násilí dokážeme předcházet stupňování konfliktů a vyhneme se tak další traumatizaci pacienta.
Klíčová slova: agitovaný pacient, deeskalace, násilí, neverbální komunikace, verbální komunikace, vyjednávání, vyhodnocení situace
SUMMARY
Vevera J, Nichtová A, Strunzová V, Petr T, Nawka A. Deescalation - basic interventions for coping with violence
Deescalation is the way of behavior and communication which leads to a decrease of tension in the patient as well as caregivers. The first important step is an assessment of the situation which consists of finding out patients anamnestic data. In the initial phase of diagnostic process, it is not necessary to set the right psychiatric diagnosis, but to exclude the somatic comorbidities threatening patients life and identify the reasons, states and risk factors of the conflict. It is important to be aware of our own reactions, stay calm, don´t give an impulsive answer and identify the reason of patients agitation. The second step is a correct communication based on informing patient about what happens and will happen which enhances his trust. The consistency of verbal and nonverbal communication is of most importance. In nonverbal communication, the emphasis is on proxemics, kinesis and adequate prosody. The third step is a negotiation, which primary aim is to change the confrontation to the discussion. We have to reach a consensus with the patient. To facilitate communication, it is advisable to provide the patient with at least some degree of control, even if he behave violently; however we should always try to set limits. The proper use of the deescalation of violence can prevent escalation of the conflict and avoid a patients traumatization.
Key words: agitated patient, assessment of the situation, deescalation, negotiation, nonverbal communication, violence, verbal communication
ÚVOD
I když se většina psychiatrických pacientů nechová agresivně, téměř každý zdravotnický pracovník se s agresivním pacientem ve svém zaměstnání setká.
Obecně se v psychiatrické literatuře věnuje především pozornost farmakologickým intervencím1,2 u agitovanosti a agresivity, zatímco psychoterapeutické intervence nejsou dostatečně popsány a praktikovány, proto se v následujícím textu zabýváme deeskalací násilí jako základním nástrojem pro zvládání agitovanosti pacienta, který navazuje na náš předchozí článek s názvem Primární prevence a intervence u agitovanosti a agresivity v klinické praxi.
DEESKALACE - ZKLIDNĚNÍ AGRESIVNÍHO NEMOCNÉHO
Základní intervencí, která předchází ostatním terapeutickým aktivitám, je deeskalace. Deeskalace je takový způsob chování a komunikace, který vede ke snížení napětí pacienta a také ošetřujícího personálu.3 Skládá se ze tří složek - vyhodnocení situace, komunikace (verbální a neverbální) a taktiky vyjednávání. Pro úspěšnou deeskalaci je nutné, aby si zdravotník uvědomoval své emoce a okolnosti dané situace, aby ji mohl správně vyhodnotit.
Nezbytné je zajistit dostatečný čas a prostor. Nedodržování této zdánlivé samozřejmosti je často důvodem konzilií vyžádaných pro agresivitu.
Vyhodnocení situace
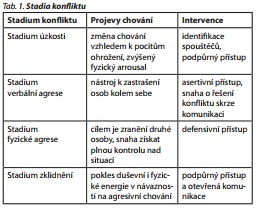
Vyhodnocení situace znamená schopnost posoudit, co se děje, proč se to děje a co se asi bude dít dále, a navrhnout odpovídající intervence. Důležité je získat co nejrychleji potřebné anamnestické informace. Ty získáváme od rodinných příslušníků, zdravotního personálu, policie a ze zdravotních záznamů. S využitím těchto informací se pokusíme odhadnout, v jakém stadiu konfliktu se pacient nachází (tab. 1).
Při zvládání agrese je nutné získat čas, zachovat klid (nebo alespoň klidně vypadat) a hledat příčiny pacientovi agresivity a poskytnout prostor k přehodnocení. Kromě vnitřních faktorů, zmíněných výše (bolest, úzkost, frustrace, pocity selhání, ponížení, prohra), hrají ve vyhodnocení a následném přehodnocení roli stimuly vycházející z prostředí, ve kterém se osoba aktuálně nachází nebo nedávno nacházela. Nepříznivé a zatěžující zevní faktory mohou usnadnit vznik násilí. Čas k přehodnocení potřebuje i zdravotník. Především je důležité si uvědomit vlastní reakce. Přirozenou reakcí na agresivitu je boj nebo útěk. Vzhledem k tomu, že tato situace se odehrává v centru "našeho teritoria", je naše útočná reakce, ve smyslu hostilních reakcí, mnohem pravděpodobnější. V této fázi může též dojít k přehodnocení dosavadního chápání příčiny a záměru provokace. Je nutné získat čas, zachovat klid a hledat příčiny pacientovy agresivity.
Komunikace
Při komunikaci platí, že použitím vhodných komunikačních technik můžeme často násilnému chování předcházet. Informování pacienta o tom, co se s ním děje a bude dít, napomáhá k vytvoření důvěry mezi pacientem a zdravotnickým personálem a často eliminuje vznik násilného chování.
Komunikace mezi zdravotníkem a pacientem by měla být především neprovokativní. Verbální a neverbální komunikace by měla být v rovnováze. Ve stresové situaci se skladba komunikace mění. Pekara4 odhaduje, že 50 % komunikace zaujímá neverbální složka, 40 % tón hlasu a jenom 10 % verbální složka. Pro porovnání, přibližně 90 % emoční informace a 50 % celkové informace v mluvené angličtině není komunikováno slovem, ale jazykem těla, a to především tónem hlasu.5
Bez ohledu na etiologii agitace pacienta, zdravotník by vždy měl mít na paměti, že jde o akutní stav a ten si vyžaduje okamžitou intervenci, abychom mohli zvládat symptomy nemoci a předejít zraněním. I když prostředí je důležitou součástí deeskalace pacienta, verbální a neverbální komunikace jsou často klíčem k úspěšnému zvládnutí pacienta a jeho naklonění ke spolupráci.6 Užití nekontaktní deeskalace má několik výhod:
- - fyzická síla užívaná personálem podporuje pacienta v názoru, že je nutné se bránit a vyřešit konflikt násilím;
- - při užití fyzické síly se často prodlužuje pacientova hospitalizace,
- - vyhneme se možnosti zranění jak na straně pacienta, tak i na straně personálu.
Neverbální komunikace
Neverbální komunikace představuje důležitý aspekt komunikace. Mezi její součásti patří:
- - proxemika, která se zabývá pozicemi, které zaujímáme v prostoru;
- - kinezika, která se zabývá interpretací pohybů těla v sociálních interakcích, jakými jsou postoj, výrazy obličeje a gesta;
- - prozódie, která pak představuje nejazykovou složku ústní komunikace.
Proxemika
To, jak nakládáme s osobním prostorem, je důležité nejenom pro zklidnění situace, ale i pro bezpečnost zdravotnického personálu.
Mezi třemi nejčastějšími důvody, proč dochází k napadení zdravotnických pracovníků, jsou hned dva s tím související.
Za prvé, chyba při udržování bezpečné vzdálenosti nebo pozice při eskalaci konfliktu nebo přímém ohrožení. Za druhé, chyba při zajištění únikového východu. Třetím je pak pochybení při rozpoznání signálu hrozícího nebezpečí.
Když přistupujeme a komunikujeme s osobou v úzkostné fázi, měli bychom dodržovat vzdálenost přibližně 1,2 m (orientačně vzdálenost dvou paží). Je to prostor důležitý nejenom pro bezpečí pacienta, ale taky pro bezpečí personálu, aby se uměl vyhnout fyzickým atakám pacienta. Přibližování k pacientovi zmenšuje jeho osobní prostor a zvyšuje tak napětí a negativní emoce u pacienta.7 Doporučuje se přistupovat k pacientovi ze strany, protože to bývá vnímáno pacientem jako starostlivý, ale neohrožující přístup, avšak nedoporučuje se otočení zády. Zdravotník by neměl stát v konfrontačním postavení - čili ne čelem k pacientovi, ale v úhlu.7
Při komunikaci s nemocným ve fázi verbální agrese dodržujeme vzdálenost přibližně 1,8 m (orientačně na vzdálenost tří paží) a - pokud možno - přistupuje se ze strany. Tento přístup je totiž nejbezpečnější v případě kdyby došlo k další eskalaci situace. Ve fázi fyzické agrese se pak uchylujeme k jednomu z následujícího: buď zakročíme, nebo utečeme, nebo se schováme. Vždy platí pravidlo, že bezpečnost zdravotníka je prioritou.
Kinezika
V úzkostné fázi je potřeba věnovat pozornost a správně reagovat na tyto neverbální známky stresu: rozechvělé rty, popocházení, ošívání se, mračení se, sklopení očí, hlasité povzdechování, zvýšení hlasu či ohlížení se. V mezičase by měl zdravotník věnovat pozornost svému vlastnímu neverbálnímu projevu, který by měl být podpůrný: přistupování z úhlu; udržování očního kontaktu, zvláště během naslouchání; přikyvování hlavou na znamení pochopení; hlava nakloněná dopředu a lehce do strany; ruce otevřené a vepředu; udržování odstupu 1,2 metru od pacienta.
Oční kontakt musí být přiměřený, pohled z očí do očí je emočně velmi silný a nesmí trvat dlouho, naopak častá odhlížení a těkavý pohled jsou vnímány jako projevy nejistoty. Lepší jsou krátká odhlédnutí k zemi než pohledy do dálky a za pacienta, které mohou být vykládané jako nejistota. Oční kontakt je důležitý, protože vzbuzuje důvěru a zájem. Nedoporučuje se však pohled delší než šest vteřin. Pohled by se měl na chvíli odvrátit na jiné místo. Někdy se také využívá technika "třetího oka", když se hledí doprostřed čela pacienta, což umožňuje sledovat mimické výrazy tváře pacienta a zároveň se mu nehledí přímo do očí.8
Důležité je respektovat neverbální signály pacienta (např. ústup, otočení hlavy) a jeho osobní prostor. U osob s paranoidními bludy je tento obvykle elipsoidní s větší částí za jejich zády. Postoj zdravotníka nesmí být útočný (ruce v bok) ani defenzivní (ruce zkřížené na prsou). Jako negativní gesta mohou být vnímána: krčení ramen, vrtění hlavou, ruce za zády nebo v kapsách, neklidné pohyby rukou a podobně.9 S nemocným by se mělo komunikovat ve stejné výšce a nejlépe vsedě. Nikoliv konfrontačně proti sobě, vhodnější je natočit židle do úhlu, což umožňuje, aby měl pacient s lékařem kontakt a zároveň se tomuto kontaktu mohl bez problémů vyhnout.
Pacient může i doteky vnímat jako ohrožující. Je-li třeba dotek, např. z důvodu tělesného vyšetření, vždy o tom pacienta předem informujeme.
Je důležité, aby chování signalizovalo bezpečí a klid, ne hrozbu nebo nejistotu. Fyzická agrese je zřejmá. Méně výrazné však mohou být neverbální znamení tomu bezprostředně předcházející: proud řeči náhle ustane; ukončení očního kontaktu; ruce se sevřou v pěst; nemocný naváže upřený pohled; dochází k nezvyklému přibližování. Primární reakce by měla být defenzivní a měly by být zahájeny okamžitě kroky k zajištění vlastního bezpečí.
Ve fázi zklidnění, následující po fázi verbální nebo fyzické agrese, je typické, že rychlé pohyby ustávají a jsou více kontrolované; hlas se ztišuje a je jemnější; dochází k opětovnému sklopení očí nemocného.
Prozódie
Zvukové vlastnosti jazyka zahrnují přízvuk, frázování, rytmus či intonaci. Během všech stadií konfliktu zachováváme klidný, přesvědčivý hlas. Vyhýbáme se hlasitému projevu a ostrému tónu.
Verbální komunikace
Základním pravidlem je nedat impulzivní odpověď. Je častou chybou, že se více členů terapeutického týmu snaží přispět svou měrou k vyřešení situace, ale při deeskalaci by měl na pacienta vždy mluvit jenom jeden člověk, který je v této oblasti zaškolen. Víc lidí by mohlo pacienta zmást a tím eskalovat násilí.10 Užívají se vždy jednoduchá slova a krátké, srozumitelné věty, a ne složitá souvětí, kterým by pacient nemusel rozumět. V jedné větě podáme vždy pouze jednu informaci. Pacientovi je potřeba poskytnout dostatek času na to, aby pochopil, co mu bylo právě řečeno, nepodáváme mu hned doplňkové informace. Důležité informace opakujeme.
Co se týče verbální deeskalace, je třeba si pamatovat, že slušné chování je na prvním místě. Pacient by měl zdravotníka znát, proto by se mu měl zdravotník při prvním kontaktu vždy představit. Pacient by měl být oslovován příjmením.7

Při komunikaci s pacientem je důležité identifikovat jeho potřeby a pocity a naslouchat, co říká. Užívat by se mělo aktivní naslouchání (tab. 2). Ošetřující personál by měl svými slovy, konverzací a jazykem těla dávat najevo, že věnuje pozornost tomu, co pacient říká a cítí. Jako posluchač by měl být zdravotník schopen zopakovat, co mu bylo řečeno jinými slovy a objasňujícím způsobem. Většinou se využívají slovní formulace jako "řekněte mi, zda tomu rozumím správně".7 Pro shrnutí uvádíme v tab. 2 pět zásad aktivního a empatického naslouchání.
Intoxikovaní pacienti nebo pacienti s demencí vnímají spíše tón než obsah našich slov. Při komunikaci je vždy nutno mluvit klidným hlasem. Oslovování pacienta by mělo být, jak je uvedeno výše, příjmením - dodává to komunikaci profesionální ráz a je to vnímáno jako projev respektu. Místo rázného "Tak co se tu děje" spíše "Pane Nováku, rád bych se o problému dozvěděl více, můžete mi prosím říci, co se stalo". Pacientovy hodnotící soudy "To je hrozné, co si tu dovolují", "Nemáte právo mě tady držet!"
"Je to tady jako ve vězení!" není třeba komentovat. Osobní slovní útoky přehlížíme, zdravotní personál by se měl snažit porozumět důvodům pacientova hněvu.3,6
Vhodné je sdělit pacientovi své pocity ("to, jak kopete do dveří, mě zneklidňuje") a také vyjádřit nesouhlas s chováním pacienta, nikoliv však s ním jako s osobou ("nelíbí se mi, že tady křičíte, jste asi hodně rozrušen").11
Je vhodné s pacientem empatizovat a pomoci mu zlost vyjádřit, legitimizovat jeho reakce a neodsuzovat ho. Je vhodné uvědomit si, že agrese patří mezi emoce, které nás posilují. Tuto energii je možné využít a převést ji na prospěšnou aktivitu ("Rozumím vašemu vzteku, který je oprávněný a je lepší, když máte vztek, než kdybyste to vzdával. Uvažte jen, zda je užitečné obracet jej proti lidem, kteří vám chtějí pomoci").6
Zvýšená agrese patří k základnímu osobnostnímu vybavení osob s disociální poruchou osobnosti. Také zde se doporučuje nejednat podle přísloví "Na hrubý pytel hrubá záplata". Naopak taktika otevřených dveří může agresora překvapit, zaskočit, "vzít mu vítr z plachet".6 Podobně pokud se pacient přímo či nepřímo snaží vzbudit strach, je vhodné přiznat, že se bojíte, a proto ho nemůžete léčit. Ukazujeme tak, že přístup, na který byl pacient zvyklý z přirozeného prostředí (vzbuzení strachu jako prostředek dosažení cíle), funguje jen částečně. Pacient v nás sice dokáže vyvolat strach, což otevřeně přiznáme, ale nevede to k možnostem manipulace, a tedy k dosažení zamýšleného cíle. Pokud by pacient pokračoval v cíleném vzbuzování strachu, upozorníme ho, že takovou situaci předáváme k řešení policii.
Vyjednávání
Základním cílem vyjednávání je změnit konfrontaci na diskusi, proto je důležité vyhýbat se výhrůžkám a ultimátům. Zdravotník vystupuje jako osoba ochotná a schopná pomoci.
Agresivní chování je často reakcí na subjektivně pociťovanou prohru vyvolanou pocity úzkosti, bezmoci nebo ponížení. Pacient se může cítit dosavadní komunikací s lékařem zahnaný do kouta (výsledek situace výhra-prohra). Při vyjednávání se vždy zdravotnický tým snaží dosáhnout výsledku výhra-výhra. Toho je možné docílit tak, že se nemocnému nabídne jistá míra kontroly nad situací, čímž se snižují jeho pocity bezmoci. Pacient získá možnost volby - nabízí se mu více řešení situace (behaviorálních i farmakologických).7
Další možností je odvedení pozornosti, čehož lze dosáhnout tím, že se pacientovi nabídne něco k pití, případně k jídlu ("Určitě po tom všem, co jste dnes zažil, musíte mít žízeň, mohu vám nabídnout čaj nebo vodu?").
Je potřeba najít s pacientem místo shody. Jsou 3 způsoby, jak se můžeme s pacientem shodnout.7
Shodnout se můžeme na pravdivých údajích (např. "Ano chápu, že nechcete užívat léky, po kterých jste utlumený. Mohu vám říci, jaké jsou další možnosti?").
Dále se můžeme shodnout na základních principech. Pacienti si častokrát stěžují na zacházení, které nerespektuje jejich důstojnost, například převezení na oddělení policií (lze využít jako startovací bod). Nemusíme se vyslovovat k tomu, zda to bylo správné či ne, ale sdělit např. "Pane Nováku, souhlasím s vámi, že každý si zaslouží zacházení, které je založené na respektu". Častým důvodem pacientovy agrese bývá jeho potřeba zdůraznit a prosadit své přání, svou vůli. "Nebudu už dál užívat ty vaše chemikálie," volá pacient a bouchá do stolu. Správnou reakcí je snaha dobrat se k racionálnímu jádru jednání, vybídnout pacienta, aby sdělil, co mu na lécích nejvíce vadí, a vyjádřit empatii, např. "Jestli vám dobře rozumím, působí vám lék únavu. Řeknu vám teď, jaké jsou další možnosti."
Třetí možností je souhlasit s tím, že to, co říká, je pravděpodobné či možné. Když pacient křičí "Každému by vadilo být tu zavřený", můžeme souhlasit s tím, že určitě jsou lidé, kterým by to také vadilo. V každém případě se musíme snažit souhlasit s pacientem v co nejvíce bodech. Pokud to není možné, můžeme se alespoň shodnout na tom, že se neshodneme.13 Nezapomínejme, že nejkrásnější slovo je "ano".
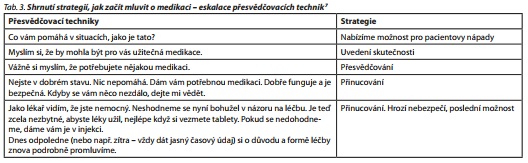
Je vhodné umět pracovat i se strategií stupňování vyjednávačích technik (tab. 3).
V rámci vyjednávání je důležité nastavit hranice. Jasně bychom měli verbalizovat, co již není ochoten zdravotnický personál tolerovat, a přidat bychom měli i sdělení o důsledcích nedodržení hranic. Měli bychom šetřit se slovy, snažit se vyhnout varování nebo vyhrožování (nevhodné - "dám vám ještě jednu šanci") a hádce. Nabídky je vhodné opakovat. Výhrady vůči chování můžeme užívat, ale je důležité se vyhnout osobním komentářům a zobecňujícím sdělením. Trváme na takových hranicích, které jsou pacient i zdravotník schopni v daném zařízení dodržet.7
Při vystupňování neklidu se ukončuje hovor například tak, že se pacientovi vysvětlí, že je potřeba jeho případ konzultovat s nadřízeným či kolegou. Dále se postupuje za přítomnosti dostatečného počtu ošetřujícího personálu, případně se volá policie.14 Nelze za cenu vlastního ohrožení zabránit pacientovi v odchodu. Je potřeba si připustit, že ne za všech okolností povede deeskalace ke zklidnění pacienta.
Pokud není efekt deeskalace dostatečný, přikračuje se k dalším postupům - farmakoterapii, fyzickému omezení pacienta, nedobrovolné hospitalizaci. Nicméně v deeskalaci se i nadále pokračuje. Vždy přitom vysvětlujeme a popisujeme smysl prováděných intervencí ("Snažíme se vám pomoci, pane Nováku, podáme vám lék na zklidnění"). I v takové situaci se stále snažíme poskytnout možnost volby: "Je nutné vám podat lék. S jakými léky máte lepší zkušenosti?"
K provedení deeskalace je vždy nutné vyhradit si dostatek času a prostoru. Potřebné je mít na mysli, že klid je stejně tak "nakažlivý" jako strach nebo panika. Když jsou pacienti zlostní, častokrát nenaslouchají slovům, ale vidí a reagují na to, co říká zdravotník svým tělem.6
ZÁVĚR
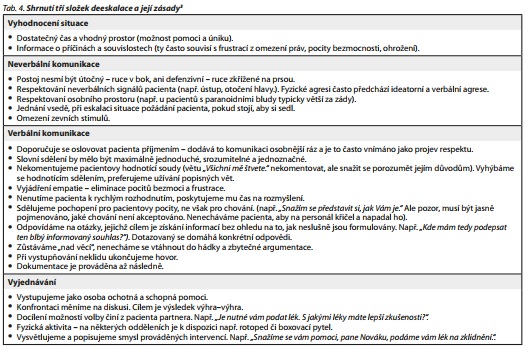
Ve zdravotnických zařízeních přicházíme do kontaktu i s pacienty, které je nutno zklidnit, proto by každý zdravotník měl ovládat základní kroky deeskalace (tab. 4), aby byl schopen předejít svému i pacientovu zranění nebo zranění dalšího personálu. Správně zvolenou formou komunikace neverbální i verbální dokážeme často předcházet vzniku konfliktu nebo jeho stupňování. Vždy je třeba mít na paměti, že bezpečí zdravotníka je prioritou.
Deeskalace by měla být první volbou v přístupu k pacientovi s násilným nebo agitovaným chováním. Pokud to situace ihned neumožňuje, měli bychom k deeskalaci přistoupit co nejdříve po zabezpečení základních život a zdraví ohrožujících somatických stavů a poskytovat ji paralelně s potřebnou farmakoterapii.
LITERATURA
- 1. Vevera J, Oktábec Z, Perlík F et al. Diazepam i. m. - the most common, but inappropriate medication for management of acute anxiety, agitation and aggression. Česká a Slovenská Neurologie a Neurochirurgie 2014; 77/110 (6): 760-764.
- 2. Mohr P, Knytl P, Voráčková V, Bravermanová A, Melicher T. Long acting intertable antipsychotics for prevention and management of violent behaviour in psychotic patiens. Int J ClinPract 2017; 71: 1-7.
- 3. Vevera J. Pacienti s násilným chováním. In: Papežová H. et al. Naléhavé stavy v Psychiatrii. Praha: Maxdorf 2014: 48-61.
- 4. Pekara J. Komunikace jako sebeobrana zdravotníka. Praha: Institut postgraduálního vzdělávání ve zdravotnictví 2015: 87.
- 5. Elgin SH. Language in emergency medicíně: A verbal self-defense handbook. Bloomington, IN: XLibrisCorporation 1999.
- 6. Honzák R. Komunikační pasti v medicíně. Praha: Galén 1999: 165.
- 7. Richmond JS, Berlin JSF, Fishkind AB et al. Verbal de-escalation of the agitated patient: Consensus statement for American Association of Emergency Psychiatry. WestJEM 2012; 8 (1): 17-25.
- 8. Sagan S. Awakening the Third Eye. Australia: Clairvision 2007: 279.
- 9. Nöllke M. Trénink slovní sebeobrany. Praha: Grada 2011: 120.
- 10. Hájková E. Rétorika pro pedagogy. Praha: Grada 2012: 208.
- 11. Petr T, Marková E. Ošetřovatelství v psychiatrii. Praha: Grada 2014: 296.
- 12. Zelman M, Hollý K, Bračoková H. Zvládanie akútneho psychomotorického nekludu a agresivity pacienta. Psychiatr praxi 2006; 7 (4): 85-190.
- 13. Paulík K. Psychologie lidské odolnosti. Praha: Grada 2010: 240.
- 14. Latalová K. Agresivita v psychiatrii. Praha: Grada 2013: 240.





