Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
KATATONIE: ČASTO SE VYSKYTUJÍCÍ KLINICKÝ SYNDROM, ROZPOZNATELNÝ A LÉČITELNÝ
A COMMON SYSTEMIC CLINICAL SYNDROME, RECOGNIZABLE AND TREATABLE
Max Fink
Professor of Psychiatry and Neurology Emeritus, State University of New York at Stony Brook, Long Island, New York, USA
SOUHRN
Fink M. Katatonie: často se vyskytující klinický syndrom, rozpoznatelný a léčitelný
Katatonie, akutní stav charakterizovaný motorickou dysfunkcí, mutismem, negativismem, manýrismem, fixací pohledu, repetitivní vokalizací (echolalií), byla definována v roce 1874. Možnost léčby barbituráty byla popsána v roce 1930 a účinnost terapie indukcí záchvatů grand mal (dnes elektrokonvulzemi) byla popsána v roce 1934. Recentně se uvádí několik podob katatonie: stupor (strnulost), mutismus (absence řečového projevu), maligní katatonie, delirantní mánie a sebepoškozující chování při autismu.
Diagnózu lze stanovit při trvání alespoň dvou příznaků minimálně po dobu 24 hodin. Přítomnost katatonie je potvrzena akutním ústupem projevů při podávání benzodiazepinů. Terapie spočívá v podávání zvyšujících se dávek benzodiazepinů nebo při jejich selhání lze s úspěchem aplikovat elektrokonvulzivní léčbu. V textu jsou uvedeny optimalizované algoritmy diagnostických postupů.
Katatonie byla zpočátku považována za jednu z forem schizofrenie, nicméně v poslední verzi DSM-5 je klasifikována jako "Katatonie způsobená jiným somatickým onemocněním". Katatonie je rozpoznatelný, verifikovatelný a léčitelný behaviorální syndrom, projevující se až u 10 % psychiatrických pacientů hospitalizovaných a u neznámého počtu pacientů interních a chirurgických oddělení.
Klíčová slova: katatonie, mutismus, maligní katatonie, neuroleptický maligní syndrom, delirantní mánie, sebepoško-zující chování (automutilace), toxický serotoninový syndrom, barbituráty: benzodiazepiny, lorazepam, zolpidem, elektrokonvulzivní terapie, flumazeni
SUMMARY
Fink M. Catatonia: A common systemic clinical syndrome, recognizable and treatable
Catatonia, a motor dysfunction of acute onset, expressed as mutism, negativism, posturing, staring, repetitive speech and others, was demarcated in 1874. Useful barbiturate treatments were described in 1930 and the benefits of inducing grand mal seizures (ECT today) was described in 1934. Many forms of the illness are now recognized: stupor, mutism, malignant catatonia, delirious mania, self injurious behavior in autism.
The diagnosis is made when subjects exhibit two or more signs for 24 hours or longer. The diagnosis is verified by the acute relief afforded by a benzodiazepine test. Treatment is by increasing dosages of benzodiazepines, and when this fails, ECT is effective. Optimized treatment algorithms are described.
Once thought to be a form of schizophrenia, this is no longer accepted in the latest DSM-5 classification where it is classified as "Catatonia secondary to a general medical condition". Catatonia is a recognizable, verifiable, and treatable behavior syndrome that is found in up to 10% of hospitalized psychiatric patients and unkown additional patients on medical and surgical services.
Key words: catatonia, mutism, malignant catatonia, neuroleptic malignant syndrome, delirious mania, self-injurious behavior, toxic serotonin syndrome, barbiturate, benzodiazepine, lorazepam, zolpidem, eltroconvulsive therapy, flumazenil, catatonia rating sca
ÚVOD - KATATONIE
Zanedbaný nehybný pacient, prkenné a ztuhle stojící nebo ležící, zírající do stropu, s pažemi těsné vedle trupu, nevšímající si osob v okolí a nereagující na ně.
Ztichlé dítě, kývající se tam a zpět, bijící hlavou o čelo postele, vyžadující omezení v prevenci sebepoškození.
Rozrušená a neupravená žena před oddělením, opakovaně volající "Nezabíjejte mě, nezabíjejte měl", vyžaduje omezení a sedativní medikaci.
Akutně nemocný mladý nereagující muž je přivezen na urgentní nemocniční příjem se strnulostí, horečkou, pocením, ztuhlostí a dehydratací.
Všichni uvedení pacienti jsou postiženi katatonií, akutním komplexním syndromem, který je-li rozpoznán, je velmi efektivně léčitelný. Po více než století se katatonie považovala za konvenční projev schizofrenie (dle Kraepelina/Bleulera). Avšak v průběhu posledních 40 let se katatonie z tohoto spojení vymanila a častěji je přijímána jako nezávislý, identifikovatelný a léčitelný syndrom, který je odlišný od schizofrenie.1,2,3 Před Kraepelinovým popisem dementia praecox a tzv. depresivních šílenství mezi chronicky nemocnými pacienty jeho univerzitní kliniky byl syndrom akutních motorických projevů vymezen Karlem Kahlbaumem v jeho sanatoriu v Görlitzu v Německu.4,5 Ve sdělení o 110 stranách "Die Katatonie oder das Spannungsirresein: eine klinische form psychischer Krankheit" představil Kahlbaum 26 klinických příkladů nehybných a strnulých pacientů; některé s rigiditou a pózováním; jiné trvale popocházející a pohybující se; některé tlukoucí do zdi nebo do svého těla; nebo stojící a zírající, nemrkající, bez přestání šeptem nebo výkřiky opakující slova či fráze. Řada z nich byla excitovaná, delirující, s bludy nebo strnulostí. Společným jmenovatelem byl ve všech případech abnormální motorický projev. U řady z nich šlo diagnosticky o lues, epilepsii nebo tuberkulózu.
Kahlbaum zcela přesně popsal své pacienty a dalším klinikům tak umožnil rychlé rozpoznání tohoto syndromu. Kraepelin poznal u svých dlouhodobě chronicky nemocných Kalhbaumem zmíněné projevy. Promícháním registračních karet, do nichž zaznamenával údaje pacientů, prokázal katatonií nejčastěji při dementia praecox - onemocnění trvající celý život, pomalu vyúsťující v demenci a pouze s omezenou možností remise. V 6. vydání své učebnice r. 1899 již uvádí katatonií jako podtyp dementia praecox.6
Když v roce 1908 švýcarský psychiatr Eugen Bleuer přejmenoval onemocnění "dementia praecox" jako schizofrenii, uvádí katatonií rovněž jako základní příznak tohoto onemocnění. Při formálním řazení psychických onemocnění byla katatonie v první verzi Diagnostical and Statistical Manual (DSM) v Kraepelinově duchu zmíněna pouze u schizofrenie katatonického typu.7 V dalších revidovaných verzích DSM je nadále katatonie uváděna jako specifický typ schizofrenie.8,9,10
Po celé století diagnostikovali lékaři u všech pacientů, kteří měli projevy katatonie, přítomnost schizofrenie katatonního typu. Léčebné postupy pro léčbu schizofrenie doporučovaly aplikaci účinných antipsychotik U tohoto druhu léčby ale u řady katatonních jedinců došlo k rozvoji akutního neurotoxického syndromu s nárůstem tělesné teploty, hypertenzí, tachykardií, pocením a deliriózními projevy. Někteří pacienti dokonce zemřeli. Od roku 1980 se tyto projevy označují jako "neuroleptický maligní syndrom" (NMS).11 Bývalo uváděno, že NMS je důsledkem dopaminergní blokády antipsychotiky a pro léčbu byli určeni agonisté dopaminergních receptorů. Současně bylo rovněž chybně usuzováno na možnost svalové rigidity v důsledku maligní hypertermie, a proto byl doporučován dantrolen. Tyto postupy ale NMS neovlivnily a k opravdovému pokroku došlo po rozhodnutí přerušit podávání antipsychotik. V roce 1980 byly prvně do léčby zavedeny benzodiazepiny a EKT jako efektivní léčba katatonie a ukázalo se, že tento postup vede i k úplnému odstranění příznaků NMS.
Částečné oddělení katatonie od schizofrenie uvádí DSM-IV v roce 1994 zařazením katatonie při jiných somatických onemocněních (293.89) mezi identifikovatelné jednotky. K trvalému oddělení katatonie od schizofrenie dochází v DSM-V od roku 2013, která nadále neakceptuje katatonický typ schizofrenie, ale zavádí kategorii katatonie způsobená jiným somatickým onemocněním. Katatonie se nyní považuje za projev systémového onemocnění, nikoli za primárně psychický syndrom.12 Tento popis posiluje povědomí o katatonií u všech pacientů odesílaných do zdravotnických zařízení.
KDY UVAŽOVAT O KATATONII
Katatonii je nutno zvážit v diferenciální diagnostice u všech pacientů, u nichž došlo k akutní změně motorických projevů, tj. při mutismu, excitovanosti, deliriu, stuporu, abnormních řečových projevech, manýrismu a repetitivních rytmických aktivitách. Pro katatonii jsou charakteristické přechody mezi agitovaností a stuporem. Diagnózu posílí užití Hodnotících škál pro katatonii. Autor má vlastní zkušenosti s vyšetřením ze Stony Brook University Hospital, citovanou jako Bush-Francisova CRS, publikovaná v 1996.13,14
Vyšetření si vyžádá méně než 5 minut (Příloha 1). Škála hodnotí 23 projevů ve čtyř- nebo dvouskórové škále (Příloha 2).
Mezi screeningové procedury patří prvních 14 položek, identifikujících na dvoubodové škále při celkovém skóre > 2 body pacienty vyžadující podrobnější testování. V nemocnicích dosahuje většina pacientů skóre 2 nebo méně. Pro katatonii jsou pozitivní dle této redukované škály hodnoty od 4 do 14.
Druhým diagnostickým vodítkem je tělesná teplota. Horečka provázená autonomní dysregulací je známkou maligní hypertermie, která je vždy život ohrožujícím stavem. U febrilních pacientů je nezbytné vždy provést somatické a laboratorní vyšetření a urgentní terapeutickou intervenci, přičemž léčbou první volby jsou benzodiazepiny a poté EKT.
OVĚŘENÍ DIAGNÓZY
Katatonie je rychle potlačitelná, byť na přechodnou dobu, aplikací benzodiazepinů (lorazepam, diazepam), barbiturátů (amobarbital) nebo GÁBA agonistů (zolpidem). Intravenózní podání 1-2 mg lorazepamu (10 mg diazepamu) nebo perorální podání 10 mg zolpidemu vede již během několika minut k potlačení projevů katatonie.
LÉČBA KATATONIE
Katatonie je léčitelná vysokými dávkami benzodiazepinů a indukcí záchvatů typu grand mal elektrokonvulzivní léčbou. Přibližně 80 % pacientů reaguje na aplikaci benzodiazepinů a pouze u zbývající části (20 %) je nutné přistoupit k aplikaci elektrokonvulzí.
Benzodiazepiny
V roce 1930 popsal americký lékař William Bleckwenn rychlý ústup příznaků katatonie po injekční aplikaci vysokých dávek amytalu (amytal sodný; 0,5-2,0 mg). Následovalo bezprostřední odeznění katatonie. Autor zkušenosti uvedl v historickém černobílém snímku.15,16 Podávání vysokých denních dávek navozuje kompletní remisi onemocnění.
Výrazně pozitivní léčebná odpověďkatatonií postižených pacientů na podávání barbiturátů je v ostrém protikladu s nedostatečnou terapeutickou odezvou nemocných trpících schizofrenií bez projevů katatonie na takto vedou léčbu, což samo sobě zakládá pochybnosti o podobnosti obou nemocí.
Právě tyto pochybnosti vedly k oddělení katatonie od schizofrenie, a k jejímu řazení mezi systémová onemocnění.17 Od dob Bleckwennových zkušeností byl amytal opuštěn a dnes je preferenčně užívána kombinace benzodiazepinů anebo zolpidemu. Tyto přípravky jsou považovány za méně rizikové i při případném suicidálním chování.
U pacientů s neproduktivním stuporem při katatonii, projevujícím se mutismem, odmítáním a motorickou inhibicí, se zahajuje denní dávkou lorazepamu 1-3 mg per os s rychlým navýšením do dosažení účinku. U těžkých případů je nezbytná dávka i 15-30 mg perorálně za den. Dávka diazepamu se vypočítává v násobcích 5 mg na 1 mg lorazepamu. Dávka zolpidemu je uváděna 40 mg/den.
Indukované záchvaty - elektrokonvulzivní terapie
V roce 1934 pozoroval maďarský neuropatolog Ladislas Meduna v sekčních řezech mozků nemocných schizofrenií redukci obsahu glie, ale její "přebytek" u pacientu trpících epilepsií. Jelikož některé klinické studie ukázaly, že hospitalizovaní nemocní s epilepsií nemají schizofrenii, Meduna koncipoval teorii zvýšení gliálního obsahu v odezvě na záchvaty indukované podáním pentylentetrazolu (Metrazol, Cardiazol).18 Většina jeho pacientů byla katatonních a právě u nich byla nejvýraznější odezva na takto vedenou léčbu.19
Avšak chemicky indukované záchvaty nebyly efektivní pro insuficientní indukci křečí vlivem injekční aplikace. Od roku 1938 byla chemická indukce nahrazena elektricky vyvolávanými záchvaty s výrazně vyšší efektivitou a bezpečností, což se stalo základem moderní techniky elektrokonvulzivní terapie.20,21 V souladu s efektivitou těchto léčebných postupů a zvýšením využívání psychoaktivních preparátů se sanatoria postupně vyprázdnila a zdálo se, že z psychiatrické praxe katatonie zcela vymizela.22
Volba léčby, zda benzodiazepiny, nebo EKT, je determinována závažností onemocnění a stupněm zvýšení tělesné teploty a autonomní nestability. U více nemocných s febriliemi a systémovými projevy choroby je preferována elektrokonvulze.1
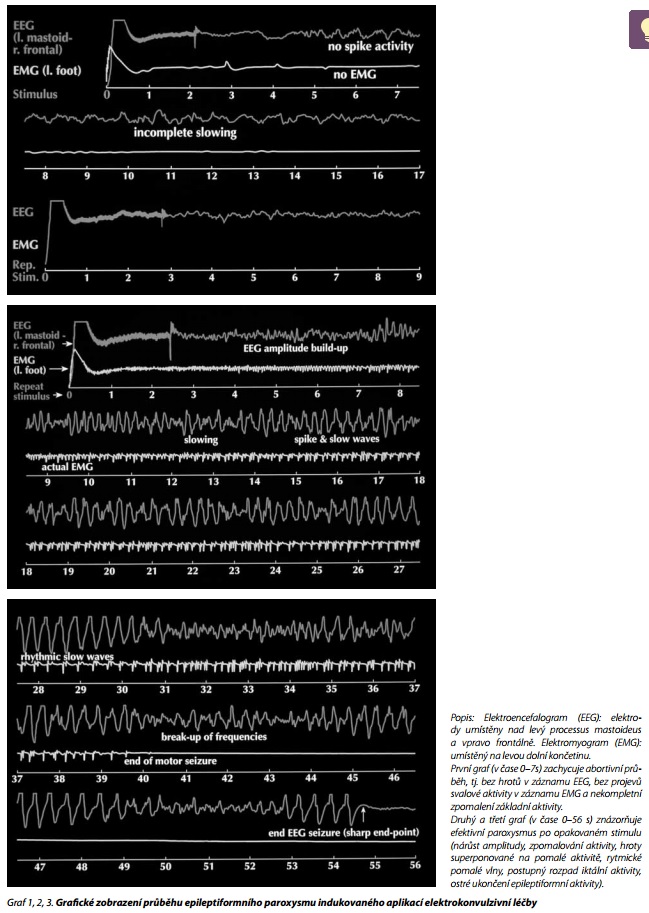
Jaký záchvat je účinný? Není dodnes jasné, proč nebo jakým způsobem vede grand mal k tak jasným výsledkům, která nás opravňují v podstatě "zahánět jednu chorobu druhou". Je známo, že kompletně vyjádřený grand mal (resp. jeho tonicko-klonické projevy) je nezbytným předpokladem účinnosti léčby. Dochází knárůstu srdeční frekvence, elevaci plazmatických a likvorových koncentrací hypotalamických a hypofyzárních hormonů (nejsnadněji stanovovaných zvýšenou koncentrací prolaktinu 20 min po odeznění záchvatu)23 nebo vyhodnocením elektroencefalografického záznamu (EEG) se záchytem vzorce rytmické paroxysmální aktivity. Podkladem efektivity terapie jsou opakované konvulze, nikoli ale objem indukujícího proudu nebo elektrického náboje.21,24
Ne všechny záchvaty křečí jsou shodně efektivní, a to, zda bude léčba skutečně účinná, lze predikovat dle vzorce a trvání epileptické EEG aktivity (moderní EKT přístroje obsahují vysoce komplikované EEG snímací zařízení). Elektrický podnět přechodně potlačuje snímané rytmy mozkové aktivity s následným a postupným znovuobnovením aktivity, eventuálně i se zachycením vyšších amplitud a nižší frekvence mozkové aktivity (15-25 s), kontaminací aktivity sledy hrot - pomalá vlna (10-15 s), periodou vysokovoltážní pomalé aktivity (10-20 s) s ostrým ukončením a oploštěním záznamu. Pro takto definovaný záchvatový děj lze soudit na minimální efektivní trvání záchvatu nad 30 s, obvykle v průměru ale 40-80 s. Kratší záchvaty jsou spjaty s nepříznivou prognózou.21,25
Trvání a EEG vzorec záchvatu je ovlivněn místem umístění elektrod, dávkou energie, typem proudu, věkem pacienta a druhem léčby před EKT. Protokoly parametrů indukce křečí se u různých chorob liší. U starších a depresivních pacientů bývá obecně uváděno, že vlivem elektrické energie dochází bezprostředně k narušení kognitivních dovedností, což ovlivnilo tvorbu protokolů preferujících nízké hodnoty energie a dávky, užití unilaterálních elektrod a ultrakrátkých pulzů dle vzorce dvakrát týdně. Takto koncipovaný protokol však nepotlačuje vlastní katatonii, což je onemocnění podstatně závažnější, než je většina afektivních poruch.
Pro efektivní a rychlou léčbu katatonie byla vypracována následující doporučení:
a) Bitemporální lokalizace elektrod: Léčba se optimalizuje umístění elektrod bitemporální (nebo bifrontálně) s dávku stanovenou pro polovinu věku podle měřítek dostupných induktorů v USA.26 Od roku 1960 vyústilo opakované porovnávání efektivity a bezpečnosti unilaterálního a bilaterálního zapojení k závěru o neúčinnosti unilaterálního umístění elektrod.27 Vzhledem k častým rizikům dehydratace, hemostázy, trombóz a letálnímu zakončení u nedostatečně léčených pacientů s katatonii existuje jen velmi málo argumentů pro užití pravostranné unilaterální elektrody u pacientů s katatonii.
b) Denní indukce křečí: U pacientů s projevy maligní katatonie (NMS, delirantní mánie) je užitečná denní aplikace léčby. Především u výrazně febrilních nemocných může být denní aplikace nebo dvě denní aplikace život zachraňující.28
c) Flumazenil: Benzodiazepiny inhibují záchvatovou pohotovost a nutí k užívání vyšší energie pro dosažení efektivní léčby. Jelikož se často pacientům trpícím katatonii podávají benzodiazepiny před zahájením EKT, je nutno k indukci záchvatu použít vyšší stimulační energie. Intravenózní aplikace benzodiazepinového antagonisty flumazenilu (0,5 mg) rychle potlačuje benzodiazepinovou inhibici záchvatu a umožní tak indukovat plně vyjádřený paroxysmus. Flumazenil se podává současně jako adjuvantní postup k navození amnézie, svalové relaxace a anticholinergní vagální blokády.
d) Ketamin: Běžně užívané léky navozující anestezii (metohexital, tiopental, etomidát a propofol) inhibují trvání konvulzí i jejich kvalitu. Intramuskulární podání ketaminu snižuje konvulzivní práh a podporuje kvalitu indukovaného paroxysmu a je užitečnou léčbou především u excitovaných manických pacientů.
e) Udržovací léčba elektrokonvulzemi: Z řady historických důvodů je nemocným doporučována fixní dávka EKT aplikací. Počet indukovaných konvulzí, stejně jako dávkování psychoaktivní léčby má širokou variabilitu. Od roku 1970 je doporučováno pokračování léčbou EKT a stále u více pacientů je aplikována řadu měsíců a někdy i let.29 Udržovací léčba je dnes uznávána jako nezbytnost pro dosažení trvalého efektu léčby depresivních epizod31 a katatonie.32
Doprovodná léčba katatonie
Antipsychotika. Podávání antipsychotik není při katatonii doporučováno a je kontraindikováno. Vysoce potentní antipsychotika, jako je haloperidol, mohou vyvolat maligní katatonii, která často končí letálně.33 Aplikace haloperidolu u výrazně agitovaných a excitovaných pacientů se nedoporučuje pro vysokou rizikovost takového postupu. Pro vyvolání sedace při agitovanosti se doporučují vysoké dávky benzodiazepinů. Při katatonii existují jen omezené doklady terapeutické účinnosti typických i atypických antipsychotik. Bohužel je jejich užívání nadále poměrně časté, především v historickém kontextu asociace katatonie se schizofrenií.
Antikonvulziva. U řady katatonii trpících nemocných se vyskytují rytmické a repetitivní pohyby, které mohou evokovat možnou přítomnost záchvatového onemocnění, a proto jsou předepisována antikonvulziva. Kazuistiky uvádějí podávání karbamazepinu, valproátu nebo lithia, které potencuji účinek EKT i během udržovací EKT.
RŮZNÉ ASPEKTY KATATONIE
Definováním adekvátních diagnostických kritérií katatonie je možné pod tento termín zařadit řadu syndromů s jasně charakterizovanými projevy a následně je i účinně terapeuticky ovlivnit (Příloha 3). U pacientů s více než dvěma katatonickými projevy s minimálním trváním 24 hodin dochází k navození rychlé remise podáním benzodiazepinů, čímž se současně verifikuje přítomnost katatonie. V těchto případech je prokázána klinická účinnost, jak vysokých dávek benzodiazepinů, tak i indukovaných záchvatů.34 Běžným obrazem katatonie je mutistický strnulý, manýrující, rigidní a negativistický pacient s fixovaným upřeným pohledem. Perzistentní mutismus se uvádí u řady forem, včetně selektivního mutismu a syndromu perzistentního odmítání?
Febrilní neurotoxická letálně končící forma v souvisící s podáváním vysokých dávek potentních antipsychotik začala být označována jako neuroleptický maligní syndrom (NMS) v osmdesátých letech minulého století. Patofyziologicky se předpokládala dopaminergní blokáda a byl předepisován agonista dopaminových receptorů bromokriptin. Svalová rigidita se považovala za důsledek maligní hypertermie a bylo podáváno myorelaxans dantrolen.35 Uvedené postupy se ale ukázaly neefektivními, teprve zavedení benzodiazepinů a EKT znamenalo zavedení účinné léčby. NMS je úspěšně léčen jako jedna z forem katatonie.1
Serotoninový syndrom je akutní syndrom s podobnými motorickými a vegetativními projevy jako NMS, ke kterému dochází vlivem podávání serotoninergně působících léčiv. I tento syndrom rovněž reaguje na obvyklou léčbu katatonie.29
Maligní (letální, toxická) katatonie byla popisována ještě před zavedením antipsychotik jako tzv. akutní febrilní syndrom s dehydratací a excitací. Život ohrožující forma se označovala jako delirantní mánie, kterou lze léčit denní aplikací EKT.31
Sebepoškozující chování se velmi často vyskytuje u adolescentů s psychickými problémy souvisejícími s autismem a poruchami autistického spektra.32 Velmi obdobné motorické projevy jsou součástí syndromu Georges de la Tourette a obsesivně-kompulzivních poruch, a pokud je u těchto nemocných zvážena možnost katatonie, lze s úspěchem léčit tyto nemocné EKT.3,37
Od roku 2007 je popisována autoimunitní encefalitida s protilátkami proti NMDA receptorům, mezi jejíž projevy patří i symptomy katatonie. Je-li tato klinická jednotka identifikována, je možno ji s úspěchem léčit dle postupů doporučených pro léčbu katatonie.38
Všechny tyto behaviorální syndromy jsou charakterizovány katatonickými příznaky a diagnózu katatonie potvrdí terapeutická úspěšnost.
Dochází k nárůstu identifikovaných katatonických fenoménů v souvislosti se somatickými onemocněními, což potvrzuje "rozpad" celé století tradovaného vztahu katatonie se schizofrenií a přesouvá katatonii mezi projevy systémových onemocnění. Například v univerzitních nemocnicích a urgentních příjmech se při použití dotazníku Catatonia Rating Scale uvádí výskyt dvou a více projevů katatonie u 9 až 20 % pacientů.1
Uvedená spojitost, spolu s efektivitou léčby, se stává vysoce efektivní při urgentních příjmech nemocnic, všeobecných a neurologických oddělení, při konzultacích a následné péči. Identifikace katatonie jako nezávislého syndromu a možnost její efektivní léčby se stala výrazným mezníkem v historii lékařství.
ZÁVĚR
Rozpad více než století přetrvávající asociace katatonie a schizofrenie, vyčlenění katatonie jako odlišného a svébytného motorického syndromu byla ukončena v roce 2013 tím, že byla uvedena jako samostatná kategorie v DSM-5. Náš současný náhled a porozumění je příkladem medicínského modelu diagnózy definované systémovým syndromem a efektivním léčebným postupem.39,40 Populace katatonických pacientů je biologicky homogenní, má charakteristické a hodnotitelné motorické projevy a reaguje na specifické léčebné postupy. Naproti tomu skupina pacientů trpících depresivními epizodami, bipolární afektivní poruchou a schizofrenií je jednoznačně heterogenní, přičemž chybějí jasné definice subtypů, jejich klasifikace a specifických definic výsledků léčby.
Rozhodnutí zařadit všechny pacienty trpící poruchou nálady po jediný zastřešující termín "depresivní epizoda" dle DSM-III narušilo užitečné rozlišování mezi psychotickou (melancholickou) a psychoneurotickou (anxiózní) depresivní epizodou. Melancholie je analogií katatonie, v obou případech jde o rozpoznatelné a testy ověřitelné jednotky, a oba typy jsou léčitelné. Společná pozitivní léčebná odpověď na indukované záchvaty a častý výskyt katatonie u pacientů trpících melancholickou formou depresivní poruchy znejišťují propojení obou syndromů. Je na čase charakterizovat melancholii jako vyhraněnou poruchu nálady s vlastními identifikovatelnými symptomy a průběhem, verifikovatelnou adekvátními testy, mezi něž patří dexametazonový supresní test a aplikace známých efektivních léčebných postupů, včetně indukovaných paroxysmů a tricyklických antidepresiv. Z našich zkušeností s katatonii je dle současné úrovně znalostí možné odlišit melancholii od specifických jednotek zařazených do DSM-5 a spíše ji považovat za projevy primárně systémové choroby.41,42
LITERATURA
- 1. Fink M, Taylor MA. Catatonia: A Clinicians Guide to Diagnosis and Treatment. New York: Cambridge University Press 2003.
- 2. Taylor MA, Fink M. Catatonia in psychiatric classification: A home of its own. Am J Psychiatry 2003; 160: 1233-1241.
- 3. Fink M. Rediscovering catatonia Acta psychiatr Scand 2013; 127, Suppl. 447: 1-50.
- 4. Kahlbaum KL. Die Katatonie oder das Spannungsirresein: eine klinische form psychischer Krankheit. Berlin: Verlag August Hirshwald 1874.
- 5. Kahlbaum KL. Catatonia. Translated by G. Mora. Baltimore: Johns Hopkins Press 1973.
- 6. Shorter E. A History of Psychiatry. New York: John Wiley & Sons 1997.
- 7. American Psychiatric Association. Diagnostic and statistical manual: mental disorders. Washington, DC: APA 1952.
- 8. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. Second Edition. Washington, DC: APA 1968.
- 9. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. Third Edition. Washington, DC: APA 1980.
- 10. American Psychiatric Association. Diagnostic and statistical manual of mental disorders, Fourth Edition. Washington, DC: APA 1994.
- 11. CarofFSN. The neuroleptic malignant syndrome. J Clin Psychiatry 1980; 41: 79-83.
- 12. Fink M, Fricchione G, Rummans T, Shorter E. Catatonia is a systemic medical disorder. Acta psychiatr scand 2016; 133(1): 250-251.
- 13. Bush G, Fink M, Petrides G, Dowling F, Francis A. Catatonia: I. Rating scale and standardized examination. Acta Psychiatr Scand 1996; 93: 129-136.
- 14. Bush G, Fink M, Petrides G, Dowling F, Francis A. Catatonia. II. Treatment with lorazepam and electroconvulsive therapy. Acta Psychiatr Scand 1996; 93: 137-143.
- 15. Bleckwenn WJ. Catatonia cases after IV sodium amytal injectio. National Library of Medicine 1930; ID 8501040A.
- 16. Bleckwenn WJ. The production of sleep and rest in psychotic cases. Arch Neurol Psychiatry 1930; 24: 365-372.
- 17. American Psychiatric Association. Diagnostic and statistical manual of mental disorders, 5th Edition. Washington, DC: APA 2013.
- 18. Meduna L. Die Konvulsionstherapie der Schizophrenic. Halle AS: Carl Marhold ed. Verlagsbuchhandlung 1937: 121.
- 19. Gazdag, G, Bitter I, Ungvari GS, Baran B, Fink M. László Meduna´s pilot studies with camphor induction of seizures: The first 11 patients. J ECT 2009; 25: 3-11.
- 20. Shorter E, Healy D. Shock Therapy: A History of Electroconvulsive Treatment in Mental Illness. New York: Rutgers U Press 2009.
- 21. Fink M. Electroconvulsive Therapy: A Guide for Professionals & Their Patients. New York: Oxford University Press 2009.
- 22. Mahendra B. Where have all the catatonics gone? Psychol Med 1981; 11: 669-671.
- 23. Swartz C. Characterization of the total amount of prolactin released by electroconvulsive therapy. Convulsiv Ther 1985; 1 (4): 252-257.
- 24. Fink M. Convulsive therapy: Theory and Practice. New York Raven Press 1979.
- 25. Fink M. Electroshock Revisited, Am Scientist 2000; 88: 162-7.
- 26. Petrides G, Fink M. The "half-age" stimulation strategy for ECT dosing. Convulsive Ther 1996; 12: 138-146.
- 27. Fink M, Taylor MA. Electroconvulsive therapy: Evidence and challenges. JAMA 2007; 298: 330-332.
- 28. Arnold OH, Stepan H. Untersuchungen zur Frage der akuten tödliche Katatonie. Wr Zeitschrift fur Nervenheilkunde 1952; 4: 235-287.
- 29. Fink M. Toxic serotonin syndrome or neuroleptic malignant syndrome? Case report. Pharmacopsychiatry 1996; 29: 159-161.
- 30. Fink M. Delirious mania. Bipolar Disorders 1999; 1: 54-60.
- 31. Fink M. What was learned: Studies by the Consortium for Research in ECT (CORE) 1997-2011. Acta Psychiatrica Scand2014; 129: 417-426.
- 32. Wachtel LE, Shorter E. Self-injurious behaviour in children: A treatable catatonic syndrome. Aust N Z J Psychiatry 2013; 47 (12): 1113-1115.
- 33. Shalev A, Hermesh H, Munitz H. Mortality from neuroleptic malignant syndrome. J Clin Psychiatry 1989; 50: 18-25.
- 34. Fink M, Taylor MA. The many varieties of catatonia. Eur Arch Psychiatry Clin Neurosci 2001; 251: Suppl 1.: 8-13.
- 35. Caroff SN, Mann SG, Francis A, Fricchione GL. Catatonia: From Psychopathology to Neurobiology Washington, DC: American Psychiatric Publishing 2004.
- 36. Fink M, Abrams R, Bailine S, Jaffe R. Ambulatory Electroconvulsive Therapy: Report of the Task Force of the Association for Convulsive Therapy. Convulsive Ther 1996; 12 (1): 42-55.
- 37. Trivedi H, Mendelowitz A, Fink M. A Gilles de la Tourette form of catatoinia, Response to ECT. J ECT 2003; 19 (2): 115-117.
- 38. Dhossche D, Fink M, Shorter E, Wachtel LE. Anti-NMDA receptor encephalitis versus pediatrie catatonia. Am J Psychiatry 2011; 168 (7): 749-750.
- 39. Taylor MA, Shorter E, Vaidya NA, Fink M. The failure of the schizophrenia concept and the argument for its replacement by hebephrenia: applying the medical model for disease recognition. Acta Psychiatr Scand 2010; 122: 173-183.
- 40. Taylor MA. Hippocrates Cried.The Decline of American Psychiatry. New York: Oxford University Press 2013.
- 41. Taylor MA, Fink M. Melancholia: The Diagnosis, Pathophysiology and Treatment of Depressive Disorders. New York: Cambridge University Press 2006.
- 42. Shorter E, Fink M. Endocrine Psychiatry: Solving the Riddle of Melancholia. New York: Oxford University Press 2010.





