Česká a slovenská psychiatrie

Časopis
Psychiatrické společnosti ČLS JEP
a Psychiatrickej spoločnosti SLS
souborný článek / review article
KOGNITIVNÍ PORUCHY U DEPRESE
COGNITIVE DEFICITS IN DEPRESSION
Pavel Mohr1,2, Anna Bravermanová1,3, Zuzana Kratochvílová1, Tomáš Melicher1,2,4, Pavel Knytl1,2
1 Národní ústav duševního zdraví, Klecany
2 3. LF UK, Praha
3 1. LF UK, Praha
4 University of Texas, Health Science Center at Houston, USA
2 3. LF UK, Praha
3 1. LF UK, Praha
4 University of Texas, Health Science Center at Houston, USA
Podpořeno projekty NUDZ č. CZ.1.05/2.1.00/03.0078, z Evropského fondu regionálního rozvoje a 3. LF UK PRVOUK P34.
SOUHRN
Mohr P, Bravermanová A, Kratochvílová Z, Melicher T, Knytl P. Kognitivní poruchy u deprese
Depresivní onemocnění je spojeno s významným funkčním postižením. Jednou z příčin narušení funkčních schopností jsou kognitivní poruchy. Kognice u deprese je narušena v menší míře než u demence nebo psychotických poruch, nicméně se zdá, že se nejedná pouze o příznak stavu (state marker), ale i o rys poruchy (trait marker). Poruchy kognitivních funkcí u unipolární deprese lze zaznamenat nejen během epizody jako důsledek depresivních příznaků, ale i u pacientů v remisi. Snížená výkonnost byla prokázána již u pacientů s první epizodou deprese. U depresivních pacientů jsou přítomny poruchy jak "chladné kognice" (nezávislé na emocích: exekutivní funkce, pozornost, pracovní paměť, celkové tempo a rychlost psychomotorického zpracování), tak i "horké kognice" (spojené s emocemi: sociální dezinterpretace, negativní bias). Kognitivní poruchy často tvoří reziduální příznaky, významně narušují každodenní fungování a přispívají k funkčnímu oslabení a selhávání pacientů. Pacienti sami subjektivně pociťují sníženou kognitivní výkonnost, k objektivní detekci a posuzování závažnosti slouží především neuropsychologické testy. V klinické praxi tyto testy nebývají k dispozici, alternativně lze využít jednoduché sebeposuzovací nástroje. V terapii kognitivního deficitu u deprese se používají nefarmakologické intervence (především kognitivní remediace) a farmakoterapie. Podle předběžných dat se zdá, že kombinace remediace a farmakoterapie může být efektivnější než samotné podávání léků. Zatím existuje jen několik randomizovaných studií s antidepresivy, kontrolovaných placebem nebo porovnávající dva preparáty vůči sobě, které primárně sledovaly prokognitivní účinky v negeriatrické populaci depresivních pacientů. Z dostupných farmak je k dispozici nejvíce důkazů o účinnosti duálních (duloxetin) a multimodálních (vortioxetin) antidepresiv. Ostatní látky (např. stimulancia, kognitiva, hormony, glutamátergní antagonisté, doplňky stravy) se zatím testují experimentálně jako adjuvantní terapie.
Klíčová slova: deprese, kognitivní funkce, kognitivní poruchy, funkční postižení, remediace, antidepresiva
SUMMARY
Mohr P, Bravermanová A, Kratochvílová Z, Melicher T, Knytl P. Cognitive deficits in depression
Depressive disorder results in significant functional impairment. Cognitive deficits are one of the causes of this disruption. There is a lower degree of impaired cognition in depression than in dementia or psychotic disorders; however, it is not just a state marker, but also trait marker. Cognitive dysfunctions in major depression can be observed not just as consequence of depressive symptoms during acute episode, but also in remitted patients. Impaired cognitive functioning has been found even in first-episode patients. Patients with depression have impairments of both "cold cognition" (emotion-independent: executive functions, attention, working memory, general and psychomotor processing speed) and "hot cognition" (emotion-laden: social misinterpretation, negative bias). Cognitive deficits are often residual symptoms, significantly interfere with everyday functioning, contribute to functional impairments. Patients themselves subjectively perceive low cognitive performance; the primary instruments for objective detection and assessment are neuropsychological tests. In clinical practice, these tests are not usually available, simple self-reported measures can be used instead. Both non-pharmacological (e.g., cognitive remediation) and pharmacological interventions are used for treatment of cognitive deficits in depression. Preliminary data indicate that a combination of remediation and pharmacotherapy can be more efficacious than drugs alone. So far, there is a limited number of randomized trials with antidepressants, either placebo-controlled or head-to-head comparisons, primarily testing procognitive effects in non-geriatric depressed patients. As for drug therapy, there is evidence that dual (duloxetine) and multimodal (vortioxetine) antidepressants are effective. Other agents (e.g., stimulants, cognitive drugs, hormones, glutamatergic antagonists, nutritional supplements) are being experimentally tested as adjuvant therapy.
Key words: depression, cognitive functions, cognitive deficits, functional impairment, remediation, antidepressants
ÚVOD
Depresivní onemocnění patří mezi nejčastější duševní poruchy, v Evropě jím trpí přibližně 7 % populace, tzn. více než 30 milionů obyvatel.1 Celkové výdaje na léčbu afektivních poruch (součet přímých a nepřímých zdravotních a nezdravotních nákladů) dosahují v České republice 1,3 miliardy eur ročně, na jednoho pacienta v průměru 1934 eur.2 Největší část ekonomické zátěže tvoří nepřímé náklady, deprese je spojena s vysokou mírou ztráty pracovní schopnosti v produktivním věku, a to i ve srovnání s ostatními nepsychiatrickými onemocněními.3
Funkční schopnosti každodenního života jsou přímo závislé na kognici a narušení kognitivních funkcí, globální anebo některé z kognitivních domén, je může vážně narušovat.4 Kognitivní deficity doprovázejí celou řadu psychiatrických poruch, vedle primárních kognitivních poruch (demence) to jsou psychotické poruchy (schizofrenie), ale i afektivní, např. bipolární porucha a úzkostné poruchy. Detekce, zhodnocení závažnosti a případné terapeutické ovlivnění kognitivních funkcí by proto měly být součástí klinických dovedností.5
Kognitivní poruchy u depresivního onemocnění se tradičně považují za "state marker", tedy za narušení, které je závislé na tíži onemocnění a které se s odezněním primárních příznaků poruchy nálady upraví ad integrum. Takto jsou vnímány i poruchy kognice, které jsou součástí diagnostických kritérií depresivního onemocnění: zhoršené soustředění a pozornost, významné psychomotorické zpomalení nebo agitovanost (MKN-10), snížená schopnost myšlení a koncentrace nebo rozhodování, psychomotorická agitovanost nebo zpomalení (DSM-5). Nicméně k dispozici je stále více důkazů, že kognitivní poruchy mohou být podobně jako u jiných neuropsychiatrických poruch i "trait marker", narušení, které je spojováno se samotnou poruchou.5-7 Ačkoliv nedosahují takové hloubky jako u demencí nebo psychóz, kognitivní deficity lze detekovat i po odeznění epizody deprese, v euthymii nebo u zdravých příbuzných pacientů jako endofenotyp.4,8 Narušené kognitivní funkce jsou zodpovědné za reziduální příznaky a přetrvávající snížené psychosociální fungování, obtíže v práci a v běžném sociálním kontaktu.
V domácí literatuře existuje několik originálních a přehledových prací, které se zabývají problematikou kognitivního deficitu u unipolární deprese;9-13 náš přehled se zaměřuje především na recentní data týkající se funkčních dopadů kognitivního deficitu u deprese a terapeutických možností jeho ovlivnění.
DEPRESE A KOGNICE
Mezi základní součásti kognitivních funkcí se řadí především pozornost, okamžitá nebo též pracovní paměť, oddálená paměť (vybavování), kognitivní rychlost (rychlost zpracování informací) a exekutivní funkce.4 V kognitivní neuropsychologii se kognice nově klasifikuje na tzv. "chladnou kognici" (kde jsou řešené úlohy nezávislé na emocích) a na tzv. "horkou kognici" (spojenou s emocemi).14 U depresivních pacientů jsou nejčastěji popisované deficity chladné kognice v exekutivních funkcích, pozornosti, pracovní paměti a obecně v rychlosti psychomotorického zpracování. Exekutivní poruchy se nacházejí u 20-30 % pacientů s depresí.6 Narušení horké kognice u deprese se projevuje dezinterpretací, špatným odečítáním sociálních situací a negativním bias (předpojatostí).14 Negativní bias je negativní percepce a odpovědna senzorické vjemy a prožitky, se zvýšeným důrazem na negativní informace oproti pozitivním. U depresivních pacientů negativní bias přispívá k problémům v sociálních interakcích, pocitům smutku, frustraci a nízkému sebevědomí. Efektivní antidepresivní léčba pak poruchy percepce může normalizovat.15,16
Pacienti s depresí sami pociťují zhoršení kognitivních funkcí, přičemž svoji roli může hrát i negativní bias, které se podílí na subjektivním vnímání kognitivního narušení. Ve studii sledující subjektivní prožitky udávalo střední kognitivní poruchy 27 % pacientů s depresí, oproti 2 % v kontrolní skupině.17 Kromě subjektivního prožívání byla ale přítomnost kognitivních deficitů u deprese objektivně prokázána v řadě studií a metaanalýzách, k dispozici jsou rovněž důkazy potvrzující negativní dopad na funkční schopnosti pacientů. K horšímu kognitivnímu výkonu mohou také přispívat spánkové poruchy u deprese, anticholinergní účinky starších antidepresiv, somatické komorbidity a vyšší věk.
Poruchy kognice lze zaznamenat nejen u starších a chronických pacientů s rekurentními epizodami, ale již před začátkem onemocnění, v průběhu první i dalších epizod, i v remisi mezi epizodami. Ve švédské populační studii mezi 10441 respondenty bylo 708 dospělých jedinců bez psychiatrického onemocnění vyšetřeno kognitivní baterií na počátku a znovu po 3 letech.18 Jedinci, u kterých byla během této doby zjištěna deprese, měli již na počátku, před onemocněním, poruchy epizodické paměti.
FREKVENCE A NÁSLEDKY KOGNITIVNÍCH SYMPTOMŮ
Kognitivní deficit u pacientů s první epizodou depresivního onemocnění prokázala meta-analýza 15 studií s celkem 644 pacienty.19 Ve srovnání s kontrolami pacienti dosahovali signifikantně horších výsledků v psychomotorickém tempu (Hedgesovo g = 0,48; p < 0,001), pozornosti (0,36; p < 0,005), vizuálním učení a paměti (0,53; p = 0,07) a parametrech exekutivních funkcí, přesunu pozornosti (0,22; p = 0,05), verbální plynulosti (0,59; p = 0, 05) a kognitivní flexibilitě (0,53; p < 0,001). Rozdíl nebyl zaznamenán v testech pracovní paměti a verbálního učení a paměti.
Kognitivní poruchy jsou perzistentní. Ve 3leté prospektivní studii s 267 pacienty bylo zjištěno, že kognitivní obtíže byly u pacientů přítomny po 85-94 % doby, kdy byli depresivní.20 U některých pacientů byly navíc kognitivní poruchy v průběhu dalších epizod závažnější. Ve studii s 2048 depresivními pacienty se ukázalo, že psychomotorické zpomalení významně korelovalo s počtem předcházejících epizod, a to i u pacientů v remisi.21
Ve studii sekvenční antidepresivní léčby STAR*D u pacientů, kteří po 12týdenní terapii citalopramem odpověděli (50 % redukce depresivních příznaků), ale nedosáhli remise, patřily mezi nejčastější reziduální symptomy (v 71 %) kognitivní obtíže, poruchy soustředění a rozhodování.22 Také přítomnost kognitivních poruch v remisi depresivních příznaků byla opakovaně potvrzena.23 Například v české studii Preiss et al. na souboru 97 pacientů v remisi a 97 zdravých kontrol ukázali přetrvávající deficit v testech pozornosti, exekutivních funkcí a verbální paměti, nezávisle na závažnosti depresivních symptomů.10 Metaanalýza kognitivní dysfunkce u deprese potvrdila u pacientů v remisi depresivních příznaků středně závažné deficity exekutivních funkcí a pozornosti (Cohenovo d v rozsahu od -0,52 do -0,61) a nesignifikantní malé až střední deficity paměti (-0,22 do -0,54).24 Ve výše citované 3leté prospektivní studii byly kognitivní příznaky přítomny po 39-44 % času stráveného v remisi.20
Vedle negativních důsledků samotného depresivního onemocnění na každodenní fungování, pracovní a sociální výkonnost, se ukazuje, že funkční postižení u depresivních pacientů může být i přímým důsledkem kognitivních poruch.25 Podle výsledků studie se 71 pacienty s těžkou depresí je kognitivní deficit lepší prediktor denního narušení při správě financí a medikace, nakupování a vaření, cestování a domácích pracích než věk nebo závažnost deprese.26 Tato studie však nekontrolovala asociace se somatickým zdravím.
McIntyre et al. zkoumali v souboru 260 depresivních pacientů pracovní výkon na pracovišti.27 Výsledky ukázaly, že pracovní výkonnost byla více ovlivněna subjektivními měřítky kognitivní dysfunkce než tíhou depresivních symptomů, ačkoliv ty přispívaly ke globálním kritériím disability. Podle nedávného systematického přehledu vztahů mezi kognitivním a psychosociálním výkonem jsou neurokognitivní deficity klinicky významnými faktory, které ovlivňují kvalitu života a sociální a pracovní fungování pacientů s depresí.25
MĚŘENÍ KOGNITIVNÍCH FUNKCÍ U DEPRESE
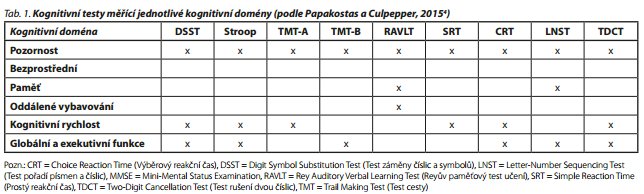
Subjektivní stížnosti anebo cílený dotaz na konkrétní kognitivní obtíže mohou v rutinní praxi pomoci detekovat kognitivní poruchy a měly by vést k detailnějšímu posouzení jejich závažnosti. Zlatým standardem při hodnocení kognice zůstávají neuropsychologické testy; jejich přehled a jednotlivé domény kognice, které měří, je uveden v tab. 1. Neurokognitivní vyšetření však nebývá v klinické praxi běžně dostupné, testy vyžadují speciální erudici, jejich administrace a vyhodnocování jsou časově náročné.
Naopak, nejčastěji používané screeningové nástroje typu Mini-Mental State Examination (MMSE), Addenbrookský kognitivní test (ACE-R) nebo Montrealský kognitivní test (MoCA) mohou být pro kognitivní poruchy u deprese málo citlivé a nespecifické. K detekci a hodnocení závažnosti kognitivních poruch u deprese se využívá řada generických nástrojů, včetně výše uvedených testů, přičemž neexistuje všeobecně akceptovaný konsenzus, pokud jde o doporučený postup nebo volbu testových metod. Podle mezinárodního průzkumu mezi lékaři, většina (83 % ve Francii, přibližně 60 % v Německu, USA, Austrálii a Hongkongu) stále spoléhá spíše na odebírání anamnézy než na objektivní testy.28
V klinické praxi lze použít i validizované sebeposuzovací škály, které se mohou snadno administrovat a které jsou senzitivní na změnu. Jejich úskalím může být skutečnost, že se v nich odráží spíše to, jak sami pacienti vnímají svoji výkonnost, než skutečný výkon. Sebeposuzovací škály navíc neměří přímo exekutivní funkce. Příkladem takovýchto nástrojů je Massachussettský dotazník kognitivního a tělesného výkonu (Massachussetts General Hospital Cognitive and Physical Functioning Questionnaire; MGH CPFQ) nebo dotazník subjektivně hodnotící deficit (Perceived Deficits Questionnaire; PDQ).4
TERAPEUTICKÉ OVLIVNĚNÍ KOGNITIVNÍHO DEFICITU U DEPRESE
Tak jako v případě jiných kognitivních poruch, v léčbě kognitivního deficitu u unipolární deprese se zkouší celá řada strategií, farmakologických i nefarmakologických. Z těch nefarmakologických to jsou především programy remediace kognitivních funkcí, často s využitím počítačových programů.29,30 V původní české studii s 15 depresivními pacienty a 16 zdravými kontrolami Preiss et al. prokázali pozitivní efekt osmitýdenní aplikace programu GogniFit na kognitivní výkon i symptomy deprese.11 V otevřeném designu experimentální skupina trénovala třikrát týdně po 20 minutách, kontrolní skupina zůstala na standardní léčbě. V pokusné skupině došlo ve srovnání s kontrolním souborem k signifikantnímu zlepšení příznaků deprese a v testech přesunu pozornosti, rozdělené pozornosti a skóre globálního exekutivního řízení. Kognitivní zlepšení přitom nepredikovalo zmírnění deprese.
V metaanalýze 9 randomizovaných kontrolovaných studií s počítačovou kognitivní remediací Motter et al.30 ukázali, že remediace dokáže zlepšit depresivní příznaky i každodenní fungování, nicméně efekt na kognitivní funkce je nekonzistentní. Oproti kontrolním podmínkám počítačový trénink ukázal malý až střední efekt při zlepšení závažnosti příznaků (Hedgesovo g = 0,43) a denního fungování (0,48), střední až velký efekt na pozornost (0,67), pracovní paměť (0,72) a globální fungování (1,05). Žádné zlepšení se neprokázalo pro exekutivní funkce a verbální paměť. S věkem se snižovala efektivita nácviku, pohlaví a souběžná medikace neměly vliv. Výsledky jsou ovlivněny malými soubory, krátkým trváním programů remediace, pseudospecificitou a velkou heterogenitou testů verbální paměti.
Také další nespecifické intervence, například tělesné cvičení, mohou mít pozitivní efekt nejen na kognici, ale i na patofyziologické změny u depresivního onemocnění: posílení neuroplasticity, modulace imunitního systému.31
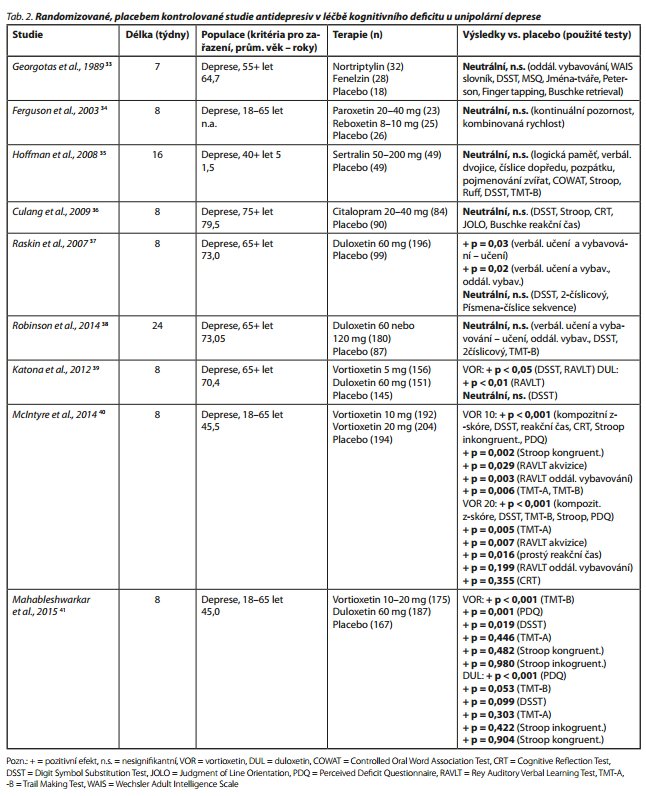
Z farmakologických možností léčby kognitivních poruch jsou nejdostupnější antidepresiva. Je proto s podivem, že jen málo randomizovaných kontrolovaných studií zkoumalo primárně jejich potenciální prokognitivní efekt. Až donedávna se pozornost upínala téměř výhradně na starší pacienty s depresí, přestože kognitivní deficit lze zaznamenat ve všech věkových skupinách. Recentní metaanalýza antidepresiv v léčbě kognitivního deficitu u deprese identifikovala celkem 9 placebem kontrolovaných randomizovaných studií se sedmi preparáty u 2550 pacientů (tab. 2).32 Nejčastěji zkoumanými antidepresivy byly vortioxetin (728 pacientů) a duloxetin (n = 714), počty pacientů na ostatních preparátech byly významně nižší: citalopram (n = 84), sertralin (n = 49), nortryptilin (n = 32), fenelzin (n = 28), reboxetin (n = 25), paroxetin (n = 23).
V celém souboru metaanalýzy měla antidepresiva celkově pozitivní efekt na psychomotorické tempo (standardizovaný průměrný rozdíl [SMD] 0,16; 95% interval spolehlivosti [CI] 0,05-0,27; I2 = 46 %) a odložené vybavování (SMD 0, 4; 95% CI 0,15-0,34; I2 = 0 %). Zlepšení v doménách kognitivního řízení a exekutivních funkcí nedosáhlo statistické významnosti. Z přehledu je patrné, že starší antidepresiva, včetně SSRI, mají na kognici neutrální, nesignifikantní účinky, prokognitivní efekt je zřetelný (i díky nepoměrně větší velikosti studovaných souborů) zejména u novějších preparátů, duloxetinu a vortioxetinu. Pokud se z analýz vynechal vortioxetin, antidepresivum s tzv. multimodálním mechanismem účinku, efekt na psychomotorické tempo ztratil statistickou významnost. Vortioxetin měl největší velikost účinku na psychomotorické tempo, exekutivní řízení a kognitivní řízení, zatímco duloxetin měl nejlepší účinek na oddálené vybavování. Analýza věkových skupin ukázala trend větší účinnosti antidepresiv na kognici u mladších pacientů, pod 65 let, tento trend však nedosáhl statistické významnosti. To je v souladu s předpokládanými rozdílnými patofyziologickými mechanismy kognitivních poruch ve stáří a u deprese.
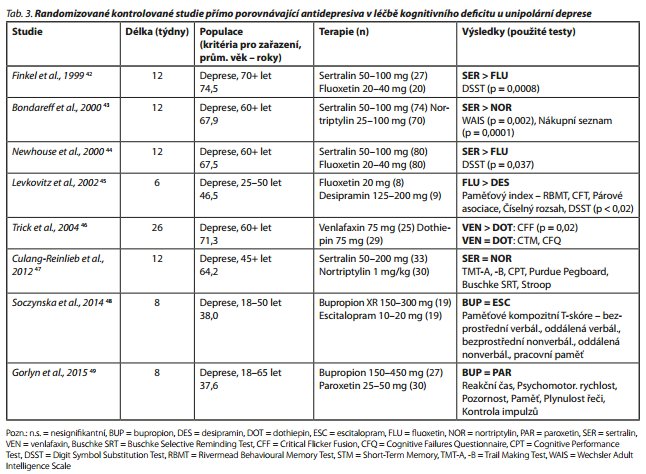
Publikováno bylo také celkem 8 randomizovaných kontrolovaných studií bez placeba, které přímo porovnávaly účinky antidepresiv na kognici u deprese (tab. 3).32 Čtyři studie testovaly prokognitivní účinky SSRI/SNRI vůči tricyklickým antidepresivum (TCA), dvě studie SSRI versus NDRI a dvě studie porovnávaly SSRI, sertralin a fluoxetin. Velká heterogenita použitých testových metod nedovoluje spočítat velikost účinku pro jednotlivé domény. Při kombinaci domén paměti se ukázal nesignifikantně větší účinek SSRI/SNRI oproti TCA. Rovněž anticholinergní účinky TCA obecně mohou kognitivní funkce spíše narušovat. Variabilita testových metod, malý počet studií i pacientů, spolu s absencí placeba, a tudíž nemožností vyloučit efekt nácviku nebo času, znemožňují zobecnění výsledků těchto studií.
Ostatní farmaka se zatím zkoušejí pouze experimentálně, především jako adjuvantní medikace ke standardní antidepresivní nebo stimulační terapii. Jedná se o farmakologicky velmi různorodé látky: stimulancia (modafinil, lisdexamfetamin), inhibitory acetylcholin esterázy (galantamin, do-penezil), antagonisty glutamátergních NMDA receptorů (ketamin, memantin, lanicemin), hormony (intranazální oxytocin, erytropoetin), doplňky stravy (omega-3 nenasycené mastné kyseliny, S-adenosyl meťhionin).50 Ve většině případů jsou to zatím otevřená sledování nebo kazuistické série, pozitivní výsledky je třeba replikovat v kontrolovaných dobře designovaných studiích. Některé práce rovněž ukazují na lepší efekt kombinace farmakologických a nefarmakologických postupů (psychoterapie) oproti samotné farmakoterapii v léčbě kognitivních poruch.51
ZÁVĚR
Kognitivní poruchy u unipolární deprese jsou mnohem častější, než se dosud předpokládalo. Lze je považovat nejen za důsledek depresivních příznaků, ale i za jádrovou součást onemocnění, byť nedosahují takové hloubky jako u demencí nebo psychóz. Deficit kognitivních funkcí lze zaznamenat nejen v průběhu epizody deprese a u opakovaně relabujících pacientů, ale i na počátku a v remisi onemocnění. Kognitivní poruchy jsou častými reziduálními příznaky a významně přispívají k funkčnímu oslabení a selhávání pacientů, proto by jejich diagnostice a léčbě měla být věnována klinická pozornost. V běžné praxi lze k jejich identifikaci využít jednoduché sebeposuzovací nástroje. V terapii kognitivního deficitu se zdá být nejefektivnější kombinace farmakologických a nefarmakologických intervencí. Z antidepresiv mají nejlepší evidenci o účinnosti duální a multimodální farmaka.
LITERATURA
- 1. Wittchen HU, Jacobi F, Rehm J et al. The size and burden of mental disorders and other disorders of the brain in Europe 2010. Eur Neuropsychopharmacol 2011; 21 (9): 655-679.
- 2. Ehler E, Bednařík J, Höschl C et al. Náklady na poruchy mozku v České republice. Cesk Slov Neurol N 2013; 76/109 (3): 282-291.
- 3. Whiteford HA, Degenhardt L, Rehm J et al. Global burden of disease attributable to mental and substance use disorders: findings from the Global Burden of Disease Study 2010. Lancet 2013; 382 (9904): 1575-1586.
- 4. Papakostas GI, Culpepper L. Understanding and managing cognition in the depressed patients. J Clin Psychiatr 2015; 76 (4): 418-425.
- 5. Trivedi MH, Greer TL. Cognitive dysfunction in unipolar depression: implications for treatment. J Affect Disord 2014; 152-154: 19-27.
- 6. Mclntyre RS, Cha DS, Soczynska JK et al. Cognitive deficits and functional outcomes in major depressive disorder: determinants, substrates, and treatment interventions. Depress Anxiety 2013; 30 (6): 515-527.
- 7. Mclntyre RS, Xiao HX, Syeda K et al. The prevalence, measurement, and treatment of the cognitive dimension/ domain in major depressive disorder. CNS Drugs 2015; 29 (7): 577-589.
- 8. Johnson LA, Sohrabi HR, Hall JR et al. A depressive endophenotype of poorer cognition among cognitively healthy community-dwelling adults: results from the Western Australia memory study. Int J Geriatr Psychiatry 2015; 30 (8): 881-886.
- 9. Preiss M. Deprese a výkon. Kognitivní výkonnost u depresivní poruchy v období remise. Praha: Psychiatrické centrum Praha; 2008: 192.
- 10. Preiss M, Kučerova H, Lukavsky J et al. Cognitive deficits in the euthymic phase of unipolar depression. Psychiatry Res 2009; 169 (3): 235-239.
- 11. Preiss M, Shatil E, Čermáková R, Cimermanová D, Ram I. Personalized cognitive training in unipolar and bipolar disorder: a study of cognitive functioning. Front Hum Neurosci 2013; 7: 108. doi: 10.3389/fnhum.2013.00108.
- 12. Přikrylová Kučerová H, Preiss M, Bartoňová P, Přikryl R. Kognitivní výkon u depresivní poruchy. Psychiatrie pro praxi 2010; 11(2): 56-58.
- 13. Preiss M, Krámská L, Dockalova E, Holubova M, Kučerova H. Attentional networks in euthymic patients with unipolar depression. Eur Psychiatry 2010; 25 (2): 69-74.
- 14. Roiser JP, Sahakian BJ. Hot and cold cognition in depression. CNS Spectr 2013; 18 (3): 139-149.
- 15. Victor TA, Furey ML, Fromm SJ, Ohman A, Drevets WC. Relationship between amygdala responses to masked faces and mood state and treatment in major depressive disorder. Arch Gen Psychiatry 2010; 67 (11): 1128-1138.
- 16. Harmer CJ, O'Sullivan U, Favaron E et al. Effect of acute antidepressant administration on negative affective bias in depressed patients. Am J Psychiatry 2009; 166 (10): 1178-1184.
- 17. Iverson GL, Lam RW. Rapid screening for perceived cognitive impairment in major depressive disorder. Ann Clin Psychiatry 2013; 25 (2): 135-140.
- 18. Airaksinen E, Wahlin A, Forsell Y, Larsson M. Low episodic memory performance as a premorbid marker of depression: evidence from a 3-year follow-up. Acta Psychiatr Scand 2007; 115 (6): 458-465.
- 19. Lee RS, Hermens DF, Porter MA, Re-doblado-Hodge MA. A meta-analysis of cognitive deficits in first-episode Major Depressive Disorder. J Affect Disord. 2012; 140(2): 113-124.
- 20. Conradi HJ, Ormel J, de Jonge P. Presence of individual (residual) symptoms during depressive episodes and periods of remission: a 3-year prospective study. Psychol Med 2011; 41(6): 1165-1174.
- 21. Gorwood P, Richard-Devantoy S, Baylé F, Cléry-Melin ML. Psychomotor retardation is a scar of past depressive episodes, revealed by simple cognitive tests. Eur Neuropsychopharmacol 2014; 24 (10): 1630-1640.
- 22. McClintock SM, Husain MM, Wisniewski SR et al. Residual symptoms in depressed outpatients who respond by 50% but do not remit to antidepressant medication. J Clin Psychopharmacol 2011; 31 (2): 180-186.
- 23. Hasselbalch BJ, Knorr U, Kessing LV Cognitive impairment in the remitted state of unipolar depressive disorder: a systematic review. J Affect Disord 2011; 134 (1-3): 20-31.
- 24. Rock PL, Roiser JP, Riedel WJ, Blackwell AD. Cognitive impairment in depression: a systematic review and meta-analysis. Psychol Med 2014; 44 (10): 2029-2040.
- 25. Evans VC, Iverson GL, Yatham LN, Lam RW. The relationship between neurocognitive and psychosocial functioning in major depressive disorder: a systematic review. J Clin Psychiatry 2014; 75 (12): 1359-1370.
- 26. McCall WV, Dunn AC. Cognitive deficits are associated with functional impairment in severely depressed patients. Psychiatry Res 2003; 121 (2): 179-184.
- 27. McIntyre RS, Soczynska JZ, Woldeyohannes HO et al. The impact of cognitive impairment on perceived workforce performance: results from the International Mood Disorders Collaborative Project. Compr Psychiatry 2015; 56 (1): 279-282.
- 28. El Hammi E, Samp J, Rémuzat C et al. Difference of perceptions and evaluation of cognitive dysfunction in major depressive disorder patients across psychiatrists internationally. Ther Adv Psychopharmacol 2014; 4 (1): 22-29.
- 29. Porter RJ, Bowie CR, Jordan J, Malhi GS. Cognitive remediation as a treatment for major depression: A rationale, review of evidence and recommendations for future research. Aust N Z J Psychiatry 2013; 47 (12): 1165-1175.
- 30. Motter JN, Pimontel MA, Rindskopf D et al. Computerized cognitive training and functional recovery in major depressive disorder: A meta-analysis. J Affect Disord 2016; 189 (1): 184-191.
- 31. Eyre H, Baune BT. Neuroimmunological effects of physical exercise in depression. Brain Behav Immun 2012; 26 (2): 251-266.
- 32. Rosenblat JD, Kakar R, Mclntyre RS. The Cognitive Effects of Antidepressants in Major Depressive Disorder: A Systematic Review and Meta-Analysis of Randomized Clinical Trials. Int J Neuropsychopharmacol 2015. pii: pyv082. doi: 10.1093/ijnp/pyv082.
- 33. Georgotas A, McCue RE, Reisberg B et al. The effects of mood changes and antidepressants on the cognitive capacity of elderly depressed patients. Int Psychogeriatr 1989; 1 (2): 135-143.
- 34. Ferguson JM, Wesnes KA, Schwartz GE. Reboxetine versus paroxetine versus placebo: effects on cognitive functioning in depressed patients. Int Clin Psychopharmacol 2003; 18 (1): 9-14.
- 35. Hoffman BM, Blumenthal JA, Babyak MA et al. Exercise fails to improve neurocognition in depressed middle-aged and older adults. Med Sci Sports Exerc 2008; 40 (7): 1344-1352.
- 36. Culang ME, Sneed JR, Keilp JG et al. Change in cognitive functioning following acute antidepressant treatment in late-life depression. Am J Geriatr Psychiatry 2009; 17 (10): 881-888.
- 37. Raskin J, Wiltse CG, Siegal A et al. Efficacy of duloxetine on cognition, depression, and pain in elderly patients with major depressive disorder: an 8-week, double-blind, placebo-controlled trial. Am J Psychiatry 2007; 164 (6): 900-909.
- 38. Robinson M, Oakes TM, Raskin J et al. Acute and long-term treatment of late-life major depressive disorder: duloxetine versus placebo. Am J Geriatr Psychiatry 2014; 22 (1): 34-45.
- 39. Katona C, Hansen T, Olsen CK. A randomized, double-blind, placebo-controlled, duloxetine-referenced, fixed-dose study comparing the efficacy and safety of Lu AA21004 in elderly patients with major depressive disorder. Int Clin Psychopharmacol 2012; 27 (4): 215-223.
- 40. Mclntyre RS, Lophaven S, Olsen CK. A randomized, double-blind, placebo-controlled study of vortioxetine on cognitive function in depressed adults. Int J Neuropsychopharmacology 2014; 17(10): 1557-1567.
- 41. Mahableshwarkar AR, Zajecka J, Jacobson W, Chen Y, Keefe RS. A randomized, placebo-controlled, active-reference, double-blind, flexible-dose study of the efficacy of vortioxetine on cognitive function in major depressive disorder. Neuropsychopharmacology 2015; 40 (8): 2025-2037.
- 42. Finkel SI, Richter EM, Clary CM, Batzar E. Comparative efficacy of sertraline vs. fluoxetine in patients age 70 or over with major depression. Am J Geriatr Psychiatry 1999; 7 (3): 221-227.
- 43. Bondareff W, Alpert M, Friedhoff AJ et al. Comparison of sertraline and nortriptyline in the treatment of major depressive disorder in late life. Am J Psychiatry 2000; 157 (5): 729-736.
- 44. Newhouse PA, Krishnan KR, Doraiswamy PM et al. A double-blind comparison of sertraline and fluoxetine in depressed elderly outpatients. J Clin Psychiatry 2000; 61 (8): 559-568.
- 45. Levkovitz Y, Caftori R, Avital A, Richter-Levin G. The SSRIs drug Fluoxetine, but not the noradrenergic tricyclic drug Desipramine, improves memory performance during acute major depression. Brain Res Bull 2002; 58 (4): 345-350.
- 46. Trick L, Stanley N, Rigney U, Hindmarch I. A double-blind, randomized, 26-week study comparing the cognitive and psychomotor effects and efficacy of 75 mg (37.5 mg b.i.d.) venlafaxine and 75 mg (25 mg mane, 50 mg nocte) dothiepin in elderly patients with moderate major depression being treated in general practice. J Psychopharmacol 2004; 18 (2): 205-214.
- 47. Culang-Reinlieb ME, Sneed JR, Keilp JG, Roose SP. Change in cognitive functioning in depressed older adults following treatment with sertraline or nortriptyline. Int J Geriatr Psychiatry 2012; 27 (8): 777-784.
- 48. Soczynska JK, Ravindran LN, Styra R et al. The effect of bupropion XL and escitalopram on memory and functional outcomes in adults with major depressive disorder: results from a randomized controlled trial. Psychiatry Res 2014; 220 (1-2): 245-250.
- 49. Gorlyn M, Keilp J, Burke A et al. Treatment-related improvement in neuropsychological functioning in suicidal depressed patients: paroxetine vs. bupropion. Psychiatry Res 2015; 225 (3): 407-4012.
- 50. Sole B, Jimenez E, Martinez-Aran A, Vieta E. Cognition as a target in major depression: new developments. Eur Neuropsychopharmacol 2015; 25 (2): 231-247.
- 51. Bastos AG, Guimaráes LS, Trentini CM. Neurocognitive changes in depressed patients in psychodynamic psychotherapy, therapy with fluoxetine and combination therapy. J Affect Disord 2013; 151 (3): 1066-1075.





